Как вылечить хроническую мокроту


Хронический бронхит как одно из наиболее распространенных заболеваний нижних дыхательных путей представляет актуальную тему для обсуждения. В последние годы его рассматривают в рамках начальной стадии ХОБЛ (хронической обструктивной болезни легких), но в данной статье речь пойдет именно о необструктивном хроническом бронхите, т. е. той фазе заболевания, когда нет деформации и нарушения проходимости бронхов, и патологические изменения еще являются частично обратимыми.
Итак, хронический необструктивный бронхит – это возникающий вследствие воздействия повреждающих факторов распространенный неуклонно прогрессирующий воспалительный процесс с вовлечением бронхиального дерева, обостряющийся не реже 2-3 раз за год в течение двух и более лет подряд. Заболеванием страдают преимущественно взрослые после 45 лет, чаще лица мужского пола. В педиатрической практике хронический бронхит встречается редко, в основном у детей, имеющих аномалии развития органов дыхания, поэтому ниже мы будем рассматривать причины, симптомы и лечение хронического бронхита именно у взрослых.
Для того чтобы лучше понимать, как проявляется и как лечится хронический бронхит, рассмотрим морфологические аспекты развития болезни. В норме бронхи состоят из фиброзно-хрящевого каркаса, мышечного слоя, подслизистой пластинки и слизистой оболочки, выстилающей их изнутри. Слизистая бронхов представлена призматическим мерцательным эпителием, состоящим из реснитчатых клеток (выполняют функцию эвакуации из дыхательных путей чужеродных частиц и мокроты) и бокаловидных клеток (продуцируют специфическую защитную слизь, не позволяющую проникнуть в слизистую вредоносным агентам). Снаружи бронхи «оплетены» сетью кровеносных и лимфатических сосудов, нервов и мелкими лимфатическими узлами.

Вследствие губительного воздействия на слизистую оболочку бронхов различных инфекционных, физических и химических факторов она гипертрофируется, нарушается работа ресничек мерцательного эпителия, возникает гиперсекреция слизи бокаловидными клетками, меняется консистенция самого секрета – он становится густым и вязким. Это приводит к нарушению эвакуаторной и барьерной функции слизистой, мокрота застаивается в бронхах. Подобные изменения слизистой оболочки благоприятствуют проникновению в бронх патологических микроорганизмов, поэтому бактериальная инфекция – частый спутник хронического бронхита. При продолжающемся действии патологических факторов гипертрофия переходит в атрофию – слизистая становится истонченной, избыточно чувствительной к веществам, содержащимся в потоке вдыхаемого воздуха.
В дальнейшем в процесс вовлекаются подслизистая пластинка и гладкие мышцы бронхов – возникает их утолщение (гипертрофия). На поздних стадиях заболевания, при переходе необструктивного хронического бронхита в ХОБЛ, начинает меняться структура фиброзно-хрящевой стенки – возникает деформация бронхов, сужение их просвета.
Среди самых частых причин развития хронического бронхита выделяют следующие.
- Табакокурение – самый частый фактор возникновения болезни. Табачный дым содержит массу губительных для слизистой дыхательных путей веществ (бензопирен, винилхлорид, формальдегид), а кроме того запускает процессы перекисного окисления липидов, ведущих к повреждению клеток мерцательного эпителия.
- Воздействие поллютантов (веществ, загрязняющих атмосферный воздух вследствие промышленных и транспортных выхлопов) – окиси серы, диоксида азота, продуктов переработки нефти и др.
- Непосредственный (чаще при осуществлении профессиональной деятельности) контакт с токсичными химическими веществами (пары хлора, аммиака) и производственной пылью (асбестовая и каменноугольная пыль, диоксид кремния).
- Рецидивирующие острые респираторые заболевания. Склонность к их частому возникновению нередко обусловлена проживанием в неблагоприятных климатических условиях.

Диагностика хронического бронхита
Клинические проявления необструктивного хронического бронхита вне обострения болезни достаточно скудные. Ведущим симптомом является кашель небольшой интенсивности, сухой или со скудной слизистой мокротой, возникающий преимущественно в утренние часы, который до определенного момента даже не воспринимается пациентом как проявление болезни. Кашель носит рефлекторный характер: измененный эпителий слизистой теряет дренажную функцию, и организм механическим путем пытается вывести застоявшуюся в бронхах мокроту. Одышки при необструктивном хроническом бронхите, как правило, не бывает – она возникает уже при сужении просвета бронха вследствие его деформации (при ХОБЛ) или выраженного воспалительного отека.
При осмотре пациента в период ремиссии врач при аускультации легких может услышать изменение характера дыхания: в норме выслушиваются полный вдох и 13 выдоха, при бронхите выдох удлинен и выслушивается до конца, такое дыхание называется жестким. На рентгенограмме изменения могут отсутствовать или проявляться усилением легочного рисунка. При проведении спирографии (метод, определяющий функцию легких с помощью измерения дыхательных объемов и потоков) патологические изменения также не регистрируются.
Яркие проявления болезнь обретает при обострении, провоцирующимся сочетанием таких факторов, как снижение иммунитета, переохлаждение и респираторная инфекция. При этом инфекционный процесс может изначально иметь вирусную природу, но из-за имеющихся изменений структуры слизистой бронха через 2-3 дня в большинстве случаев присоединяется бактериальная флора.
Симптомы при обострении бронхита
- Нарастание интенсивности и частоты кашля, изменение его характера. Он может стать спастическим, приступообразным, навязчивым.
- Изменение свойств мокроты. Она становится густой и вязкой, а при присоединении бактериальной флоры приобретает гнойный характер.
- Одышка. Необструктивный бронхит она сопровождает не всегда, но может возникнуть из-за выраженного отека слизистой и обтурации (закупорки) просвета бронхов вязкой мокротой.
- Повышение температуры в период обострения процесса чаще отмечается до субфебрильных цифр (ниже 38°С).
- Симптомы общей интоксикации (мышечная слабость, потливость, головная боль) при бронхите гораздо менее выражены, чем при пневмонии и других воспалительно-инфекционных заболеваниях нижних дыхательных путей.
При проведении осмотра пациента с обострением бронхита врач помимо жесткого дыхания может услышать в легких множество рассеянных сухих и разнокалиберных влажных хрипов.
На рентгенограмме будет визуализироваться усиление легочного рисунка (в норме он едва различим в периферических отделах, а при бронхите четко просматривается по всему легочному полю).
При проведении спирографии изменений показателей функции дыхания может не быть, но если ввиду значительного воспалительного отека развивается бронхообструктивный синдром, то отмечается снижение жизненной емкости легких и скоростных показателей внешнего дыхания.
В анализах крови отмечаются умеренные неспецифические воспалительные изменения (повышение уровня лейкоцитов с нейтрофильным сдвигом лейкоформулы, скорости оседания эритроцитов, С-реактивного белка).
При условии развития дыхательной недостаточности в период обострения бронхита может определяться изменение газового состава крови. Снижение сатурации кислорода (отношения количества насыщенного кислородом гемоглобина к общему количеству гемоглобина крови) можно определить как лабораторно, так и с помощью электронного аппарата, одевающегося на палец пациента – пульсоксиметра. В норме этот показатель составляет 96% и более.
Целесообразным является проведение микроскопического и микробиологического исследований мокроты, т. к. они помогают врачу определиться, чем лечить хронический бронхит.
Первый способ позволяет определить характер воспаления (катаральное, гнойное), второй – возбудителя инфекции и его чувствительность к антибиотикам различного спектра.
В качестве вспомогательного метода исследования может быть проведена фибробронхоскопия, позволяющая визуально оценить изменения слизистой, характер секрета и произвести забор бронхиального лаважа на цитологический и бактериологический анализ.
Как лечить хронический бронхит у взрослых
Лечение хронического необструктивного бронхита вне обострения процесса не подразумевает активной медикаментозной терапии. В основном это профилактические мероприятия, направленные на предотвращение рецидива болезни.
- Проведение лечебной дыхательной гимнастики. Хорошо зарекомендовали себя в профилактике и лечении хронического бронхита методики Стрельниковой и Бутейко.
- Курсы дренажного массажа грудной клетки. Данный вид массажа помогает предотвратить застой мокроты в бронхах и укрепить вспомогательную дыхательную мускулатуру, но проводиться он может только специалистом с медицинским образованием, прошедшим обучение данной методике.
- Проведение курсов противовоспалительной фитотерапии. Издавна считалось, что уменьшить степень воспаления и нормализовать вязкость мокроты помогают отвары и настои мать-и-мачехи, багульника, корня солодки, а также ингаляции растворов на основе эвкалипта и ромашки. Препараты на основе растительных компонентов активно назначаются врачами, а пациентами зачастую воспринимаются как эффективное средство, помогающее избавиться от хронического бронхита. Однако доказательной медициной ставится под сомнение целесообразность применения этих средств при лечении бронхита, ввиду отсутствия достаточных данных об их эффективности по результатам исследований.
- Физиотерапевтические процедуры. Галотерапия, индуктотермия, УВЧ, магнитотерапия, теплотерапия, ингаляционная аэрозольтерапия – вот неполный перечень физиотерапевтических методов, помогающих ответить на вопрос, как профилактировать и лечить хронический бронхит. Тепловое воздействие на полость носа в период сезонных вспышек ОРВИ и гриппа помогает уничтожить вирус и предотвратить развитие инфекции. Здесь стоит упомянуть о компактных аппаратах магнитотерапии и теплотерапии для домашнего применения, позволяющих пациенту самостоятельно проводить процедуры с необходимой частотой, не тратя время на посещение медицинских учреждений.
- Профилактика респираторных вирусных и бактериальных инфекций. Под ней понимается превентивный прием противовирусных средств и иммуномодуляторов, применение индивидуальных средств защиты (респираторы, маски) в сезон повышенной заболеваемости ОРВИ, а также закаливание и выполнение профилактических прививок против пневмококковой и гемофильной инфекций.
- Устранение или уменьшение контакта с негативными факторами окружающей среды, подразумевающее использование индивидуальных средств защиты дыхательных путей, применение очистителей и увлажнителей воздуха и, конечно, отказ от курения. Не случайно препараты, применяемые при никотиновой зависимости (Варениклин, Цитизин), включены в федеральный стандарт лечения хронического бронхита.
Соблюдение профилактических мероприятий и здоровый образ жизни нередко являются ответом на вопрос «как избавиться от обострений хронического бронхита навсегда».
Но как вылечить хронический бронхит, если обострение болезни все же возникло
В обязательном порядке для лечения обострения хронического бронхита у взрослых назначаются противокашлевые препараты. Все противокашлевые средства можно подразделить на 2 основные группы.
- Препараты периферического действия. К ним относят муколитики (разжижающие мокроту) и мукокинетики (улучшающие эвакуацию мокроты из бронхов) синтетического (амброксол, бромгексин, ацетилцистеин) и растительного (солодка, термопсис) происхождения. Препараты эти выпускаются в виде сиропов, таблеток, растворов для ингаляций.
- Препараты центрального действия (бутамират, кодеин, глауцин). Их действие основано на подавлении кашлевого рефлекса за счет блокады кашлевого центра продолговатого мозга. Назначаются они коротким курсом в крайних случаях, когда мучительный спастический кашель существенно снижает качество жизни человека, и только при отсутствии признаков гиперпродукции мокроты, так как при снижении кашлевого рефлекса ухудшается ее эвакуация с возникновением обтурации (закупорки) бронхов. Отпускаются эти лекарственные средства в аптеке исключительно по рецепту врача.
Эффективное лечение хронического бронхита при наличии признаков бактериальной инфекции (лихорадка более трёх дней подряд, гнойный характер мокроты, воспалительные изменения в анализах крови, выделение патогенных микроорганизмов в бактериологическом посеве мокроты) подразумевает также проведение системной антибактериальной терапии. В качестве препаратов выбора рекомендованы ингибиторозащищённые пенициллины, т. к. они обладают хорошей активностью в качестве основных возбудителей обострения бронхита – пневмококка и гемофильной палочки. При непереносимости данных препаратов или подтвержденном наличии атипичной микрофлоры, альтернативным средством лечения являются препараты группы макролидов.
В случаях если терапия первой линии оказалась неэффективной, пациент госпитализирован с тяжелой формой бронхита в стационар или бактериологически подтверждено наличие синегнойной инфекции, назначаются респираторные фторхинолоны (Левофлоксацин, Моксифлоксацин) или цефалоспорины 3-го поколения (Цефотаксим, Цефоперазон). Желательно до начала приема антибиотиков выполнить микробиологическое исследование мокроты, чтобы по его результату скорректировать проводимое лечение с учетом чувствительности выделенных микроорганизмов.
Чем вылечить обострение хронического бронхита
В случае развития бронхообструктивного синдрома на фоне обострения процесса можно провести короткий курс ингаляционных β2-агонистов (Сальбутамол, Формотерол) или М-холиноблокаторов (Ипратропия бромид). Эти препараты устраняют бронхоспазм, нормализуют просвет бронха и, соответственно, облегчают дыхание.
В случаях, когда нарушена дренажная функция бронхов и купировать гнойный процесс антибиотиками долго не удается, в качестве вспомогательного средства может быть проведена санационная фибробронхоскопия. Эта манипуляция помогает механически эвакуировать гнойную мокроту из бронхов, провести обработку слизистой местными антисептиками, а также выполнить забор промывных вод на бактериологический анализ.
Чем можно лечить хронический бронхит у взрослых в период обострения: дополнительные методы
Помимо медикаментозной терапии успешно применяются те же методы, что и для профилактики болезни: массаж и лечебная физкультура могут быть назначены для улучшения
дренажной функции бронхов (при условии отсутствия дыхательной недостаточности и лихорадки), ингаляционная терапия помогает нормализовать реологические свойства мокроты, физиотерапия – уменьшить активность воспаления. В фазе затухания обострения целесообразно проведение магнитотерапии, ускоряющей выздоровление и профилактирующей рецидивы недуга.
Рассмотрев симптомы и лечение хронического бронхита, хочется отметить, что вылечить «навсегда» хронический бронхит будет как минимум сложно, если факторы, вызывающие болезнь, не будут устранены. Поэтому очень важно вести здоровый образ жизни и помнить о пагубных последствиях табакокурения.
Задать вопрос врачу
Остались вопросы по теме «Лечение хронического бронхита»?
Задайте их врачу и получите бесплатную консультацию.
Источник
Многих пациентов, столкнувшихся с воспалением в дыхательных путях интересует вопрос о том, как избавиться от мокроты, являющейся характерным признаков данного патологического процесса. В настоящее время существует большое количество методов, направленных на ее устранение.
Что такое мокрота и как она проявляется?
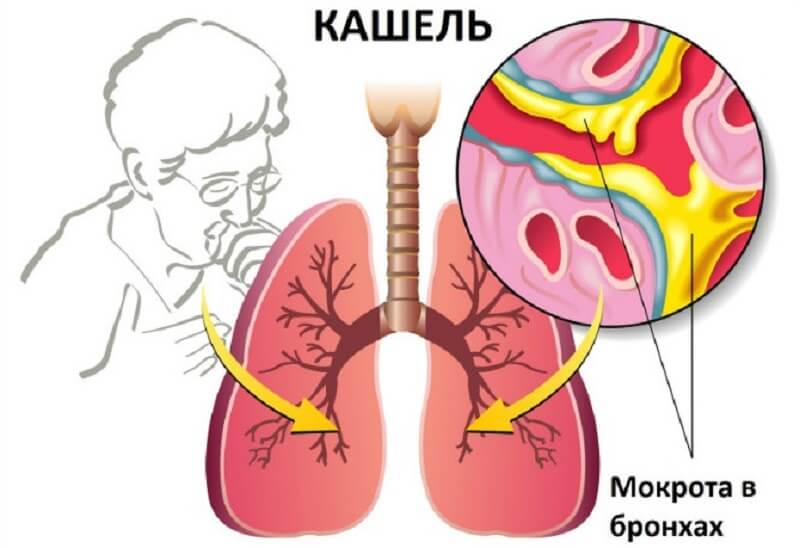
Мокрота является секретом, вырабатывающимся в клетках слизистой оболочки трахеи и бронхов, к котором при различных заболеваниях добавляются различные примеси.
Мокрота может содержать в своём составе не только секрет вязкой консистенции, но также клетки дыхательного эпителия, фрагменты бактериальных и слущенных клеток. Другими элементами.

Ее образование в нижнем отделе органов дыхательной системы, в частности, трахеи, бронхов и легких, приводит к раздражающему воздействию рецепторного аппарата, кашлевому рефлексу и выходу ее в окружающую среду через ротовую полость.
Не стоит путать выделение содержимого из полости носа или рта на фоне насморка с появлением мокроты. При насморке слизь связана со стеканием масс из полости носа по стенке глотки и ее последующим отхаркиванием.
Выделение данного содержимого относят к неспецифическим проявлениям, так как ее вызывают различные патологические процессы. При появлении данного симптома важно в скором времени не только осмотреть пациента, но и уточнить данные анамнеза с последующим выполнением лабораторных и инструментальных исследованием и последующим лечением.
Почему собирается мокрота в горле причины и симптомы
В норме ее объём должен быть незначительным, но при развитии патологического процесса происходит усиление ее секреции. Выделение содержимого из дыхательных путей редко является единственным патологическим признаком, как правило, это сопутствующее проявление различных заболеваний.
К основным причинам, приводящим к секреции избыточного количества мокроты выделяют:
- Курение. На фоне курения происходит раздражение эпителия. Усиление выработки мокроты способствует выведению попадающих частиц дыма, который оседает на реснитчатых клетках. Мокрота может иметь зелёный или желтый оттенок, при длительном курении присоединяются фрагменты крови.
- Бронхиальная астма. Люди, у которых выявлена бронхиальная астма, сталкиваются с аллергической реакцией при контакте с окружающими факторами. Гиперреакция слизистой приводит к воспалительной реакции и повышенной выработке секрета.
- Воспаление бронхиального дерева. Бронхит, вызванный инфекционными агентами приводит не только к выработке дополнительного секрета, но и сопровождается присоединением гнойных масс при отсутствии терапевтического эффекта. В данном случае мокрота может иметь серый или зеленоватый характер.
- Воспаление легких. Пневмония, вызванная бактериальными или вирусными агентами, характеризуется выделением мокроты различного характера. Наиболее часто цвет ее может быть желтым, зелёным, а также коричневым. В тяжелых случаях в ней появляется кровь.
- Туберкулезную инфекцию. Поражение легочной ткани вызывает нарушение работы различных уровней дыхательной системы. Пациенты отмечают появление мокроты зеленого или кровавого цвета, а также неприятного запаха. Повреждение сосудов вызывает кровотечение различного объема.
- Грипп. Специфическое воспалительное заболевание приводит к выделению мокроты зеленого цвета, имеющей густую консистенцию.
- Кистозный фиброз. Генетическая патология проявляется застоем слизистого секрета и затруднением дыхания. Мокрота может быть прозрачной или слегка мутной с густой консистенцией.
Принцип комплексного лечения
Комплексное воздействие на причину заболевания, а также основные звенья патогенеза приводит к быстрому выздоровлению пациентов, а также снижению риска перехода воспаления в хроническое течение с появлением осложнений.
Начинать терапию следует в ранние сроки, это позволит сократить длительность приема средств и предупредит ухудшение самочувствия.
Подбор лекарственных средств должен осуществляться лечащим врачом, для предотвращения возможных ошибок в приеме лекарств.
Лечение следует начинать с устранения возможной причины развития заболевания, к которым относят курение, вдыхание вредных паров и контакт с инфицированным человеком.
Рекомендуем видео:
Медикаменты
Применение лекарственных средств является обязательным моментом устранения мокроты. Существуют различные группы препаратов, которые допустимо сочетать для комплексного воздействия.
Муколитические таблетки
Среди средств относящихся к муколитикам выделяют большое количество препаратов.
Название | Основные свойства |
Ацетилцистеин | Разрушение белковых связей в мокроте. |
Бромгексин | Разжижение мокроты и уменьшение кашля. |
Сальброксол | Расширение бронхов, повышение концентрации антибиотиков, |
Термопсол | Ускорение синтеза слизи и ее разжижение. |
Фармстандарт | Разжижение мокроты и усиление ее отхаркивания. |
Коделакбронхо | Усиление рефлекторной секреции бронхиальных желез, разжижение мокроты, ускорение ее выведения из бронхов. |
Сиропы, микстуры, экстракты
Название | Основные свойства |
Гербион | Снятие воспаления, уничтожение бактериальных агентов, снижение интенсивности кашля и оказание отхаркивающего эффекта |
Бронхолитин | Бронходилятация и антиспептическое воздействие. |
Синекод | Снятие воспаления, расширение бронхов и разжижение мокроты. |
Геделикс | Снятие напряжения с мышц, разжижение мокроты и снятие воспаления. |
Пертуссин | Разжижение мокроты и облегчение ее выведения. |
Бронхикум | Снятие воспаления, уничтожение бактерий и разжижение мокроты. |
Антибактериальные таблетки
Применение антибактериальных средств показано при наличии у пациента температуры, а также изменения характера мокроты с появлением зеленого или желтого оттенка с неприятным запахом. Назначение лекарств проводится лечащим врачом.
Предварительно стоит провести анализ на определение чувствительности к антибиотикам, так как в некоторых случаях бактерии могут быть резистентны к проводимой терапии. На начальных этапах выбирают средства широко спектр действия. При неосложненгом течении и положительной динамике возможно семидневное лечение, при тяжелом состоянии курс продолжается до двух недель.
Ингаляции против мокроты
Ингаляции являются распространённым способом облегчения дыхания.
Среди основных правил их проведения выделяют:
- Применение раствора непосредственно перед приготовлением.
- Проведение полного курса процедур, равному не менее 10.
- Применение стерильных или тщательно вымытых инструментов.
- Выполнение процедур с лекарственными средствами только после консультации врача.
Мнения по поводу применения ингаляций неоднозначные, пациенты выделяют преимущества и недостатки данной методики.
За | Против |
Попадание увлажненного теплого воздуха в дыхательные пути вызывает разжижение мокроты и облегчение ее откашливания. | Кратковременный эффект. |
Добавление лекарственных средств приводит к усилению терапевтического эффекта за счет непосредственного попадания препарата к патологическому очагу. | Возможность получения ожога слизистой дыхательных путей при неправильной технике. |
Возможность выполнения в домашних условиях при наличии противопоказаний к употреблению препаратов внутрь, особенно при беременности. | Расширение сосудов может вызвать усиление отека тканей и ухудшение дыхания. |

Как и любая процедура, проведение ингаляций имеет свои плюсы и минусы.
Во время ингаляций возможно добавление лекарственных средств, обладающих различным терапевтическим эффектом в домашних условиях. Тем не менее, не все пациенты могут самостоятельно выполнять процедуры, особенно дети и пожилые люди.
Чем очистить бронхи от мокроты у малышей
Поскольку большинство заболеваний у лиц детского возраста приводит к выделению влажного кашля с мокротой, нарушающей дыхание и ухудшающей общее самочувствие, необходимо своевременно начинать терапию. Из—за недостаточного формирования кашлевого рефлекса, перенапряжения мускулатуры, а также возрастными особенностями секрета более густой и вязкой мокроты.
Основной задачей лечения пациентов детского возраста является разжижение выделяющегося содержимого, а также необходимость создания условий, которые будут направлены на ее эвакуацию. Кроме того, необходимо ранее лечение из—за высокого риска перехода в хронический процесс.
Для лечения детей основу терапии составляют средства с муколитическим и отхаркивающим эффектом. Они могут применяться в форме сиропов, отваров, настоев, а также ингаляций или инъекций. Предпочтение стоит отдавать растительным препаратам, таким как Термопсис, Алтей или подорожник.

Для грудных детей появление мокроты может быть наиболее опасным, так как часто может развиваться удушье с чувством нехватки воздуха. Поэтому, важно включить в лечение немедикаментозные методы, такие как выполнение массажа или ингаляций.
Любые попытки очищения бронхов от мокроты следует проводить под контролем специалиста. Именно врач поможет выбрать наиболее оптимальный способ терапии и контролировать динамику лечебного процесса с возможным изменением тактики.
Как вывести мокроту из бронхов у пожилых людей
Появление мокроты, вызванной воспалительными заболеваниями в дыхательных отделах, может быть опасной для пациентов пожилого возраста. Это объясняется естественным ослаблением иммунных сил, сложностью противостояния вредоносным инфекциям, а также высоким риском быстрого ухудшения самочувствия.
Пожилым людям необходимо своевременно обратиться к врачу. Основные направления терапии не отличаются от лечения взрослых людей. Единственной особенностью является ранее подключение антибактериальной терапии и проведение более длительного курса.
Больному человеку следует соблюдать постельный режим, а также выпивать достаточное количество жидкости, способствующее снятию интоксикации. Среди них применяются клюквенные морсы, кисель, а также травной чай или компот.
Рекомендуем видео:
К медикаментозным средствам относят отхаркивающие, муколитические, противовирусные или антибактериальные препараты.
Хороший эффект создают ингаляции, приводящие к разжижению и выведению из бронхиального дерева густой мокроты. Также подключают процедуры массажа и лечебной физкультуры.
Чем вывести мокроту у беременных
Развитие мокроты у беременных может сопровождаться проблемами выбора лекарственной терапии. Это связано с наличием противопоказаний к применению большинства препаратов из-за возможного патологического влияния на организм плода.

Наибольшую трудность представляет терапия кашля у беременных на ранних сроках. Преимущество стоит отдавать растительным средствам, обладающих меньшим токсическим влиянием и побочными реакциями. Подбор средств следует осуществлять под контролем специалиста. Среди наиболее популярных препаратов выделяют:
- Доктор Мом. Растительное средство в форме леденцов или мази для растирания. Для беременных женщин разрешённой является только мазь. Ее использование показано во всех случаях, за исключением повышенной чувствительности к компонентам. В ее основе содержится ментол, эвкалипт, а также камфора и мускатное масло. На фоне применения происходит развитие обезболивающего, антисептического, противогрибкового и антибактериального эффектов. Растирание на грудной клетке, а также спине облегчает кашель и может его полностью устранить на начальных этапах развития.
- Мукалтин. Препарат на растительной основе разрешен к применению пациентками с различным сроком гестации. На фоне применения происходит разжижение мокроты и ее выведение из бронхиального дерева. Корень Алтея, входящий в состав не оказывает отрицательного влияния на плод при приеме терапевтических доз. Пациентки отмечают не только развитие отхаркивающего эффекта, но и смягчение слизистой с обволакиванием стенок бронхиального дерева. Мукалтин показан для выведения мокроты на фоне ларингитов, бронхитов, пневмонии, а такжебронхиальной астмы любого происхождения в составе комплексной терапии. Ограничением к использованию может быть только ранний срок беременности.
- Сироп Солодки. Применение данного средства беременным женщинам возможно только после консультации с гинекологом и исключением состояний, которые могут осложниться на фоне лечения. Это могут быть признаки угрозы прерывания, а также тяжелые сопутствующие состояния.
- Эвкабал. Сироп также разрешён к лечению мокроты среди беременных. Его применение допустимо при строгом соблюдении дозировки. Самостоятельное лечение запрещено, так как этиловый спирт, содержащийся в препарат может вызвать токсическое воздействие. Поэтому предварительно следует проконсультироваться со специалистом.
- Трависил. Леденцы, купирующие не только приступы кашля, но и уменьшающие першение в горле. Экстракты лекарственных трав приводят к укреплению иммунитета, а также выведению мокроты с антисептическим эффектом. Подбор индивидуальной дозировки осуществляет специалист.
Удаление мокроты из бронхов с помощью народной медицины
Применение средств народной медицины показано в комплексе с лекарственными средствами позволяет в течение короткого времени избавиться от заболевания. Среди наиболее эффективных рецептов выделяют:
- Соленую воду. Для приготовления смеси необходимо смешать стакан тёплой воды с чайной ложкой соли и тщательно размешать ее. Для улучшения терапевтического эффекта проводятся ингаляции, при отсутствии ингалятора проводятся полоскания ротовой полости. Соль приводит не только к уничтожению бактериальных агентов и растворению белковых связей.
- Имбирь. Для приготовления полезного напитка необходимо смешать одну чайную ложку имбиря со 100 мл кипятка, а также чайной ложкой мёда и сока лимона. Применять его следует за 30 минут до приема пищи. Продолжительность лечения равна одной неделе.
- Кайенский перец. Кайенский перец приводит к раздражающему эффекту и притоку крови, что вызывает разжижение мокроты и ее более легкое отхождение. Его можно смешивать с водкой или мёдом.
- Лимонный сок. Применение лимонного сока вызывает не только насыщение организма витамином С, но и создание антибактериального эффекта. На фона устранения мокроты происходит повышение иммунных сил. Для приготовления смеси необходимо смешать лимонный сок в объеме двух чайных ложек с одной ложкой мёда. Приём осуществляется в течение недели.
- Куриный суп. Бульон из курицы, который необходимо пить в тёплом виде, позволяет не только восстановить силы, но и смягчает слизистые оболочки, уменьшая раздражение.
- Чеснок. Модный иммуностимулятор применяется для лечения мокроты в свежем виде или при смешивании с мёдом и лимоном. Он также приводит к уничтожению бактерий, ускоряя процесс восстановления.
- Яблочный уксус. Смешивание яблочного уксуса с мёдом или соком алоэ приводит к разжижению слизи. Помимо употребления внутрь допускается выполнение ингаляций или компрессов.
- Лук. Применение лука вызывает разжижение мокроты, улучшение ее отхаркивания, а также уничтожение бактериальных агентов и снижение раздражения слизистых оболочек. Для терапевтического воздействия можно приготовить отвар на основе лука или смешать его с сахаром и употреблять внутрь.
- Мёд. Данный продукт пчеловодства широко применяется в народной медицине для лечения воспалительных заболеваний. Мёд можно употреблять самостоятельно или смешивать с различными ингредиентами, усиливая эффект.
- Перец. Применение чёрного перца строго ограничено из-за возможного развития побочных реакций со стороны различных систем, в первую очередь, пищеварительной. Он не только уничтожает бактерии, но и приводит к усилению двигательной активности реснитчатого эпителия, стимулируя выход слизи.
- Мяту и мелиссу. Данное растение приводит к расширению бронхов и улучшению отделения слизи. Ее можно использовать в качестве чая, а также ингаляций.
- Травяной чай. Его применение аналогично мяте. Приём следует осуществлять с учётом возможно причины заболевания, а также симптомов, вызывающих беспокойство.
- Эвкалиптовое масло. Ингаляции с масляным раствором вызывают расширение бронхиального дерева и облегчение выведения мокроты из легких.
- Скользкий вяз. Применение данного растения в форме отвара приводит к разжижению мокроты, а также снятию раздражения.
- Куркуму. Она обладает противовоспалительным и антисептическим действием. Наиболее эффективными являются ингаляции с куркумой.
- Отвар из овса и молока. Приготовление данных продуктов приводит к уменьшению раздражения слизистых оболочек, а также развитию обволакивающего воздействия. Применять его рекомендуется до трёх раз в сутки при остром процессе.
- Банановую смесь. Применение банановой смеси широко распространено для лечения кашля у детей. Наиболее оптимальным методом лечения является смесь банана с ?

