Как вылечить множественные бородавки
Установлено вирусное происхождение бородавок, — так проявляет себя укоренение и размножение различных типов папилломы человека. Поскольку дифференцируется до 50 ее видов, полной ясности в проблематике возникновения не достигнуто. Вместе с тем, доказано, что возникновение не единичных, а множественных бородавок связано с дефицитом иммунной защиты. Это подтверждает и тот факт, что подобные доброкачественные новообразования чаще всего фиксируются в детском, подростковом и юношеском возрасте, когда иммунные факторы диссонируют с перестройкой функциональных систем организма, а также в периоды стрессовых перегрузок и в стадии возрастной деградации. Наряду с этим отмечается возможность заражения при прямом контакте или через предметы общего пользования.
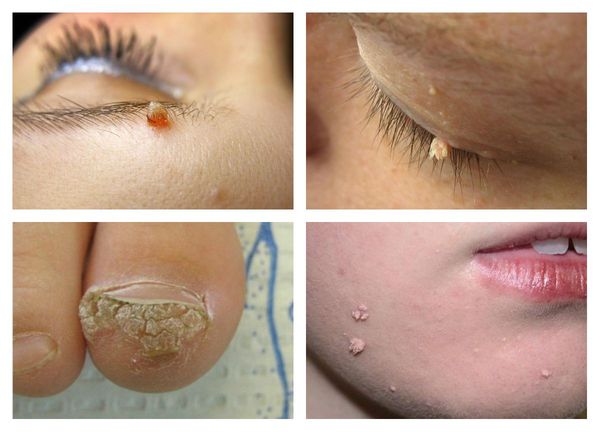
Единичная бородавка представляет собой плотный узелок желтого, беловатого цвета диаметром от 1 до 10 мм, выступающий над кожей, либо имеющий плоскую поверхность. Коричневый оттенок она приобретает, если ее корни повреждают кровеносный сосуд. Если единичную бородавку не удалить, возникает риск размножения и перехода на другие части тела. Большинство классификаций выделяют следующие виды бородавок:
- обыкновенные;
- подошвенные;
- плоские;
- остроконечные;
- старческие.
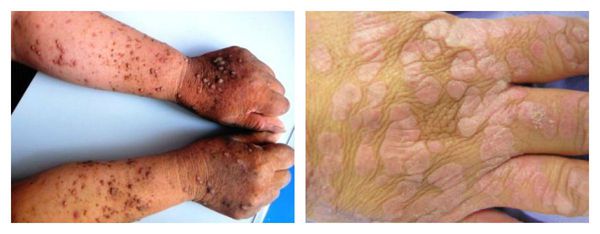
Чаще всего на теле появляются бородавки в виде множественных колоний на тыльной стороне кистей рук, предплечий, подошвах ног, лице, слизистых оболочках, красной кайме губ. Чтобы убедиться в правильно поставленном диагнозе, следует обратиться к врачу. Дерматологи дифференцируют обыкновенные бородавки от бородавчатой формы красного плоского лишая, бородавчатого туберкулеза кожи, бородавчатого невуса, псориаза, веррукозной карциномы, болезни Дарье и сирингомы. Поскольку это достаточно грозные заболевания, в случае неясной этиологии следует незамедлительно обращаться к специалисту.
Профилактика, виды лечения
Предрасполагающими факторами развития бородавок является снижение иммунитета, психические травмы, вегето-сосудистая дистония, недостаточное капиллярное кровоснабжение, потливость рук и ног, травмы, трещины кожи, порезы, пилинг и эпиляция с нарушением санитарных норм. Понимание человеком причин проблемы должно скорректировать его поведение. Зафиксировано множество случаев, когда бородавки самопроизвольно исчезают. Но даже если они не доставляют болезненных ощущений, но начали заметно разрастаться, следует немедленно начать печение.
Многие люди предпочитают вначале попробовать народные методы. В их числе используют:
- заговоры у авторитетных целителей;
- протирание разрезанными пополам сырой картофелиной, кислым яблоком, луковицей с последующим связыванием половинок ниткой и закапыванием в землю;
- систематическое протирание соком чистотела.
Наиболее принята деструктивная терапия, направленная на химическое, хирургическое, электрокоагуляционное или лазерное удаление бородавок.
Химические препараты, назначаемые для обработки множественных бородавок:
- Ферезол в форме маслянистой жидкости, прижигающий и убивающий микробов. На распаренный в горячей воде участок кожи наносится шпателем средство, его слой освежается в течение часа. Во время процедуры здоровый участок должен быть защищен жирным кремом. После перерыва в 6 дней процедура повторяется, количество сеансов – не более пяти. Не обрабатывается площадь кожи более 20 квадратных сантиметров. Препарат отменяется при ярко выраженных реакциях.
- Солкодерм с содержанием азотной, уксусной, молочной и щавелевой кислот. Перед процедурой пораженная поверхность обрабатывается спиртом, остальная – защищается жирной основой. Препарат осторожно наносится на пораженный участок шпателем, цвет бородавок должен измениться, допустимо повторное нанесение. Побочные эффекты: жжение и боль. Рекомендована лишь одноразовая обработка в случае сильной реакции.
- Салициловая кислота в аналогичных методиках менее токсична, может дать хороший результат при последовательно повторяемых процедурах, возможно наложение повязок до 4 часов. Длительность курса – не более 12 дней. Рекомендован и салициловый пластырь – Салипод. Запрещено нанесение на бородавки в области лица, слизистых поверхностей и родинок. Не используется для лечения детей.
- Веррукацид – применение в соответствии с инструкцией.
- Колломак, Криофарма, Вартнер Крио. Представляют собой домашнюю альтернативу использованию жидкого азота.
В любом случае избавление от множества бородавок на теле следует проводить под наблюдением врача. Наиболее распространенным способом сегодня является лазерная терапия. Ее преимуществом является минимальный риск осложнений и проведение под местной анестезией.
Метод электрокоагуляции основан на применении высокочастотного тока. Процедура бескровна благодаря высокой температуре, сопровождается анестезией. Преимущество – в уничтожении вируса в прилежащих тканях, противопоказания – непереносимость электротока, аритмия и гипертония.
Криодиструкция разрушает пораженные вирусом поверхности и ткани с помощью жидкого азота.
Радиоволновой метод имеет индивидуальные показания.
При множественных бородавках на руках назначают хирургический метод, если другие методики оказались малоэффективными. В зависимости от площади пораженной поверхности подбирают вид наркоза.
Параллельно с деструктивной терапией назначаются иммуномодуляторы в виде интерферона и специальных вакцин, витаминных комплексов, закаливающих процедур.
На что обратить особое внимание?
Существует небольшая вероятность, что, например, генитальные острые бородавки могут быть предвестниками серьезных проблем со здоровьем. Поэтому необходимо немедленно обратиться к врачу, если:
- изменяются цвет и форма бородавки;
- границы пораженной ткани становятся расплывчатыми;
- количество бородавок заметно увеличивается;
- новообразование начинает кровоточить или чесаться.
Аналитическое исследование позволит убедиться в наличии вируса папилломы, устранив подозрение онкологического диагноза. Индивидуально подобранное лечение позволит быстрее избавиться от данного неприятного косметического дефекта.
Источник
Дата публикации 28 августа 2019Обновлено 26 июня 2020
Определение болезни. Причины заболевания
Бородавки — это неровные светло-телесные доброкачественные новообразования кожи в виде локализованного разрастания верхнего слоя кожи (эпидермиса) с папулами (узелками) или бляшками.
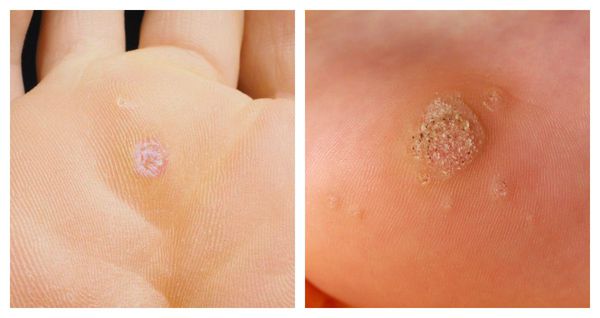
Частота появления бородавок у взрослых составляет 7-12 %, у детей школьного возраста — до 10-20 % [1].
Бородавки очень похожи на другие новообразования кожи. Обычно человек не может самостоятельно точно определить заболевание, поэтому для постановки диагноза необходимо обращаться к дерматологу.
Причиной появления бородавок является вирус папилломы человека. От типа вируса зависит разновидность бородавок, которые могут развиться. Так, каждый тип вируса папилломы человека поражает ткань на той локализации, которая ему наиболее свойственна [2].
| Тип ВПЧ | Преимущесвтенная локализация | Типы бородавок |
|---|---|---|
| 1 | Стопы ног, колени, ладони, кисти, пальцы рук | Подошвенные и ладонные бородавки, изредка — простые бородавки |
| 2, 4 | Кисти рук, пальцы, колени, реже — стопы ног | Простые бородавки, изредка — подошвенные, ладонные и мозаичные бородавки |
| 3, 10 | Голени, кисти рук, лицо | Плоские бородавки |
| 7 | Кисти, пальцы рук | Бородавки мясников |
| 5, 8, 9, 12, 14, 15, 17, 19-24 | Лицо, руки, передняя часть туловища | Верруциформная эпидермодисплазия |
Заражение вирусом обычно происходит контактным путём — при прямом соприкосновении инфицированной и здоровой кожи (например, при рукопожатии) или косвенном (через поручни, игрушки и др.). Поэтому заразиться вирусом папилломы человека, вызывающим бородавки, можно в самых различных местах — в общественном транспорте, в школе, на работе, дома, в местах с высокой контактностью и влажной средой (бассейнах, саунах, спортзалах). Способствуют заражению небольшие травмы эпидермиса, через которые попадают вирусы, а также воспаления кожного покрова.
Также появлению бородавок способствуют:
- иммунодефициты (в том числе ВИЧ-инфекция);
- тёплая и влажная среда;
- необходимость профессионального контакта с мясом и рыбой (“бородавки мясников”).
Некоторые типы вируса папилломы человека передаются от родителей.
А вот от жаб и лягушек, несмотря на страшилки, которыми нас так часто пугают в детстве, заразиться нельзя — это один из самых популярных мифов об этом заболевании, который не имеет под собой никаких оснований.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы бородавки
В зависимости от вида бородавки будут различаться и симптомы [2].
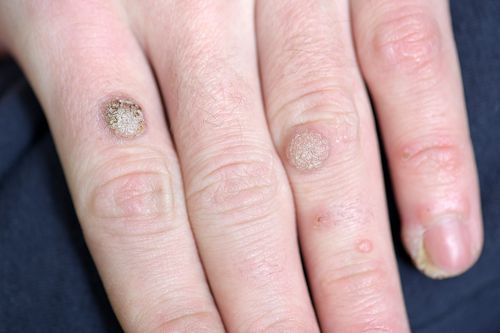
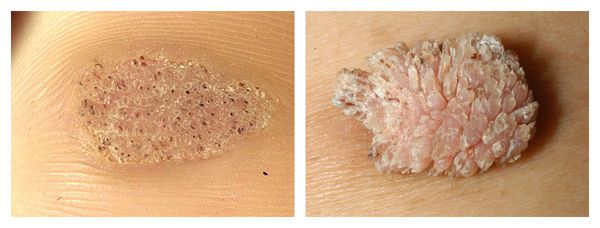
Обычная бородавка:
- Круглая плотная папула обычного цвета величиной 1-10 мм и больше.
- Поверхность папулы покрыта трещинами, наслоениями.
- Если папула находится на пальце, то пропадает и искажается отпечаток. То же самое касается и рисунка ладони.
- Простые бородавки располагаются как одиночно, так и по несколько штук — обычно они появляются в местах наибольшего травмирования (кисти рук, пальцы, колени).
- При осмотре с помощью дерматоскопа врач может увидеть небольшие коричневые точки — тромбированные (закупоренные) капилляры. Пациенты часто называют такие точки “корешками”. Это основной признак для врача: по нему дерматолог может отличить бородавку от других схожих заболеваний (например, контагиозного моллюска и кератомы).
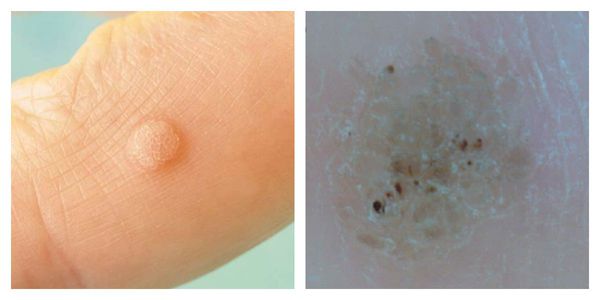
Подошвенная (роговая) бородавка:
- Главный симптом, из-за которого пациент обычно обращается к врачу, — боль при надавливании и ходьбе.
- Локализуются такие бородавки обычно на стопах ног.
- При обращении к врачу, как правило, виднеется ороговевшая неровная бляшка обычного цвета, хотя на первой стадии можно увидеть ровную гладкую папулу. При ороговении затромбированные капилляры можно разглядеть, только если убрать ороговевший слой кожи.
- Кожный рисунок подошвы искажён.
- Обычно подошвенные бородавки бывают одиночными, но встречаются и по 2-6 штук;
- нередко эти бородавки путают с мозолью (особенно с сухой) — именно с таким описанием возникшей проблемы пациенты обычно приходят на приём.

Плоская (юношеская) бородавка:
- На вид это круглая, чёткая, гладкая папула нормального, розового или коричневатого цвета размером 1-5 мм.
- Появляется на кистях, голени, очень часто — на лице.
- Таких бородавок всегда несколько — располагаются они группами.
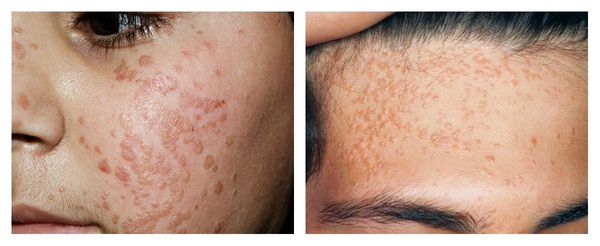
Эпидермодисплазия верруциформная (старческая бородавка):
- Крупные круглые многочисленные сливающиеся новообразования нормального, розового или коричневого цвета.
- Чаще всего появляются на лице, руках, передней стороне туловища.
- Можно спутать с кератомой, лишаем и раком кожи.
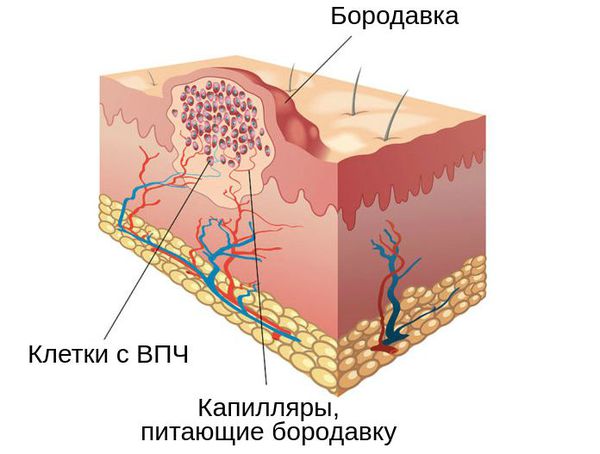
Патогенез бородавки
При попадании в организм вирус папилломы человека может находиться в латентном состоянии длительное время — человек обычно даже не догадывается о его существовании. При появлении факторов, благоприятных для вируса, он начинает “размножаться” в эпителии, приводя к изменению тканей.
В отличие от других вирусов, вирус папилломы человека не разрушает клетки самого эпителия — они погибают самостоятельно, естественно — в процессе ороговения и отслаивания.
На распространение инфекции влияют местные факторы и состояние иммунной системы. Так, люди с ВИЧ-инфекцией или пересаженной почкой больше подвержены развитию бородавок. Притом у них эти новообразования часто тяжело поддаются лечению [10]. При нормальном иммунитете вирус не затрагивает глубокие слои кожи, поэтому у многих людей бородавки проходят самостоятельно за несколько месяцев.
Главный этап в появлении бородавок — ускорение скорости деления и роста клеток с помощью вируса. Такой быстрый метаболизм и приводит к утолщению слоёв кожи. Так как ткани разрастаются на определённом, небольшом участке, возникает бугорок, который и называют бородавкой.
Классификация и стадии развития бородавки
Общепризнанной классификации бородавок не существует. Однако можно выделить несколько часто встречающихся разновидностей:
- Обыкновенная бородавка — самый распространённый тип (70 % бородавок — это именно они). Такие новообразования не ощущаются и причиняют человеку только эстетический дискомфорт.
- Подошвенная бородавка — появляется на ступнях ног, болезненна, поэтому требует лечения. Возникновению такой бородавки способствуют травмы кожи из-за неудобной, тесной, натирающей обуви.
- Плоские бородавки — чаще появляются у молодых людей, подростков. Это связано с неустойчивым гормональным фоном молодых людей, который сказывается на всём организме. Обычно плоские бородавки почти незаметны.
- Старческие бородавки — свойственны для людей пожилого возраста. Часто появляются на части тела, которая покрыта одеждой, но могут встречаться на лице и руках. Если нет дискомфорта, лечить такие бородавки не стоит — заживление у пожилых людей может проходить гораздо медленнее, чему у молодых, из-за замедленного метаболизма.
Другие авторы выделяют из этих видов бородавок ещё несколько [3]:
- Мозаичные бородавки (ВПЧ 2, 4) — новообразования на ладонях и подошвах. Выглядят как очаги гиперкератоза, т. е. утолщения рогового слоя кожи (обычно в переднем отделе стопы), покрытые глубокими трещинами.
- Кистозные бородавки (ВПЧ 60) — очень редкий тип новообразования на стопе. Представляет собой мягкий узел с трещинами. При вскрытии появляются бело-жёлтые выделения, похожие на творог.
- Нитевидные бородавки — тонкие роговые выросты около рта, носа или глаз.
- Бородавки “мясников” (ВПЧ 7) — появляются на кистях и пальцах у людей, которые постоянно контактируют с мясом и рыбой. Представлены в виде гипертрофированных новообразований, похожих на цветную капусту, но нормального цвета.
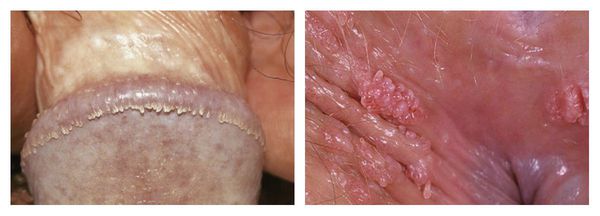
Кроме того, выделяют виды бородавок в зависимости от их локализации.
Так, часто встречающимся заболеванием являются аногенитальные бородавки — опухолевидные новообразования, появляющиеся на половых органах (особенно в местах перехода кожи в слизистую). Обычно они вызваны ВПЧ 6 и 11 типов.
Осложнения бородавки
Основная причина, по которой пациенты с бородавками обращаются к врачу, — это эстетический дефект, который может повлиять на качество жизни пациента, его уверенность в себе и развить массу комплексов. К осложнениям также можно отнести растрескивание поверхности бородавки и присоединение инфекции, а при некоторых видах бородавок — болезненность во время ходьбы.
В злокачественные новообразования бородавки кожи обычно не перерождаются, они вполне безобидные, однако в очень редких случаях такое осложнение всё же может возникнуть у людей с угнетённым иммунитетом [10].
Другие осложнения возникают при попытке самостоятельно удалить новообразования. В связи с этим может возникнуть воспаление и эстетические дефекты в виде рубцов, а также дальнейшее распространение вируса по коже, из-за чего на утро после самостоятельного удаления одной бородавки человек может проснуться с несколькими новыми.
Помните, что под видом бородавки может скрываться совсем другое заболевание, которое невозможно определить без консультации опытного доктора.
Диагностика бородавки
Обычно для постановки диагноза достаточно осмотра (клинической картины) и собранного анамнеза (истории болезни).
Чтобы подтвердить поставленный диагноз, доктор может провести гистологическое исследование — изучение клеток новообразования.
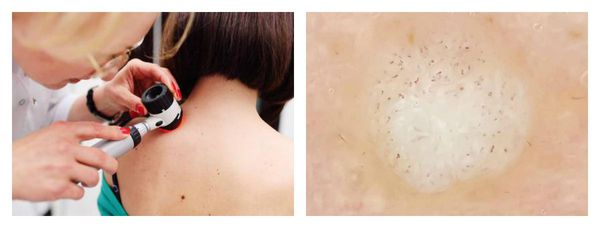
Очень важно провести дифференциальную диагностику — отличить бородавки от других заболеваний [2]. Например, обыкновенные бородавки нужно отличать от следующих заболеваний:
- Контагиозный моллюск — чаще появляется на теле и половых органах, реже — на кистях и стопах. Представляет собой полушарие с вдавлением на поверхности, при надавливании с боков выделяется беловатая “кашица”.
- Эпидермальный бородавчатый невус — чаще одиночный, есть у человека с рождения. Возвышается над поверхностью кожи, нередко покрыт волосами.
- Базалиома — опухоль в виде валика из узелков, в центре покрыта корочкой. Свойственна для пожилых людей.
Ладонно-подошвенные бородавки нужно отличать от следующих заболеваний:
- Кератодермия — большие участки ороговения и воспаления кожи. Нет затромбированных капилляров.
- Ладонно-подошвенные сифилиды — множественные безболезненные новообразования, по периферии кожа слоится. Реакция на сифилис положительная.
- Мозоль — обычно безболезненная, может вызывать боль только при вертикальном нажатии.
Остальные типы бородавок доктор также должен дифференцировать от целого ряда заболеваний. При подозрении на другую патологию, он может назначить дополнительную диагностику (например, выявление антител к вирусам, КТ или МРТ).
Лечение бородавки
Лечение бородавок проводится с эстетической целью и для повышения качества жизни пациента. Его может назначить только врач после обследования и точно поставленного диагноза. Самостоятельные попытки избавиться от бородавки недопустимы, так как пациент без медицинского образования и нужного оборудования не в состоянии безошибочно определить заболевание, а осложнения после такого “лечения” наступают куда чаще, чем выздоровление.
Для лечения бородавок есть несколько способов лечения. Все они обычно проводятся под контролем врача, а некоторые из них — только в условиях процедурного кабинета клиники.
Химические методы лечения
Для избавления от бородавки применяются аппликации молочно-салицилового коллодия и салициловые пластыри. Процентное соотношение препаратов и способ их применения (длительное ношение пластырей, аппликации и др.) зависят от распространённости и локализации новообразования.
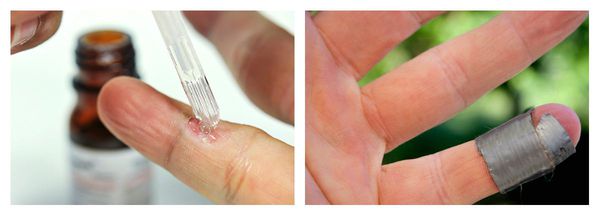
Также могут применяться растворы цинка и 2-хлорпропионовой кислоты. В этом случае на предварительно обработанную поверхность наносится химический состав, который оставляют на бородавке до смены цвета (в зависимости от типа бородавки). Процедуру повторяют несколько раз через 7, 14 и 21 день. Перед каждой процедурой ткани удаляют механически.
Ещё один химический метод — сочетание азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди. Таким способом обрабатывают только сравнительно небольшие новообразования — до 5 мм. Раствор также оставляют до изменения цвета бородавки. Через 3-5 дней пациент приходит на контрольный приём, при необходимости ему назначают повторную процедуру через 1-4 недели [5].
Криодеструкция
Этот способ заключается в замораживании бородавки при помощи жидкого азота: смоченный тампон прижимают к повреждённой коже (с захватом окружающих тканей в несколько мм) на 1-5 минут. Для деструкции некоторых новообразований требуется несколько процедур с промежутком в четыре недели.

Главные недостатки криодеструкции — её болезненность и отложенный эффект по сравнению с другими способами, в которых для удаления часто достаточно всего одной процедуры.
Электрокоагуляция
Под воздействием электрического тока бородавку удаляют по слоям. Проводится такая операция под местным обезболивающим [6].
Этот метод более эффективный, чем криодеструкция, однако у него есть существенный минус: электрокоагуляция часто оставляет после себя рубцы на месте удаления бородавки. Для тех пациентов, которые обращаются для устранения косметического дефекта, этот метод будет не самым подходящим.
Лазерная деструкция
С помощью лазера бородавки также удаляются слоями. Световод контактирует с кожей от нескольких секунд до трёх минут в зависимости от размера. Потом появившийся струп иссекают, а дно раны ещё раз обрабатывают лазером. Затем пациента инструктируют о способах обработки раны. Сама операция проводится под действием местной анестезии.
Радиоволновая хирургия
Радиоволновая хирургия является одним из самых современных и щадящих методов удаления некоторых доброкачественных новообразований, в том числе и бородавок. При таком лечении используются аппараты Сургитрон (США), РВХ-осциллятор (Россия), Vesalius (Италия) и др.
В основе метода лежит генерация электромагнитных волн с разной частотой: от 100 кГц до 105 мГц [7]. Когда волна проходит через ткани,Во время процедуры ткани сопротивляются проходящим волнам, из-за чего в клетках выделяется молекулярная энергия, которая нагревает кожу. Под воздействием тепла клетки фактически испаряются — получается аккуратный разрез. При этом на поражённую ткань не оказывается никаких механических усилий.
Плюсы такого метода:
- безопасность;
- быстрое заживление ранки;
- хороший косметический эффект — исключены шрамы и рубцы;
- относительная безболезненность — перед мини-операцией применяется местное обезболивающее;
- исключение вторичного инфицирования из-за автоматического обеззараживания электрода при включении аппарата.
Эффективность такого метода признана во всём мире, однако найти клинику, в которой используют именно метод радиоволновой хирургии, довольно сложно.
Какой способ лечения выбрать
У всех перечисленных способов есть несколько минусов:
- В первые пару недель оперируемая область имеет непривлекательный вид — корочки, потемнение тканей. Это нужно учитывать, если бородавки находятся на видимых частях тела (например, на лице).
- Неприятный запах и некоторая степень болезненности во время операции.
Кроме того, у каждого из этих способов есть противопоказания, о которых нужно узнать на предварительной консультации дерматолога.
Но основной минус — это высокая вероятность рецидивов, особенно если бородавки были распространёнными, обширными. При каждом из этих методов врачи борются не с первопричиной заболевания, а с её последствиями, так как на сегодняшний день вирус папилломы человека не поддаётся вылечиванию.
Поэтому терапия направлена:
- либо на разрушение новообразований, возникающих на месте внедрения вируса;
- либо на стимуляцию противовирусного иммунного ответа;
- либо на сочетание этих подходов [8].
Чаще всего применяются деструктивные способы лечения. Их эффективность достигает 50-80 % [4].
Для хирургических методов лечения детский возраст обычно не является противопоказанием. Поэтому многие из них способов (в том числе и радиоволновая хирургия) применяются и для лечения бородавок у детей. Исключением является химическое удаление бородавок из-за возможности возникновения побочных реакций на вещество.
Что делать после операции
После любой из этих операций обязательно следуйте рекомендациям лечащего врача.
После удаления новообразования любым из представленных методов доктор обычно назначает обработку места удаления. Запрещается самостоятельно удалять “корочки”, мочить ранку и подвергать её воздействию прямых солнечных лучей.
Если пациент постоянно страдает от бородавок, то ему стоит обратиться к врачу-иммунологу — возможно, потребуется медикаментозная терапия, которая увеличит устойчивость иммунитета к проявлениям вируса папилломы человека.
Прогноз. Профилактика
Если у пациента не наблюдается иммунодефицитов, то бородавки могут пройти самостоятельно, но для этого понадобится много времени — от нескольких месяцев до нескольких лет. Так, в 65 % случаев бородавки самостоятельно регрессируют в течение двух лет. Если спустя два года бородавка всё ещё на месте, то её рекомендуется удалять. Множественные новообразования рекомендуется удалять сразу же [9].
При нормальном иммунитете и правильно выбранном методе удаления (зависит от размера и вида бородавки) удаётся удалить патогенную ткань и добиться хорошего косметического эффекта. При пониженном иммунитете и других предрасполагающих факторах оставшийся в организме вирус папилломы человека вызывает рецидивы.
Специфической профилактики заболевания не существует. Но так ли неизбежно заражение?
Снизить вероятность появления вируса можно, если соблюдать несколько правил:
- Не ходите босиком в общественных местах, где есть возможность травмировать кожу и заразиться вирусом (бассейны, общественные душевые, спортзалы).
- Выбирайте качественную обувь, чаще меняйте её. Старайтесь, чтобы ноги были сухими. Тепло и влага — прекрасная среда для размножения вируса папилломы человека.
- Чтобы избежать околоногтевых бородавок, ходите на маникюр только к сертифицированным мастерам и следите, чтобы они использовали стерильные инструменты.
Для профилактики аногенитальных бородавок, по мнению ВОЗ (Всемирной организации здравоохранения), также высокоэффективна четырехвалентная вакцина от вируса папилломы человека [10]. Для профилактики других типов бородавок вакцин на данный момент не существует.
Если вы обнаружили одну бородавку, то не пытайтесь её самостоятельно прижечь, срезать или сковырнуть — так вы можете поспособствовать воспалению и дальнейшему расселению вируса по коже. После такого “удаления” вместо одной бородавки на утро можно проснуться с десятью.
Источник
