Как вылечить опухоль надпочечника
Дата публикации 28 января 2019Обновлено 18 июля 2019
Определение болезни. Причины заболевания
Опухоль надпочечников — это патологический рост ткани надпочечников (коркового или мозгового слоя), в составе которой возникли изменившиеся клетки, ставшие атипичными в плане дифференцировки, характера роста и продукции гормонов.[1]
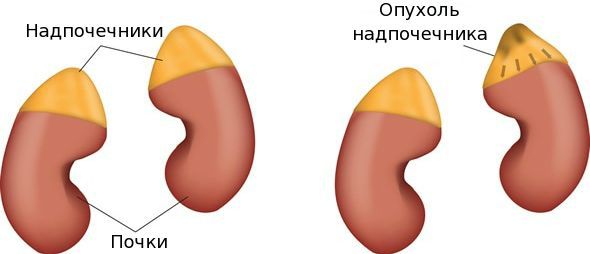
Распространенность патологии различна, т. к. зависит от вида опухоли. Адренокортикальный рак встречается в 1-2 случаях на один миллион человек. Достоверной статистической информации по распространённости доброкачественных опухолей в настоящее время нет.
Заболеванию подвержены все возрастно-половые группы населения, но пик заболеваемости приходится на 30-40 лет. Имеются лишь небольшие различия в частоте встречаемости андростером: у женщин они возникают в 2-3 раза чаще.
Этиология опухолевого роста изучена не до конца, поэтому единого мнения о причинах его возникновения нет. Однако выделяют несколько теорий возникновения и развития опухоли:
- Физико-химическая теория — воздействие физических факторов (рентгеновского и гамма-излучения) или химических канцерогенов, которые окружают нас повсюду, а также образуются в организме. Эти факторы приводят к активации участков ДНК (протоонкогенов), ответственных за регуляцию процессов деления, роста, дифференцировки и гибели клеток.
- Вирусно-генетическая теория — встраивание вирусов в гены нормальных клеток, которые и превращают их в атипичные. После этих процессов вирусы не участвуют в онкогенезе.
- Теория дисгормонального канцерогенеза — решающую роль играют нарушения гормональной регуляции и равновесия.
- Дизонтогенетическая теория — атипичные клетки появляются в процессе эмбрионального развития (по различным причинам), т. е. опухоль возникает при превращении эмбриональных клеток в раковые.
- Теория четырёхстадийного канцерогенеза — объединяет все вышеперечисленные теории, предполагая, что каждый из указанных факторов может являться причиной образования опухоли.[2]
Зная причину появления опухолевых клеток в конкретном случае, можно определиться с тактикой лечения и основами профилактики заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы опухоли надпочечника
Доброкачественные новообразования зачастую клинически не вызывают никакой симптоматики, так как они не продуцируют гормонов и имеют малый размер.
Злокачественные опухоли проявляются симптоматикой, характерной для злокачественной опухоли любой другой локализации:
- кахексия (истощение);
- интоксикация (суставные боли, утомляемость, слабость, потеря аппетита);
- системная воспалительная реакция (лихорадка, лейкоцитоз, одышка, тахикардия);
- анемия;
- припухлость;
- боль и симптомы метастазирования (на поздних стадиях).[3]
Наибольший интерес представляют гормонально-активные опухоли, так как в клиническом течении, диагностике и тактике лечения они значительно отличаются от злокачественных опухолей, которые в любом случае подлежат хирургическому лечению.
Альдостерома — опухоль, развивающаяся в клубочковом слое коры надпочечников. Её причиной является повышение гормона альдостерона.
В клиническом течении данной опухоли можно выделить три основных синдрома:
- сердечно-сосудистый — связан с задержкой натрия в организме, что вызывает повышение тонуса сосудов и задержку воды в организме, проявляется повышением давления, головными болями, снижением зрения и гипертрофией миокарда;
- нервно-мышечный — связан с задержкой натрия и избыточным выведением калия из организма, проявляется снижением мышечной силы, вплоть до судорог;
- почечный — обусловлен снижением калия, проявляется повышением уровня калия в моче, частым мочеиспусканием, жаждой.
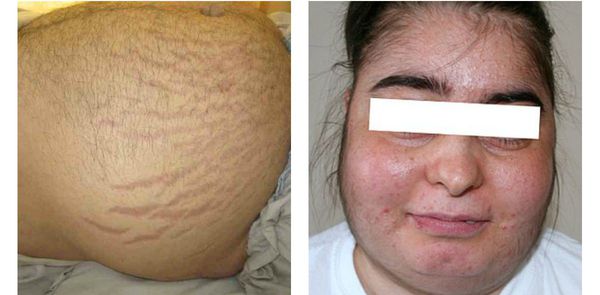
Кортикостерома — новообразование, возникающее в мозговом слое надпочечников. При её развитии в крови повышается концентрация стероидных гормонов.
Один из главных признаков человека с такой опухолью — ожирение по центральному типу, округление лица и багровые полосы на животе.

Также заболевание проявляется:
- повышением давления;
- головными болями;
- нарушением толерантности к глюкозе (стероидный диабет);
- гинекомастией и атрофией яичек у мужчин;
- появлением избыточного волосяного покрова (часто в периоральной зоне) и нарушением менструального цикла у женщин.
У всех пациентов с кортикостеромой может возникнуть остеопороз.
Андростерома — новообразование надпочечников, которое сопровождается увеличением количества мужского полового гормона андрогена.
При возникновении опухоли в раннем возрасте у мальчиков происходит раннее формирование вторичных половых признаков, увеличение полового члена, мускулатуры, огрубение голоса, но при этом наблюдается атрофия яичек.
Девочки развиваются по мужскому типу: гипертрофия клитора, гирсутизм (избыточный волосяной покров кожи), повышенная мышечная масса.
Независимо от пола возникает угревая сыпь.
При возникновении опухоли у взрослых женщин симптоматика сходна с вышеописанным проявлением заболевания у девочек, а у взрослых мужчин симптомы могут быть неявно выражены.
Феохромоцитома — опухоль, развивающаяся из клеток центральной части надпочечников, которая продуцирует гормоны, приводящие к повышению давления в крови. Она проявляется:
- чрезмерным повышением АД (250-300 мм рт.ст.);
- головными болями;
- потоотделением;
- сердцебиением;
- болью за грудиной;
- одышкой;
- тошнотой и рвотой;
- бледностью кожных покровов.
Часто АД нормализуется довольно резко и сопровождается обильным мочеиспусканием.
Инциденталома — гормонально-неактивная опухоль, как правило, небольших размеров. Клинически не проявляется и является случайной находкой при проведении визуализирующих методов исследования по причинам, несвязанным с поражением надпочечников.[4]
Патогенез опухоли надпочечника
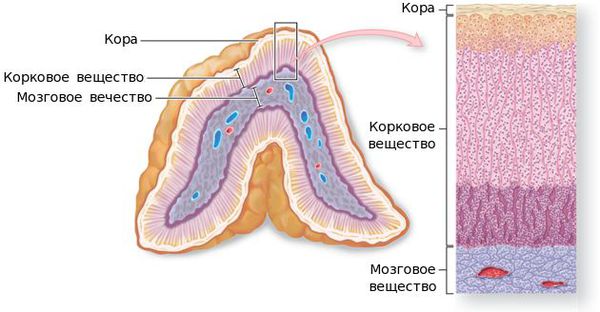
Патогенез заболевания довольно сложен. Он зависит от многих причин: морфологической структуры, темпа роста, гистологического строения, и других факторов. Но вне зависимости от природы этиологического фактора в ткани надпочечников появляется атипичная клетка. Она может образоваться там в процессе эмбрионального развития либо трансформироваться из нормальной в опухолевую под воздействием онкогенов (вирусов, радиоактивного излучения, химических канцерогенов и других), тем самым нарушая процессы деления, дифференцировки и роста клетки. Эта атипичная клетка начинает делиться и не подвергается аппоптозу — запрограммированной гибели клеток. Со временем количество атипичных клеток становится настолько большим, что возникает симптоматика того или иного вида опухоли.
При гормонально-активной опухоли происходит гиперпродукция того или иного гормона и, как следствие, увеличивается эффект от воздействия этих гормонов. Такое влияние гормонов на организм вызывает соответствующую клиническую симптоматику. В случае, если опухоль не продуцирует никакого гормона, то патогенез будет связан с избыточным ростом ткани и сдавлением соседних структур надпочечника или других органов.[5]
Понимать патогенез опухолей очень важно, так как зная его можно проводить патогенетическую терапию, которая не так эффективна, как этиологическая, но, в свою очередь, лучше симптоматической и является в настоящее время единственным оптимальным методом консервативного лечения.
Классификация и стадии развития опухоли надпочечника
По локализации новообразования надпочечников делятся на:
- Опухоли мозгового слоя:
- феохромоцитома (избыточная продукция адреналина и норадреналина);
- ганглионеврома.
- Опухоли коркового слоя:
- альдостерома;
- кортикостерома;
- кортикоэстрома;
- адростерома;
- смешаная форма.
- Опухоли из стромы органов (липомы, фибромы и другие).[6]
Опухоли коры надпочечников встречаются достаточно редко по отношению к опухолям мозгового слоя.
Новообразования надпочечников делятся на:
- доброкачественные — как правило, малы в размере, клинических проявлений не имеют и могут быть просто случайно найдены при каких-либо исследованиях;
- злокачественные — интенсивно увеличиваются в размерах, вызывают сильную интоксикацию продуктами гибели или жизнедеятельности клеток.
Также можно разделить опухоли на:
- первичные (из ткани надпочечника);
- метастатические (занесены из опухоли другой локализации).
Первичные опухоли делятся на гормонально-неактивные (инциденталомы) и гормонально-активные, т. е. те, которые производят какой-либо гормон. Инциденталомы чаще доброкачественны (липома, фиброма, миома) и одинаково встречаются в любых возрастно-половых группах. Довольно редко они могут быть злокачественными (меланома, тератома, пирогенный рак).
Не стоит забывать и о том, что гормонально-активные опухоли также могут быть злокачественными. Например, феохромоцитома в 10% носит злокачественный характер, андростерома — в половине случаев, альдостерома — до 5% случаев.[7]
Осложнения опухоли надпочечника
Самыми грозными осложнениями доброкачественных гормон-неактивных опухолей является их трансформация в злокачественные. Зачастую это происходит при достаточно позднем обращении и запоздалой диагностике.
В случае поздней диагностики злокачественных опухолей могут возникнуть метастазы, которые усложняют процесс лечения, так как обнаружить все метастазы довольно сложно, а удалить ещё сложнее. Самые частые органы-мишени, куда происходит метастазирование злокачественного новообразования надпочечника — это лёгкие, печень и кости.
Феохромоцитома может осложниться нарушением мозгового кровообращения (инсультом), сердечного кровообращения (инфарктом), аритмией и острой почечной недостаточностью. Поэтому не стоит забывать, что длительное и частое повышение артериального давления влечёт за собой ремоделирование (перестройку) сердца и возникновение кардиологической патологии (например, сердечной недостаточности).
Самым грозным осложнением является катехоламиновый криз, который проявляется внезапным подъёмом артериального давления до 300 мм рт.ст. продолжительностью до 30 минут, головокружением, тремором, потливостью и внезапно оканчивается, после чего происходит обильное мочеиспускание. Его могут вызвать механические факторы (даже пальпация врача при исследовании), стресс, и другие. Купируется криз в/в введением альфа-адреноблокаторов (фентоламина) или нитратами.
гипергликемическая кома. Также из-за постоянного повышения сахара у больных происходят изменения в сосудах и чувствительных нервных волокнах.
Постоянное воздействие повышенного количества гормонов на клетки приводит к их необратимым изменениям.[7][8][9]
Диагностика опухоли надпочечника
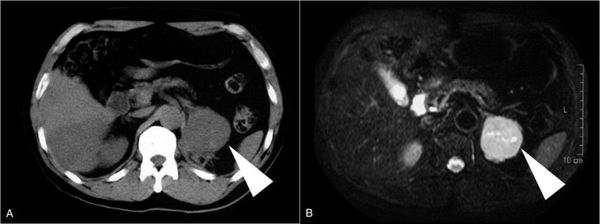
В настоящее время существует множество методов диагностики заболеваний надпочечников, благодаря которым можно определить наличие опухоли. В этом нам помогают магнитно-резонансная и компьютерная томография, ультразвуковое исследование и радионуклеидная сцинтиграфия.[9] Такие визуализирующие методы позволяют понять, где расположена опухоль, определить её размеры и отношение к другим органам. Также МРТ, КТ и УЗИ являются основополагающими методами для определения хирургической тактики лечения, так как врач ещё до начала операции с их помощью уточняется объём вмешательства, операбельность, возможные осложнения и подобирается необходимое оборудование.
Также очень важна лабораторная диагностика, при которой определяют содержание альдостерона (норма -100 пмоль/л у мужчин и женщин) и половых гормонов.
При феохромоцитоме определяют содержание продуктов обмена катехоламинов:
- ванилилминдальная кислота (свыше 10 мг);
- метанефрин (180 мкг);
- норметанефрин (140 мкг);
- гомованиловая кислота (более 15 мг).
Существует множество иных способов диагностики опухоли, таких как катетеризация вен надпочечников, определение уровня гормонов в крови, оттекающей от надпочечника и другие. Но они являются более сложными методами обследования, которые необходимо проводить по строгим показаниям в сложных клинических ситуациях.[10]
К сожалению, несмотря на большое многообразие способов инструментальных и лабораторных методов диагностики, всё же опухоли надпочечника остаются случайной находкой в ходе обследования. Поэтому первостепенную роль в диагностике играют такие рутинные методы, как исследование общего анализа и биохимии крови, общего анализа мочи, а также физикальное обследование. Это связано с тем, что все они позволяют врачу заподозрить какую-либо патологию, а все вышеописанные методы подтверждают наличие заболевания.
Лечение опухоли надпочечника
Подход к лечению опухоли надпочечников является комплексным:
- оперативный метод обеспечивает локальный доступ и макроскопическое удаление определяемых элементов, находящихся в поле зрения хирурга;
- лучевая и химиотерапия на микроскопическом уровне воздействуют на весь организм и все клетки в целом.
Это позволяет влиять на все звенья патогенеза заболевания.
Стоит отметить, что лучевая и химиотерапия имеют много осложнений, так как действуют не только на опухолевые, но и на здоровые клетки. Однако существует такой современный метод, как адъювантная химиотеапия, которая накапливает химиопрепарат именно в зоне патологического разрастания ткани.
Медикаментозную терапию проводят тогда, когда есть противопоказания к операции. Также этот метод лечения применяется в качестве временной предоперационной терапии для коррекции нарушений гемодинамики и электролитного дисбаланса.
Радикальным является только хирургическое лечение. Оно имеет меньшее число осложнений по сравнению с таргетной и лучевой терапией.
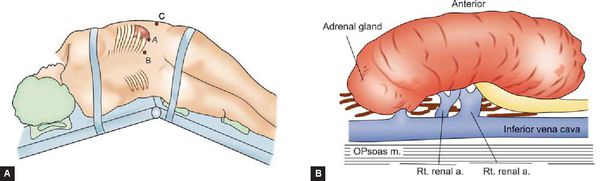
Оперативное лечение при доброкачественных опухолях выполняется в объёме адреналэктомии (удаления надпочечника).[12] При злокачественных опухолях производят адреналэктомию и удаление местных лимфоузлов.
Перед операцией возможно проведение химиотерапии для уменьшения количества атипичных клеток, а значит и размера опухоли.
После удаления новообразования пациент находится под наблюдением у онколога и врача-эндокринолога, так как возможно ему потребуется заместительная терапия. В случае, если удалены оба надпочечника, то заместительная терапия назначается в 100% случаев.
Восстановление пациента после удаления надпочечника по поводу доброкачественных операций происходит в течение 1-2 месяцев. При удалении обоих надпочечников реабилитация длится немного дольше и сопровождается пожизненной заместительной гормонотерапией.
Сроки восстановления после удаления злокачественной опухоли зависят от размеров опухоли, поражения соседних органов, наличия метастазов и сопровождается послеоперационной лучевой и химиотерапией на протяжении не более двух лет.
Отдельные сложности имеются в оперативном лечении феохромоцитомы: манипуляции с надпочечником могут вызвать криз и нарушение гемодинамики во время операции, поэтому такие пациентам проводится тщательная предоперационная подготовка и мониторинг гемодинамики во время операции. В случае возникновения криза его купируют назначением фентоламина и нитратов.[13]
Все обозначенные главные принципы и аспекты лечения опухоли надпочечников не являются универсальными, так как каждый отдельный вид опухоли лечится по своим точным стандартам и клиническим рекомендациям, принятыми ведущими врачами-исследователями и Научно Исследовательскими Институтами. Поэтому следует понимать, что при появлении каких-либо жалоб важно обратиться за медицинской помощью к специалисту, а не заниматься самолечением.
Прогноз. Профилактика
Прогноз при опухолевых поражениях надпочечников зависит от вида опухоли, её стадии и гистологического строения. Он может быть как благоприятным, так и неблагоприятным.
Так, при феохромоцитоме прогноз благоприятный, в 10-15% случаев сохраняется повышенное артериальное давление, учащённое сердцебиение, но всё это довольно легко поддаётся медикаментозной корректировке. Даже при феохромобластоме прогноз относительно благоприятный, если не выявлено отдалённых метастазов.
При удалении альдостеромы в 75-80% случаев так же, как и при феохромоцитоме, симптоматика, связанная с повышением артериального давления, регрессирует, а в тех случаях, если она не проходит, то её коррегируют антигипертензивной терапией.
При удалении кортикостеромы уменьшается и исчезает избыточное оволосенение (гирсутизм), но если опухоль удалена в раннем возрасте, то может возникнуть задержка в развитии.
Прогноз при злокачественных опухолях зависит от величины распространения опухолевой ткани в надпочечнике и метастазирования раковых клеток в организме, так как адреналэктомия технически выполняется, но обнаружить и удалить отдалённые метастазы довольно проблематично.[14]
Нельзя с абсолютной точностью и уверенностью прогнозировать результаты лечения и вероятность осложнений. Это зависит от множества факторов, в том числе и от реакции организма на оперативное лечение, лучевую и химиотерапию.
Так как этиология опухолевого поражения надпочечников неоднозначна, профилактика патологии состоит из соблюдения принципов здорового образа жизни. Главным образом необходимо избегать избыточного воздействия на организм факторов, провоцирующих возникновение опухоли — ионизирующего излучения и химических канцерогенов.
Не стоит забывать, что питание тоже является неотъемлемой частью профилактики, так как именно в еде содержится большое число канцерогенов (например, копчености или большинство консервантов, усилителей вкуса и многое другое, обнаруживаемое на полках в современных магазинах).
Также важно профилактировать вероятное рецидивирование и осложнения после оперативного лечения. Пациентам, перенёсшим удаление надпочечника, необходимо находиться под наблюдением врача-эндокринолога, который в зависимости от того, осталась ли симптоматика или нет, назначает медикаментозную терапию. Осмотры производятся каждые полгода.
Пациентам после удаления надпочечника необходимо:
- избегать чрезмерной физической и психоэмоциональной нагрузки;
- с осторожностью принимать седативные препараты, желательно только после консультации врача.
После адреналэктомии пациентам необходимо более тщательно коррегировать терапию гипертонической болезни в том случае, если она первичная. Также это необходимо выполнять и пациентам с ишемической болезнью сердца.[15]
Источник
- Причины возникновения опухолей надпочечников
- Как лечить опухоли надпочечников?
- С какими заболеваниями может быть связано
- Лечение опухолей надпочечников в домашних условиях
- Какими препаратами лечить опухоли надпочечников?
- Лечение опухолей надпочечников народными методами
- Лечение опухолей надпочечников во время беременности
- К каким докторам обращаться, если у Вас опухоли надпочечников
Причины возникновения опухолей надпочечников
Опухоли надпочечников разделяют на две группы – происходящие из коры надпочечников и из их мозгового вещества. Они имеют различные морфологические и клинические признаки. Чаще всего встречаются опухоли, которые принадлежат к первой группе, то есть из коры надпочечников.
Опухоли в корковом веществе надпочечников может возникать не только из гетеротопической, но и из обычной ткани. Опухоли разделяют на аденому, кортикостерому, андростерому, альдостерому и смешанные опухоли. Клиническая картина первичной опухоли коркового вещества надпочечников зависит от того, из каких гистологических элементов происходит опухоль и какие гормоны она вырабатывает (гликокортикоиды, минералокортикоиды или андрогены).
Аденома коры надпочечников встречается в 60-80% случаев. Основным проявлением заболевания является гипертензия. К другим симптомам относят:
- полиурию,
- никтурию,
- завышенные показатели альдостерона в плазме крови,
- слабость мышц конечностей,
- гипокалиемия,
- низкая активность ренина в плазме,
- метаболический алкалоз.
При кортикостероме повышается продукция всех кортикостероидов, в результате чего развивается синдром Иценко-Кушинга. Наблюдается как у детей, так и у взрослых. Среди женской половины населения заболевание распространеннее в 5-6 раз, чем среди мужского. Заболевание проявляется ожирением, артериальной гипертензией, ранним половым созреванием у детей и преждевременным угасанием функции половых желез у взрослых. Раннее половое созревание не сопровождается преждевременным физическим развитием. Например, случаются вторичные половые признаки:
- грубеет голос,
- наблюдается рост волос на лобке, борода, усы,
- раньше времени развиваются молочные железы,
- увеличивается клитор или половой член,
- в то же время матка с яичниками или яички по размерам соответствуют возрасту ребенка.
У женщин отмечается расстройство менструального цикла (аменорея или опсоменорея).
Андростерома выделяет избыточное количество андрогенов, клинически проявляется андрогенитальным синдромом. В 30-40% случаев поражает детей. Девочки снова-таки болеют в разы чаще, чем мальчики. Чем младше ребенок, тем чаще опухоль имеет злокачественный характер. Для болезни характерны раннее половое и физическое созревание, ненастоящий гермафродитизм у девочек, вирилизация – у женщин.
Альдостерома проявляется избыточным выделением альдостерона, вызывает первичный гиперальдостеронизм. Для нее характерны приступы мышечной слабости, судороги, артериальная гипертензия, нарушение функции почек (снижение фильтрационной способности, никтурия, гипоизостенурия, полиурия до 10-12 л мочи в сутки, в том числе и при ограничении в рационе жидкости).
Смешанные опухоли коры надпочечников развиваются из дополнительной ткани, которая может образовывать, например, яичники, матку, яички, забрюшинное пространство.
Клиника новообразований в надпочечниках зависит от характера выделяемых ими гормонов и проявляется сочетанием упомянутых признаков.
Злокачественные новообразования коры надпочечников, которые проявляются первичным альдостеронизмом, встречаются в 0,4-0,6% всех случаев этого заболевания. Самый типичный клинический синдром, связанный с функционированием злокачественного новообразования коры надпочечников – это синдром Кушинга.
Опухоли мозгового вещества надпочечников также разделяются на несколько видов:
- опухоли из хромафинной ткани:
- феохромоцитома (хромафинома);
- феохромобластома (хромафинобластома);
- параганглиома (феохромоцитома не надпочечниковой локализации) – опухоль, состоящая С созревших хромаффиноцитов симпатических ганглиев.
- опухоли из ганглионарных клеток:
- симпатогониома – злокачественная недифференцированная опухоль;
- симпатобластома – более дифференцированная опухоль;
- ганглионеврома – дифференцированная опухоль из созревших ганглионарных клеток и нервных волокон.
 Чаще всего наблюдается феохромоцитома. Эта опухоль носит доброкачественный характер, но в 10% случаев она перерождается в злокачественную (феохромобластому) и метастазирует. В 80% случаев локализуется в одной, в 15% – в обоих надпочечниках, в 5% случаев феохромоцитома бывает множественной. Ее масса может достигть 300-400 грамм, а в редких случаях – 3 кг и более. Эта округлая опухоль обладает волокнистой капсулой. В 90% случаев феохромоцитома располагается в надпочечнике, в 10% – вне такового. В последнем случае ее можно обнаружить в любом месте по ходу симпатической цепи, начиная от мочевого пузыря до черепа. Опухоли, которые имеют локализацию вне надпочечника, называют еще параганглиомами.
Чаще всего наблюдается феохромоцитома. Эта опухоль носит доброкачественный характер, но в 10% случаев она перерождается в злокачественную (феохромобластому) и метастазирует. В 80% случаев локализуется в одной, в 15% – в обоих надпочечниках, в 5% случаев феохромоцитома бывает множественной. Ее масса может достигть 300-400 грамм, а в редких случаях – 3 кг и более. Эта округлая опухоль обладает волокнистой капсулой. В 90% случаев феохромоцитома располагается в надпочечнике, в 10% – вне такового. В последнем случае ее можно обнаружить в любом месте по ходу симпатической цепи, начиная от мочевого пузыря до черепа. Опухоли, которые имеют локализацию вне надпочечника, называют еще параганглиомами.
Различают три формы феохромоцитомы:
- с бессимптомно-латентным течением – наблюдается очень редко, но может развиться в результате любого стресса;
- с пароксизмальной симпатоадреналовой гипертензией – для нее характерен внезапные приступы артериальной гипертензии с тахикардией и сильной головной болью; сначала такие возникают при переохлаждении, переедании или голодании, жаре, физическом перенапряжении; больные жалуются на боли в сердце, одышку, рвоту, чрезмерное потоотделение, диспепсические расстройства;
- с постоянной гипертензией – повторяющиеся периодически приступы гипертензии (1-3 раза в год) постепенно учащаются и гипертензия становится постоянной.
Клиническая картина опухолей мозгового вещества надпочечников зависит от количества и ритма выделения опухолью в кровяное русло катехоламинов (адреналина и норадреналина).
Как лечить опухоли надпочечников?
Лечение опухолей коры надпочечников обычно хирургическое. Предполагается энуклеация опухоли или резекция надпочечника при небольших ее размерах, а при больших размерах проводится такая операция как адреналэктомия.
в ходе хирургического вмешательства используются разные виды доступа – внебрюшинный (иногда с резекцией нижних ребер), трансторакальный, чрезбрюшинный или пояснично-брюшинный.
После операции назначают гормонотерапию, особенно после удаления гормональной опухоли. Это позволяет предотвратить развитие острой недостаточности надпочечников. в рамках профилактики таковой, например, в течение недели после удаления кортикостеромы вводят внутримышечно гидрокортизон.
Больные с двусторонней гиперплазией подлежат медикаментозному лечению. С этой целью используют калийсберегающие диуретики (спиронолактон, а также триам, амилорид и пр.). В последние годы при доброкачественных опухолях надпочечников широкое распространение получила лапароскопическая адреналэктомия.
Единственным методом лечения злокачественных опухолей коры надпочечника является оперативное вмешательство.в таком случае методом выбора становится радикальное иссечение надпочечника.
В послеоперационный период показана заместительная гормональная терапия, особенно после удаления надпочечника с ранее имеющейся гормонально-активной опухоли. Без этого также сохраняется высокий риск развития острой недостаточности надпочечников. Примечательно, что гормонально-активные опухоли чувствительны к лучевой терапии.
С какими заболеваниями может быть связано
Опухоли в надпочечниках провоцируют в организме серию дисфункций, связанных отчасти и с изменениями гормонального фона. В большинстве случаев развивается ожирение, у женщин случается аменорея или опсоменорея. Возможен гермафродитизм у девочек и вирилизация у женщин.
Сопутствующие опухолям заболевания определяются еще и формой новообразования.
Например, артериальная гипертензия развивается при любых новообразованиях в надпочечниках, а синдром Иценко-Кушинга только при кортикостероме.
Лечение опухолей надпочечников в домашних условиях
Лечение опухолей надпочечника может проводиться как в домашних условиях, так и в стационаре – это определяется формой и разновидностью опухоли, наличием сопутствующих отклонений, индивидуальными особенностями организма пациента. Для проведения хирургического вмешательства или проведения интенсивной терапии требуется госпитализация, отказ от которой может привести к усугублению заболевания.
Какими препаратами лечить опухоли надпочечников?
Для лечения опухолей надпочечников могут применяться как противоопухолевые, так и гормональные препараты. Конкретные наименования, их дозировку, комбинацию между собой и длительность курса определяет исключительно лечащий врач с учетом всех индивидуальных особенностей больного и заболевания у него.
Лечение опухолей надпочечников народными методами
Применение народных средств при лечении новообразований внутренних органов не рекомендуется, поскольку противоопухолевый эффект растительных экстрактов недостаточен, а отведенное на такое лечение время лучше потратить на консультацию профессионального медика.
Лечение опухолей надпочечников во время беременности
Лечение опухолей надпочечника в период беременности определяется специалистами из разных медицинских сфер. Привлекается участие эндокринолога, онколога, эндокринолога и, конечно же, гинеколога. по результатам проведенной диагностики принимается решение о сохранении беременности. Самолечение недопустимо.
К каким докторам обращаться, если у Вас опухоли надпочечников
- Онколог
- Онколог-хирург
- Эндокринолог
Диагностика опухолей коры надпочечников основывается на данных анамнеза, клинических признаках, результатах лабораторных и рентгенологических исследований. В случае кортикостеромы с мочой выделяется большое количество 17-кетостероидов (в 10-50 раз больше нормы) и 17-оксикортикостероидов. В плазме крови окажется повышенное содержание 11-оксикортикостероидов.
У больных андростеромой в 50-100 раз повышается содержание в моче 17-кетостероидов, кортикостеромой – эстрогенов (до 300-600 мг/сут), альдостеромой – альдостерона (от 15 до 100 мкг/сут).
Важную информацию дает ультразвуковое исследование и компьютерная томография:
- опухоль проявляется как образование средней эхогенности округлой формы с ровными краями;
- двустороннее увеличение надпочечников указывает на их гиперплазию.
Сцинтиграфия с меченым йодохолестеролом позволяет провести дифференциальную диагностику между опухолью и гиперплазией надпочечников:
- одностороннее накопление препарата наблюдается при опухоли,
- симметричная активность препарата соответствует гиперплазии.
Опухоли коры надпочечников дифференцируют с болезнью Иценко-Кушинга, адренобластомой, новообразованиями почки, поджелудочной железы, спленомегалией и гипертонической болезнью.
Диагностика злокачественных новообразований коры надпочечника также основывается на данных анамнеза, клинических признаках, результатах лабораторных, неинвазивних и рентгенологических исследований. Ультрасонография и компьютерная томография позволяют определить величину надпочечника, визуализируют отображения объемного образования в его проекции и взаимоотношениях с окружающими органами. Магнитно-резонансное исследование позволяет выявить метастазы в регионарных лимфоузлах.
Диагностика опухолей мозгового вещества надпочечников основывается на данных анамнеза, жалобах больного, результатах лабораторных и рентгенологических исследований. Для диагностики можно применять депрессорные пробы с использованием средств, которые снижают артериальное давление у таких больных. Во время приступа пароксизмальной гипертензии повышается уровень глюкозы в моче и крови. Лабораторные исследования покажут повышенное количество катехолиминов в крови не только во время приступов, но и между ними. Одним из самых достоверных тестов является определение содержания адреналина и свободных катехоламинов в суточной порции мочи и в сыворотке крови.
Ультразвуковое исследование помогает выявить объемное образование надпочечника. Компьютерная томография помогает определить локализацию опухоли. В 90% случаев она расположена ниже диафрагмы и локализуется в середине надпочечника. При магнитно-резонансном исследовании феохромоцитома отличается высокой интенсивностью сигнала и способствует определению опухоли, локализующейся вне надпочечника.
Лечение других заболеваний на букву – о
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Источник
