Как вылечить острый уретрит
Острый бактериальный уретрит
Причиной бактериального уретрита является попадание в организм человека болезнетворных бактерий.
Микроорганизмы проникают в мочевыделительную систему после незащищенного секса с инфицированным партнером.
Не исключено заражение после медицинских манипуляций, которые совершаются через уретральный канал.
Выделяют 2 формы заболевания:
- первичная
- вторичная
Виды бактериального уретрита: острый и хронический.
Симптоматика острого бактериального уретрита:
- Боль при походе в туалет
- Присутствие постоянного жжения в уретральном тракте
- Наличие слизи и гнойных выделений
- Отечность половых органов
Часто вызывает подобные симптомы специфические уретриты, например, гонорея.
С целью дифференциальной диагностики, пациенту назначают анализы.
Если выявлен острый уретрит, сроки лечения определит доктор после обследования.
Трихомонадный уретрит
Трихомониаз – распространенное заболевание мочеиспускательного канала.
Передается при половой близости с отсутствием барьерных средств защиты.
Причина – попадание в органы мочеполовой системы инфекции трихомонады.
Протекать заболевание может как с явными проявлениями, так и без особых симптомов.
Паразитируют микроорганизмы у мужчин в уретральном канале, семенных пузырьках, предстательной железе.
У женщин – поражается уретра и влагалище.
Формы заболевания: острая и хроническая.
Переход из одной формы в другую занимает примерно 2 недели.
Поэтому рекомендуется не игнорировать первые признаки и начать своевременное лечение.
В зависимости от состояния иммунной системы, инкубационный период может достигать от 5-7 дней до месяца.
Симптомы трихомонадного уретрита:
- Зуд в уретральном канале
- Жжение при мочевыделении
- Желтоватые или зеленоватые выделения с характерным запахом
- Нарушение сна, тревожность, нервозность
У женщин возможно более явное проявление перед менструацией и в случае переохлаждения организма.
Острый уретрит герпетический
Причина появление острого герпетического уретрита – вирус герпеса 1 и 2 типа.
Вирус может находиться длительное время в организме и никак себя не проявлять.
Все зависит от состояния иммунитета человека.
Чем он сильнее, тем дольше бессимптомное течение заболевания.
Пути передачи герпетического уретрита:
- Половой
- Бытовой
- Контактный
- От матери к ребенку во время родов
Помните! Секс с презервативом не снижает риски инфицирования.
Герпес может передаться через соприкосновение слизистых.
Симптоматика герпетического уретрита:
- Жжение в уретральном канале при мочевыделении
- Сыпь на половых органах
- Острая боль в области уретрального тракта
- Ощущение наполненного мочевого пузыря после мочевыделения
- Частые позывы в туалет
Помимо данных проявлений, у человека может быть:
- Отсутствие сил
- Усталость
- Слабость и нежелание работать
Не исключено повышение температуры тела.
Инфекция склонна к формированию рецидивов.
Острый уретрит при ВИЧ
Наличие вируса иммунодефицита является благоприятным фактором для размножения инфекции в организме.
На фоне ослабленного иммунитета микроорганизмы быстро распространяются и паразитируют на внутренние органы.
Первые признаки острого уретрита при ВИЧ появляются через 3-5 дней после заражения.
При их игнорировании, у человека могут развиться осложнения и тяжелые последствия.
Острый уретрит при ЗППП
Причиной острого уретрита могут быть специфические микроорганизмы.
При этом заболевание имеет долгое бессимптомное течение.
Первые признаки могут появиться у мужчин через 3 дня, у женщин – через 5 дней после заражения.
В зависимости от того, какими ИППП вызвано заболевание, первые признаки различаются:
- При гонококках наблюдаются сильные выделения гнойного характера
- При хламидиозе из уретрального канала выделяется гной
- Герпес вызывает сильные болевые ощущения
- Если виновник трихомонада, появляются пенящиеся выделения
При появлении любых признаков острого уретрита, необходимо обраться к врачу.
Самостоятельно ставить диагноз и заниматься самолечением не рекомендуется.
Это может привести к тяжелым последствиям и осложнениям.
Острый уретрит при мочекаменной болезни
Наличие у пациента мочекаменной болезни может спровоцировать появление острого уретрита.
В почках образуются соли, которые выводятся при мочевыделении.
Кристаллы могут травмировать уретральный канал и вызывать воспаление.
Симптомы проявляются не сразу, периодически пациент ощущает дискомфорт при мочевыделении.
С развитием воспалительного процесса, уретрит обретает острую форму.
Признаки становятся более явными, доставляется сильный дискомфорт.
Острый уретрит и цистит у женщин
Эти патологии у женщин появляются чаще всего одновременно.
Инфекция быстро распространяется на органы мочевыделительной системы.
Вовлекается мочевой пузырь.
При отсутствии лечения, инфекция проникает в почки, вызывая пиелонефрит.
Заболевание чаще встречается у женщин, в силу анатомических особенностей строения мочевой системы.
Острый уретрит при беременности
Острый уретрит – распространенное заболевание у женщин в период вынашивания ребенка.
Связано это с тем, что в этот период:
- Меняется гормональный фон
- Ослабевают защитные функции иммунной системы
Женщине настоятельно рекомендуется сдавать анализы на ИППП до зачатия.
Это позволяет выявить скрытые инфекции и пройти медикаментозное лечение.
Если заболевание прогрессирует в процессе беременности, лечении назначается по специальным схемам.
Медикаменты выбираются с минимальным воздействием на плод.
Острый уретрит: анализы
Диагностикой и лечением заболевания занимается уролог или гинеколог.
Перед тем, как поставить диагноз, врач назначает анализы:
- Анализ мочи для выявления воспалительного процесса
- Анализ крови на антитела
- Мазок из уретрального канала
- Соскоб из уретры
Нередко назначается обследование с помощью цистоскопа.
В моче исследуется количество лейкоцитов, слизи, эритроцитов, эпителия, белка.
Посев мочи позволяет выявить тип инфекции, которая вызвала воспалительный процесс в уретральном канале.
Анализ крови сдается для определения антител к инфекции.
Вырабатываются они иммунной системой.
Кровь исследуют методами: ИФА и ПЦР.
Помимо выявления антител, с помощью исследования крови, можно:
- Определить форму заболевания: острая или хроническая
- Узнать был ли воспалительный процесс раньше
ПЦР-диагностика позволяет определить наличие инфекции даже в маленьком объеме.
Данный метод считается самым достоверным.
Острый уретрит: анализы после лечения
После проведенного лечения, говорить о том, что пациент здоров можно только после контрольного анализа.
Он сдается не раньше, чем через 2 недели после пропития курса антибиотиков.
Если пациентом были соблюдены все рекомендации врача, большая вероятность того, что анализ будет отрицательным.
В случае если контрольный анализ окажется положительным, назначается новая, более длительная схема лечения.
Лечение острого уретрита
проводится в зависимости от того, какие факторы спровоцировали его развитие.
- 1.Этиотропная терапия направлена, главным образом, на уничтожение патогенной микрофлоры и подавление ее активности. С этой целью больным назначают вначале антибиотики широкого спектра действия, а затем те, к которым выявлена чувствительность возбудителя инфекции.
- 2.С целью снижения интенсивности воспаления, снятия болей назначают противовоспалительные средства нестероидной группы (аспирин), спазмолитические препараты (но-шпа) и диуретики.

- 3.С целью снижения воспаления в тканях, стимуляции общей и местной резистентности используют ферментативные средства.
- 4.Иммуномодулирующая терапия и назначение пробиотиков направлены на мобилизацию защитных сил организма и укрепление иммунитета (панавир).
- 5.Инстилляции уретры антисептическими растворами с целью подавления активности патогенной микрофлоры на местном уровне и снижения интенсивности воспаления тканей.
- I.Физиотерапевтические процедуры, снимающие остроту воспаления и ускоряющие заживление тканей (лечебные ванночки, электрофорез, УВЧ-терапия).
- 6.Адаптогены растительного происхождения используют с целью повышения сопротивляемости организма инфекциям и выравнивания эмоционального фона (элеутерококк, женьшень).
Пройти диагностику и комплексное лечение острого уретрита вы сможете, обратившись в наш платный КВД.
При возникновении любых симптомов острого уретрита обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Источник
Энциклопедия / Заболевания / Почки и мочевыводящая система / Уретрит
Уретритом называют острое или хроническое воспаление в области уретры (мочеиспускательного канала) как у мужчин, так и у женщин. Уретриты являются одним из распространенных урологических заболеваний, возникающих в результате как инфекционных, так и неинфекционных причин.
Уретриты бывают:
- инфекционного происхождения (микробные, вирусные, грибковые),
- неинфекционные (аллергические, травматические, рубцовые, в результате попадания инородных тел, в результате раздражения от песка или солей в моче, застойные, из-за нарушения кровообращения в области малого таза).
Обычно в результате воздействия первичного фактора быстро происходит присоединение вторичной инфекции и формирование вторичного инфекционного уретрита.
Инфекционные уретриты делятся на две большие группы:
- специфические, вызванные инфекциями, которые передаются половым путем (гонорея, гарднереллез, трихомониаз),
- неспецифические, вызванные микрофлорой кишечника или кожи (кишечная палочка, стафилококки, стрептококки).
Специфические уретриты чаще всего возникают у молодых людей, от 18 до 30-40 лет, в результате половых контактов с больным, неспецифические уретриты могут развиваться в любом возрасте.
Уретриты могут протекать явно и скрыто, в зависимости от силы иммунитета и особенностей возбудителя. Предрасполагающими факторами являются
- переохлаждение,
- нарушение интимной гигиены,
- прием алкоголя и наличие очагов инфекции.
Для неспецифических уретритов важным фактором может быть обострение мочекаменной болезни с выявлением песка в моче, нарушение обмена веществ с кристаллизацией мочи и т.д.
Симптомы уретрита у мужчин и женщин могут существенно различаться в силу анатомических особенностей в строении уретры.
У мужчин уретра длинная, более тонкая и извитая, у женщин – короткая и широкая, имеет форму воронки. Болевых рецепторов у мужчин в области уретры гораздо больше, чем у женщин, и воспринимаются болевые ощущения у мужчин иначе. Уретрит у мужчин обычно возникает изолированно, как отдельное заболевание, в то время как у женщин уретрит зачастую сочетается с циститом.
За счет этих особенностей у мужчин процесс обычно начинается остро, с резко выраженных и острых проявлений, жгучей и нестерпимой боли и зуда, в то время как у женщин проявления могут варьировать от постепенных и не резко выраженных, до достаточно сильных, но нарастающих постепенно. У части женщин субъективная симптоматика уретрита вообще отсутствует при наличии воспалительных явлений в уретре.
К основным симптомам уретрита относят:
- жжение по ходу уретры,
- резь при мочеиспускании,
- боли внутри уретры, особенно в начальной ее части у головки пениса или половых губ,
- выделения из уретрального канала по утрам обильные, слизистого или гнойного характера,
- неприятный запах выделений.
У мужчин по утрам может отмечаться затруднение мочеиспускания в связи со слипанием губок в области головки пениса, есть выраженная краснота области выхода из отверстия уретры. Как вариант течения уретрита у мужчин могут быть только неприятные ощущения во время мочеиспускания, с ощущением песка или битого стекла по ходу уретры.
Обычно уретрит ограничивается местными проявлениями, лихорадки, недомогания и слабости не бывает, из-за чего пациенты часто практикуют самолечение, не обращаясь к специалистам.
Диагностикой и лечением уретритов занимаются урологи. Необходимо проведение осмотра и забора мазков из уретры, проведение общего анализа мочи и посева мочи на флору, с определением их чувствительности к антибиотикам.
Дополнительно назначается ультразвуковое исследование мочевого пузыря и почек, а у мужчин еще и простаты для исключения перехода инфекции на эти органы.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Основу лечения при уретритах как у мужчин, так и у женщин составляет антимикробная терапия.
Антибиотик подбирается с учетом предполагаемой природы инфекции, с коррекцией по результатам посевов – обычно это
Часто антибиотик назначают с минимально возможным приемом, обычно раз или два в день. Курс лечения в среднем 5-10 дней, в зависимости от тяжести заболевания. Лечение проводится дома, под контролем врача.
Дополнительно к основному лечению могут быть назначены урологические сборы и уроантисептики, вещества химического и растительного происхождения, обладающие противомикробным, противовоспалительным и мочегонным эффектами. Полезен сок клюквы, лист толокнянки, почечный чай, улоресан и настой петрушки.
Необходимо пить достаточно жидкости, чтобы поддерживать достаточный диурез, и вымывать продукты распада тканей и микробы или вирусы.
Важно соблюдать и достаточно ограничительную диету, исключить категорически алкоголь, до минимума снизить потребление соленой, острой и раздражающей пищи, принимать больше растительной и молочной пищи, защелачивающей мочу – микробы хуже выживают в щелочной среде.
На время лечения необходимо воздержаться от половой жизни, а при выявлении половой инфекции, необходимо провести обследование и лечение полового партнера. После курса лечения необходимо сдать контрольные анализы, чтобы убедиться, что инфекция полностью устранена.
Если не лечить уретрит, его проявления постепенно стихают или переходят в хроническое течение. Инфекция распространяется вглубь мочеполовой системы и поражает простату и семенные пузырьки, у женщин переходит на мочевой пузырь и железы преддверия влагалища. При воздействии провоцирующих факторов возникают рецидивы воспаления, инфекция может распространиться на мочевой пузырь, мочеточники и почки.
Источник: diagnos.ru
Источник
 Уретрит – это воспалительное заболевание с поражением слизистой оболочки мочеиспускательного канала (уретры). Имеет инфекционную или неинфекционную природу. В зависимости от пола и образа жизни, различается этиологией, набором симптомов и прогнозом на излечение. Нередко требует комплексной терапии с различными заболеваниями мочеполовой системы.
Уретрит – это воспалительное заболевание с поражением слизистой оболочки мочеиспускательного канала (уретры). Имеет инфекционную или неинфекционную природу. В зависимости от пола и образа жизни, различается этиологией, набором симптомов и прогнозом на излечение. Нередко требует комплексной терапии с различными заболеваниями мочеполовой системы.
Диагностикой и лечением уретрита занимается уролог. При осложнениях может потребоваться помощь нефролога, гинеколога, андролога, хирурга.
Что провоцирует развитие патологии
Болезнь имеет многофакторную природу. Основные причины:
- патогенные возбудители – бактериальные, вирусные, грибковые. Наличие хронических (скрытых) мочеполовых инфекций, незащищенные сексуальные контакты и стойкое несоблюдение интимной гигиены автоматически определяют человека в группу повышенного риска;
- механические травмы – при выходе камней из почек и мочевого пузыря, при использовании катетера, при оперативном вмешательстве в паховой зоне;
- аллергии на предметы гигиены, одежду, пищу;
- сужение или обтурация (закрытие) просвета уретры при рубцевании, наличии опухолей, инородных тел;
- несбалансированное питание с обилием острых, соленых, копченых продуктов; злоупотребление алкоголем;
- нарушение естественной циркуляции в органах малого таза – возникает при сидячей работе, ношении тесного белья;
- повышенное потоотделение в паховой зоне, особенно при ношении «синтетики»;
- токсины и различные химические раздражители – в составе лекарств, бытовых средств;
- облучение организма при радиотерапии;
- нарушение водного баланса при недостаточном потреблении жидкости.
Воспалительные заболевания инфекционного характера активно развиваются на фоне снижения иммунитета, однообразного несбалансированного питания, частых и длительных стрессов, переохлаждения. В таком случае источником заражения может стать любой неспецифический патоген, «спящий» или случайным образом попавший в организм.
Классификация
По активности проявления различают 2 основные формы: острую и хроническую.
Острый уретрит проявляется резко, имеет ярко выраженные симптомы и относительно короткий период развития – не более 2 месяцев. Прогноз благоприятный.
Хронический вариант протекает незаметно для пациента или обладает смазанной, слабо выраженной симптоматикой. Период развития может длиться годами, чередуя стадии ремиссии с периодическим обострением; при затянутом процессе нередко провоцирует осложнения.
По причине возникновения различают следующие виды уретрита:
- инфекционный – возбудителем патологического процесса являются бактерии, грибки, реже – вирусы;
- неинфекционный (механический) – развивается на фоне травм мочеиспускательного канала и патологических сужений его протока с застоем мочи;
- аллергический – в виде реакции сенсибилизации на презервативы, средства гигиены, состав тканей, лекарственные препараты, реже – на рацион питания (специи, биологически активные вещества);
- химический – раздражение слизистой уретры химическими веществами (лекарства, бытовая химия, сторонние химикаты) – не путать с аллергической формой!
Инфекционный уретрит – наиболее распространенный вариант. Он может возникать самостоятельно или в сопровождении одной из вышеупомянутых форм, что усугубляет общее течение болезни. Имеет собственную систему классификации.
По типу возбудителя может быть:
- специфическим – заражение возбудителями урогенитальных инфекций: гонококками, трихомонадами, хламидиями, уреаплазмами, микоплазмами, кандидами;
- неспецифическим – главную роль играют неспецифические для мочеполовой системы микробы: кишечная палочка, стрептококки, стафилококки.
По источнику патогенной микрофлоры:
- первичным – микроорганизм попадает прямо в мочевыводящие пути в результате полового контакта, медицинских манипуляций в области промежности, купания в загрязненном водоеме и т.п.;
- вторичным – инфекция распространяется на уретру из других отделов мочеполовой системы при циститах, пиелонефритах, простатитах, вагинитах и т.п.
Специфические формы характерны в основном для молодежи до 30-40 лет. Неспецифические – развиваются в любом возрасте.
На заметку! Вирусная форма встречается на порядок реже бактериальной или грибковой. Основные причины – вирус папилломавируса человека (ВПЧ), вирус герпеса, цитомегаловирус; нередко болезнь проявляется на фоне инфицирования СПИДом.
Уретрит: симптомы и признаки
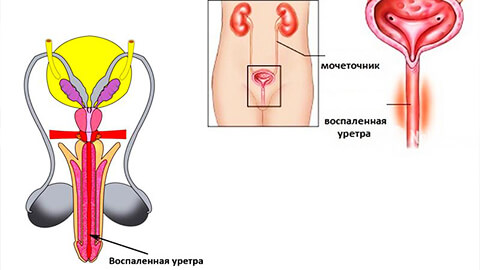
Заболевание опасно тем, что лишено ярко выраженным признаков воспаления. Даже при острой форме температура часто отсутствует; слабость, общее недомогание не выражены. Хроническая течением может быть и вовсе бессимптомным, проявляя себя только на стадии осложнений. Чтобы избежать неприятностей и вовремя диагностировать болезнь, следует регулярно проходить процедуру диспансеризации и не отмахиваться от первых «звоночков» патологии.
Общие признаки уретрита:
- легкий дискомфорт в канале полового члена (у мужчин) или в нижней (за лобком) части живота (у женщин), который переходит в боль и жжение при мочеиспускании. Для мужчин также характерна болезненная резь по всей длине мочевого канала;
- частые позывы в туалет – до 5-6 раз в час;
- нарушения мочеиспускания с неполным опорожнением пузыря;
- помутнение мочи, возможны включения крови, слизи;
- обильные гнойно-слизистые выделения с резким неприятным запахом – особенно характерны в утренние часы;
- воспалительные изменения внешнего отверстия уретры – покраснение, легкая отечность.
Чем различается уретрит у мужчин и женщин
Половые признаки мужского и женского тела определяют разницу не только в симптоматике, но и в причинах возникновения заболевания.
У мужчин патология чаще принимает острую форму; протекает тяжелее, с ярко выраженными симптомами. Характерны случаи неспецифического воспаления на фоне переохлаждения, стресса, неправильного питания.
Мужская уретра более длинная, узкая и извитая с большим количеством чувствительных рецепторов. Это усиливает проявление застойных явлений и болевого синдрома при воспалении. Неприятные ощущения при мочеиспускании распространяются на всю длину канала, а не только на его внешнюю часть; может наблюдаться болезненность даже в состоянии покоя.
Возможные осложнения:
- гнойный уретрит с образованием стриктур при заживлении;
- простатит;
- везикулит;
- эпидидимит;
- бесплодие;
- импотенция.
У женщин патология носит инфекционный характер и часто протекает бессимптомно. За счет короткого мочеиспускательного канала очень быстро переходит в цистит, поэтому как самостоятельное заболевание диагностируется редко.
Наиболее частый вид женского уретрита – кандидозный. Он развивается при длительном лечении антибиотиками различных видов молочницы. Чуть менее характерны – хламидийная, трихомонадная, гонорейная формы.
Часто провокатором воспаления становятся гормональные сбои – после отмены контрацептивных средств, в период климакса, в дни менструаций.
Осложнение проявляется в распространении инфекции на органы мочевыделительной системы и влагалище.
Диагностика заболевания
Лабораторный анализ – основной способ обследования. Для выявления патологии назначают:
- общий анализ крови для подтверждения воспалительной реакции;
- мазок уретрального канала на бакпосев;
- общий анализ мочи;
- посев мочи на флору.
При диагностике возбудителя обязательно исследуют его чувствительность к антибиотикам.
Инструментальные методики обследования используют для подтверждения диагноза и оценки состояния прилегающих органов:
- Уретроскопия – исследование мочеиспускательного канала с помощью эндоскопического прибора – уретроскопа. С помощью камеры и различных насадок на гибкой трубке в ходе процедуры исследуют состояние слизистой оболочки, проверяют наличие новообразований, инородных тел, структурных изменений эпителия. С учетом половой анатомии для мужчин и женщин используют разные конструкции приборов.
- УЗИ, МРТ – для проверки состояния мочевого пузыря, почек, простаты.
Лечение уретрита
Терапия включает только консервативные методики с использованием медикаментозных препаратов, физиотерапии, фитотерапии.
Внимание! На протяжение всего курса лечения следует воздерживаться от половой жизни. При наличии ЗППП обязательно лечат полового партнера.
По окончании приема лекарств обязательно назначают повторную сдачу анализов.
Медикаментозное лечение
Комплекс лекарственных средств включает:
- антибиотики – подбирают с учетом возбудителя и его устойчивости;
- противовоспалительные лекарства (НПВС);
- диуретики – для повышения мочеобразования;
- антигистаминные препараты;
- составы для восстановления микрофлоры – пре- и пробиотики;
- иммуностимуляторы и иммуномодуляторы;
- витаминные и минеральные комплексы, БАДы.
Курс терапии может длиться от нескольких дней до нескольких месяцев (при хронических формах). В этот период следует употреблять как можно больше чистой негазированной воды – для поддержания диуреза и вымывания микробов, продуктов распада, снижения концентрации мочи (концентрированная урина оказывает раздражающее действие на воспаленные слизистые стенки).
Внимание! Попытка самолечения мощными антибиотиками широкого спектра действия может «загнать болезнь» внутрь и стать причиной развития хронической патологии и различных осложнений.
Фитотерпия
Большую роль в лечении уретрита и заболеваний мочевыделительной системы играют урологические травы и травяные сборы. Они обладают выраженным противовоспалительным, противомикробным, мочегонным действием, ослабляют побочный эффект антибиотиков, поддерживают здоровую микрофлору, укрепляют организм, улучшают общее самочувствие.
Наиболее часто применяют:
- сок клюквы за счет бензойной кислоты оказывает выраженный бактерицидный эффект; ягода является богатым источником витаминов, минералов для устранения гиповитаминозов;
- лист и ягоды брусники, лист толокнянки – сильный и вкусный диуретик; предотвращает застой мочи и нормализует работу всей мочевыделительной системы; за счет высокого содержания арбутина оказывают мощное антисептическое воздействие;
- почечный чай, или ортосифон тычиночный – оказываем мягкое мочегонное воздействие; практически лишен противопоказаний, поэтому может применяться для лечения маленьких детей;
- петрушка – антимикробное, мочегонное иммуностимулирующее, адаптогенное средство;
- трава хвоща полевого – растительный источник кремния; предотвращает развитие мочекаменной болезни, оказывает противовоспалительный и мочегонный эффект;
- эрва шерстистая, или пол-пала применяется для растворения и выгонки мелких конкрементов, оказывает противовоспалительное, легкое обезболивающее, регенеративное, мочегонное действие;
- спорыш, или горец птичий – помимо противовоспалительных и диуретических свойств, проявляет слабый анаболический эффект, поэтому хорошо подходит для лечения пожилых и ослабленных людей.
Травы можно использовать как самостоятельно, так и в составе сборов. В целях укрепления иммунитета лекарственный комплекс можно обогатить растительными антисептиками, иммуномодуляторами, иммуномодуляторами и адаптогенами: ромашка, шиповник, облепиха, арония, корень и листья одуванчика, календула, василек, эхинацея, таволга и др.
Для удобства применения можно воспользоваться урологическими фитопрепаратами на основе упомянутых растений.
Внимание! Лекарственные травы и фитопрепараты – тоже лекарства, поэтому перед приобретением обязательно посоветуйтесь с врачом! Это поможет избежать нежелательных эффектов. В частности, при мочекаменной болезни с крупными конкрементами прием сильных диуретиков может стать причиной закупорки мочеточника и почечной колики.
Физиотерапия

Аппаратные процедуры используют в качестве сопровождения медикаментозному лечению:
- электрофорез и его разновидность – гальванотерапию (внутриорганизменный электрофорез в область мочеиспускательного канала) – применяют для усиления действия антибиотиков и уроантисептиков;
- сидячие ванны – помогают устранить мышечный спазм; часто используют в комплексе с фитотерапией травяными сборами местного действия;
- магнитное поле, диатермия, ультразвук оказывают противовоспалительный и обезболивающий эффект;
- ИК-излучение, УФО-терапию применяют для устранения воспалительного процесса, укрепления и стимуляции иммунной системы.
Важно! Физиопроцедуры противопоказаны или требуют ограничений при наличии выраженных стриктур и злокачественных новообразований уретры.
Профилактиктические меры
Профилактика особенно актуальна при наличии хронических воспалений мочеполовой системы. Чтобы избежать обострения или повторного заражения, выполняйте следующие рекомендации:
- соблюдайте правила личной гигиены, особенно в интимных зонах;
- избегайте случайных половых связей; в крайнем случае обязательно пользуйтесь средствами барьерной защиты;
- сбалансируйте рацион питания – исключите соления, маринады, ограничьте количество жареных и копченых продуктов, специй, сладостей; употребляйте больше щелочной пищи – молоко и его производные, свежие овощи, орехи;
- откажитесь от вредных привычек – алкоголя, табакокурения;
- курсами несколько раз в год принимайте витаминные и минеральные добавки, пейте травяные чаи (требуется консультация врача!);
- старайтесь не переохлаждать организм; закаливания проводите под руководством опытных специалистов;
- избегайте частого физического и эмоционального перенапряжения;
- пейте больше чистой негазированной воды;
- чаще двигайтесь; при наличии сидячей работы практикуйте физкультминутки или вечерний фитнес – это предотвратит застойные явления в органах малого таза.
И, самое главное, – своевременно и до полного выздоровления лечите любые инфекционные процессы мочеполовой сферы!
Источник
