Как вылечить саркому юинга
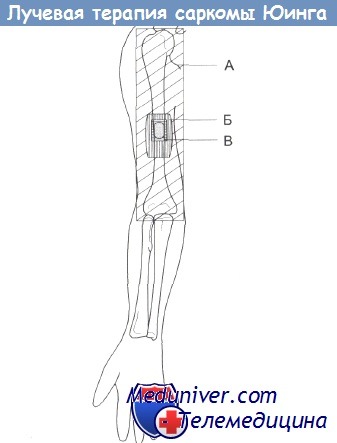
Лечение саркомы Юинга и ее прогнозЛечение должно быть как местным, так и системным. При местном лечении курабильность достигается только в 10-20% случаев, и химиотерапия дает более благоприятный прогноз. Местное лечение саркомы Юинга. В отличие от большинства сарком костей саркома Юинга представляет собой радиочувствительную опухоль. Поэтому основным методом местного лечения является радикальная высоковольтная лучевая терапия. Первичную опухоль облучают в дозах 55-60 Гр, которые даются фракциями по 2 Гр в течение 6-7 недель. Необходимо принять меры к тому, чтобы не облучить в этой дозе все мягкие ткани конечности. В противном случае ниже облученного участка может образоваться неприятный отек. На практике это достигается за счет максимального сокращения области мягких тканей, попадающей в поле облучения. Последняя фракция дозы 15-20 Гр дается в пределах поля совпадающего с границами опухоли, что обеспечивается с помощью метода «сужающегося поля». В последние годы у некоторых больных после сеансов лучевой и химиотерапии стали развиваться поздние рецидивы. Поэтому в качестве адъювантного средства при лучевой и химиотерапии все чаще используется хирургическая операция с последующим эндопротезированием кости. В отдельных случаях опухолевый рост удается контролировать с помощью только хирургической операции, однако, учитывая высокую инвазивность опухоли, иногда следует сочетать хирургический метод с лучевой терапией. Еще одна причина отказа от лучевой терапии — риск развития радиационных сарком. Так, риск развития радиационной саркомы в течение последующих 20 лет после лечения опухоли Юинга у детей, составляет 7%. Проблема состоит в том, что при больших опухолях хирургическим методом невозможно удалить весь пораженный участок, содержащий опухолевые клетки, и поэтому не удается избежать последующего облучения. Таким образом, выбор между хирургией и лучевой терапией сделать сложно, особенно в случаях опухолей костей таза. Злокачественные круглоклеточные опухоли костей лучше лечить в специализированных клиниках, а не в обычных больницах.
Химиотерапия саркомы ЮингаВ последнее время эффективным методом лечения саркомы Юинга, который дает неплохие прогностические результаты, стала адъювантная химиотерапия. Наиболее часто применяются следующие препараты: доксорубицин, циклофосфамид, винкристин, актиномицин D и ифосфамид. Некоторой эффективностью также обладают этопозид, метотрексат и нитрозомочевина. В настоящее время используется несколько рецептур, но ни одной из них нельзя отдать предпочтение. По-видимому, следует использовать все обычно применяющиеся цитостатики, причем назначать их в максимальных дозах. В последние годы утвердилась тенденция назначать интенсивную химиотерапию на срок 9-12 месяцев вместо приема цитостатиков в небольших дозах на протяжении 1-2 лет. Типичный курс начинается с назначения ифосфамида, доксорубицина и винкристина. Больные принимают препараты в течение 12 недель, а затем проводится локальное лечение (операция и лучевая терапия). После операции продолжают назначать цитостатики, и когда достигнута максимальная доза доксорубицина, его заменяют актиномицином. В течение всего времени лечения больных необходимо регулярно обследовать: проводить анализы крови и рентгенографию грудной клетки, а при необходимости также сканирование костей. Разработка метода назначения химиопрепаратов в больших дозах с поддержкой аутологичных стволовых клеток периферической крови пока еще находится в стадии эксперимента. Проводятся клинические испытания на больных, входящих в группу повышенного риска, например, у которых при обследовании в легких было обнаружено несколько метастазов. Предварительные результаты показывают, что для небольшого числа больных метод оказался эффективным. Эта эффективность связана со степенью ремиссии заболевания в период назначения препаратов в высоких дозах. Прогноз саркомы ЮингаВ настоящее время радикальное местное лечение и интенсивная химиотерапия обеспечивают 5-летнюю выживаемость 50-60% больных детей с локализованной опухолью. Большинство их, вероятно, вылечиваются. Хотя на успех лечения влияют многие факторы, несомненно, что наиболее важным из них является химиотерапия. Для больных с опухолями костей таза прогноз оказывается менее благоприятным, чем для больных с опухолями костей конечностей. В случаях небольших опухолей, например, челюсти, мелких костей кисти и ступни прогноз оказывается благоприятным, и неясно, насколько интенсивной должна быть при этом химиотерапия. Основными прогностическими факторами являются величина опухоли и наличие метастазов. Большие опухоли в большей степени склонны к локальному росту и к метастазированию. Рецидив метастазирующей опухоли часто приводит к дальнейшему увеличению количества метастазов. При этом методы стандартной химиотерапии почти неэффективны, хотя для больных с несколькими метастазами в легких существует шанс излечения. В настоящее время исследуются возможности применения в этом случае интенсивной химиотерапии. – Также рекомендуем “Гигантоклеточная опухоль (остеобластокластома) – диагностика, лечение” Оглавление темы “Саркомы костей”:
|
Источник
Саркома Юинга – это злокачественное новообразование, развивающееся из костной ткани. Чаще возникает в подростковом или юношеском возрасте. Поражает плоские и длинные трубчатые кости. Является одной из наиболее агрессивных опухолей, склонна к раннему метастазированию. Проявляется болью, затем – отеком, местной гиперемией и гипертермией, а также локальным расширением венозной сети. На поздних стадиях определяется опухоль, нередко возникает патологический перелом пораженной кости. Лечение комбинированное, включает в себя операцию (при возможности – радикальное удаление новообразования) в сочетании с лучевой терапией, а также пред- и послеоперационной химиотерапией.
Общие сведения
Саркома Юинга – злокачественная опухоль костей, характеризующаяся быстрым ростом и ранним появлением метастазов. Обычно развивается у детей, подростков и лиц молодого возраста. Сопровождается болями и местными изменениями мягких тканей (отек, гиперемия, гипертермия). На поздних стадиях опухоль становится заметна при осмотре и пальпации. Лечение осуществляется врачом-онкологом, включает в себя оперативное удаление новообразования, химио- и лучевую терапию.
Саркома Юинга – вторая по частоте злокачественная опухоль костной ткани, возникающая в детском возрасте, составляет от 10 до 15% от общего числа злокачественных новообразований костей. У взрослых старше 30 и детей младше 5 лет встречается редко. Наибольшее количество случаев заболевания приходится на возраст от 10 до 15 лет. Мальчики болеют чаще девочек, европеоиды – чаще представителей негроидной и монголоидной расы.
В отдельных случаях первичное новообразование при этом заболевании возникает в мягких тканях, а не в костях. Такая форма заболевания называется экстраоссальной (внекостной) саркомой Юинга. Кроме того, существуют сходные по характеру и структуре агрессивные злокачественные опухоли, относящиеся к группе так называемых опухолей семейства саркомы Юинга. В эту группу, кроме внекостной и костной саркомы относят ПНЭО (периферические примитивные нейроэктодермальные опухоли). Внекостные формы и ПНЭО в сумме составляют около 15% от всего числа случаев саркомы Юинга.

Саркома Юинга
Причины
Причины развития саркомы Юинга в настоящее время точно не установлены. Однако ряд исследователей в сфере современной онкологии считает, что определенную роль в возникновении этого заболевания играет наследственная предрасположенность. Примерно в 40% случаев выявляется связь с предшествующей травмой. Существуют данные, свидетельствующие о повышении вероятности развития болезни у пациентов с некоторыми разновидностями скелетных аномалий (аневризмальной костной кистой, энхондромой и др.), а также нарушениями внутриутробного развития мочеполовой системы (редупликацией почечной системы, гипоспадиями). Какой-либо связи с воздействием ионизирующей радиации не установлено.
Патанатомия
Чаще всего саркома Юинга выявляется в бедренной кости, костях таза, большеберцовой и малоберцовой кости, лопатке, ребрах, плечевой кости и позвонках. При возникновении в длинных трубчатых костях опухоль обычно локализуется в области диафиза, а затем по мере роста распространяется в сторону эпифизов. Более чем в 90% случаев отмечается интрамедуллярное расположение новообразования и тенденция к распространению опухолевых клеток по костномозговому каналу.
Саркома Юинга наиболее часто метастазирует в легкие. На втором месте по распространенности – метастазы в костный мозг и костную ткань. На поздних стадиях практически у всех больных определяются метастазы в центральную нервную систему. В редких случаях выявляются отдаленные метастазы в плевру, лимфатические узлы средостения, внутренние органы и забрюшинное пространство. Из-за раннего метастазирования к моменту постановки диагноза от 15 до 50% пациентов уже имеют метастазы, которые можно выявить при помощи рутинных исследований. У подавляющего количества больных есть микрометастазы.
Симптомы саркомы Юинга
Первым, самым ранним признаком заболевания становится боль в области поражения. Вначале она слабая или умеренная, самопроизвольно ослабевает или исчезает, а затем появляется снова. В отличие от болей при воспалительных процессах такая боль не ослабевает в покое, по ночам или при фиксации конечности. Напротив, для саркомы Юинга характерно усиление болей в ночное время.
По мере прогрессирования боли становятся более интенсивными, лишают сна и ограничивают повседневную активность. В близлежащем суставе развивается болевая контрактура. Пальпация области поражения болезненна. Температура кожи над ней повышена. Отмечается пастозность мягких тканей, местная гиперемия и расширение подкожных вен. Опухоль быстро увеличивается и (обычно спустя несколько месяцев после возникновения первых симптомов) становится настолько крупной, что ее можно прощупать. На поздних стадиях в области новообразования нередко возникает патологический перелом.
Местные клинические признаки сочетаются с нарастающими симптомами общей опухолевой интоксикации. Больные предъявляют жалобы на слабость и потерю аппетита. Отмечается снижение веса вплоть до истощения. Температура тела повышена до субфебрильных или даже фебрильных цифр. Определяется регионарный лимфаденит. По анализам крови выявляется анемия.
Некоторые симптомы зависят от локализации новообразования. Так, при возникновении саркомы Юинга на костях нижних конечностей появляется хромота. При поражении позвонков возможно развитие компрессионно-ишемической миелопатии с нарушением функции тазовых органов и явлениями параплегии. При новообразованиях в области костей грудной клетки может возникнуть дыхательная недостаточность, плевральный выпот и кровохарканье.
Диагностика
Как правило, на начальном этапе пациенты обращаются к врачам-травматологам. И первым исследованием, позволяющим заподозрить саркому Юинга, становится рентгенография пораженной кости. Для данного патологического процесса характерно сочетание реактивного и деструктивного процессов костеобразования. Контуры кортикального слоя нечеткие, определяется расслоение и разволокнение кортикальной пластинки.
При вовлечении в процесс надкостницы на рентгенограмме выявляются мелкие пластинчатые или игольчатые образования. Кроме того, на снимках видна область изменения мягких тканей, по своему размеру превышающая первичную костную опухоль. При этом мягкотканный опухолевый компонент отличается однородностью, хрящевые включение, очаги обызвествления или патологического костеобразования отсутствуют.
При выявлении типичных рентгенологических признаков саркомы Юинга больного направляют в отделение онкологии, где проводится расширенное обследование для оценки состояния первичного очага и выявления метастазов. В ходе такого обследования выполняется компьютерная томография или магнитно-резонансная томография костей и мягких тканей, пораженных злокачественным процессом. Данные исследования позволяют точно определить размер новообразования, степень его распространения по костно-мозговому каналу, связь с сосудисто-нервным пучком и окружающими тканями.
Для выявления метастазов в легочную ткань применяется компьютерная томография и рентгенография легких. Для обнаружения метастазов в костях, костном мозге и внутренних органах – позитронно-эмиссионная томография, УЗИ и остеосцинтиграфия. Кроме того, выполняется ряд исследований для точной оценки характера новообразования.
Производится биопсия, при этом материал берут из участка костной ткани рядом с костномозговым каналом, либо, если это невозможно – из мягкотканого компонента опухоли. Поскольку для саркомы Юинга характерно местное и отдаленное поражение костного мозга, выполняется билатеральная трепанобиопсия, в ходе которой производится забор костного мозга из крыльев подвздошной кости. Для оценки характера процесса также может проводиться иммуногистохимическое исследование и молекулярно-генетические исследования (флуоресцентная гибридизация – для подтверждения диагноза, полимеразная цепная реакция – для выявления микрометастазов).

КТ ОГК. Патоморфологически подтвержденная саркома Юинга 10-го ребра слева. Кортикальная пластинка ребра с внутренней стороны неравномерно утолщена (красная стрелка). Определяется массивное мягкотканное образование грудной стенки (зеленая стрелка).
Лечение саркомы Юинга
Поскольку данная опухоль относится к категории высокоагрессивных неоплазий, рано дающих метастазы, ее лечение должно включать в себя воздействие на весь организм, а не только на первичный очаг, даже в тех случаях, когда метастазы не были обнаружены. Дело в том, что существует очень высокая вероятность раннего появления микрометастазов, которые на момент постановки диагноза невозможно выявить при помощи существующих методов. Лечение саркомы Юинга комбинированное, включает в себя как консервативную терапию, так и хирургические вмешательства и состоит из следующих компонентов:
- Пред- и послеоперационная химиотерапия, как правило – с использованием нескольких препаратов (доксорубицин, винкристин, циклофосфан, ифосфамид, этопозид и актиномицин в различных комбинациях). После курса лечения оценивается ответ опухоли на терапию. Хорошим результатом считается наличие не более 5% живых клеток опухоли.
- Лучевая терапия с использованием высоких доз. Проводится на первичный очаг, а, при наличии метастазов в легочную ткань – и на легкие.
- Хирургическая операция. Если это возможно, опухоль удаляют радикально, вместе с мягкотканым компонентом. При этом удаленный участок кости заменяют эндопротезом. Но даже если в силу места расположения и размера новообразования удалить его полностью не представляется возможным, оперативное лечение (частичная резекция) позволяет улучшить контроль над опухолью и повысить шансы на благополучный исход.
В прошлом при саркоме Юинга обычно проводились калечащие операции – ампутации и экзартикуляции. Современные техники позволяют выполнять органосохраняющие оперативные вмешательства не только на мелких (малоберцовой, лучевой, локтевой, лопатке, ключице и ребрах), но и на крупных костях (плечевой, бедренной и даже костях таза). При метастазировании в костный мозг и кости назначается интенсивная терапия, включающая в себя тотальное облучение всего тела, химиотерапию с использованием мегадоз препаратов и трансплантацию периферических стволовых клеток или костного мозга.
Прогноз и профилактика
Своевременное комбинированное лечение обеспечивает 70% общую выживаемость пациентов с локализованной саркомой Юинга. При наличии метастазов в кости и костный мозг прогноз существенно ухудшается, однако сочетание высокодозной химиотерапии, тотальной лучевой терапии и трансплантации костного мозга дает возможность повысить выживаемость больных с метастатической формой заболевания с 10% до 30% и более.
Все пациенты после излечения должны проходить регулярное обследование для раннего выявления рецидивов и контроля над побочными эффектами. Следует учитывать, что ряд побочных эффектов может возникать не только при прохождении курса лечения, но и спустя длительное время после его окончания. К числу таких эффектов относится мужское и женское бесплодие, кардиомиопатия, нарушение роста костей и увеличение вероятности развития вторичных злокачественных новообразований. Однако многие пациенты, прошедшие лечение по поводу саркомы Юинга могут жить полноценной жизнью. Профилактика не разработана.
Источник
27 октября 2020
251 81
Показать содержание статьи
Остеосаркомы — это злокачественные опухоли костей. Первое место по распространенности занимает остеогенная саркома, второе — саркома Юинга. В развитии этих заболеваний, характере поражения тканей есть особенности, которые позволяют различить их при дифференциальной диагностике.
Саркома Юинга отличается высокой агрессивностью. Она быстро растет, активно дает метастазы, что ухудшает прогноз заболевания. Драматичность состоит еще и в том, что она поражает в основном детей в возрасте 10 — 15 лет.
Этот вид остеосаркомы получил свое название по имени американского врача Джеймса Юинга, описавшего его в 20-х годах ХХ века.
Особенности
Саркома Юинга поражает в основном длинные трубчатые кости (бедренную, большую и малую берцовые), а также ключицы, ребра, позвоночник, тазовые кости, дает метастазы в спинной и костный мозг, легкие и другие органы.
Развитие заболевания происходит стремительно. Уже через несколько месяцев после возникновения первых симптомов опухоль переходит с начальной стадии в 3-ю или 4-ю стадии с образованием метастазов. Это ухудшает прогноз саркомы Юинга в 2 раза.
И все же современные методы лечения помогают справиться с этим тяжелым, опасным и агрессивным заболеванием так, что при отсутствии метастазов пятилетняя выживаемость составляет до 70%. При наличии метастазов она составляет порядка 30%.
Как первый, так и второй показатели выживаемости достаточно оптимистичны, если учитывать степень злокачественности этого вида остеосаркомы.
Причины саркомы Юинга
Саркома Юинга поражает в основном людей с белой кожей. Среди детей, подростков и молодых людей негроидной и монголоидной расы это заболевание распространено значительно меньше, чем среди представителей европеоидной расы. Почему это так, ученые до сих пор не знают.
Главная группа риска — мальчики от 10 до 15 лет. Девочки подвержены этому заболеванию реже. У детей до 5 лет и у взрослых старше 30 лет заболевание возникает редко.
Среди причин развития саркомы Юинга медики усматривают два основных фактора: генетический и травматический.
Провоцирующим фактором развития остеосаркомы зачастую служит травма кости. Причем опухоль развивается далеко не сразу. После травмы может пройти много месяцев и даже лет. Предсказать возникновение саркомы Юинга в этом случае невозможно.
В свою очередь развитие саркомы Юинга зачастую проявляется патологическими переломами бедренной, берцовых и других костей.
Генетический фактор состоит в мутациях хромосом, изменениях генов, которые могут носить врожденный характер. Причины таких мутаций неизвестны, но существенную роль играет интоксикация, лучевое воздействие, плохая экология.
Роль наследственности в развитии саркомы Юинга имеет статистически значимый характер. Если в семейном анамнезе есть случаи заболевания, это в несколько раз повышает вероятность развития остеосаркомы у ребенка.
Еще один фактор — наличие доброкачественной опухоли, которая может малигнизироваться.
Симптоматика заболевания
Начальные признаки саркомы Юинга — это ноющие, несильные боли в костях, которые имеют периодический характер. Они то возникают, то исчезают.
Со временем интенсивность болевого синдрома становится все выше. Боль усиливается в ночное время. В отличие от «обычных» болей опорно-двигательного аппарата, она не только не уменьшается, но даже становится сильнее при неподвижности, иммобилизации ноги или плеча.
Чаще всего боль возникает в бедренной, малой берцовой или большеберцовой костях. Такая локализация саркомы наиболее характерна для детей 10 — 15 лет, основной группы заболевания.
У молодых людей старше 20 лет часто поражаются тазовые кости. В результате нарушается иннервация выделительной системы, возникают ее дисфункции — недержание мочи, кала. Развивается парез или паралич ног.
При поражении позвонков возникает компрессия (сдавление) нервных корешков, что проявляется болями по типу радикулита — острыми, иррадиирующими в ягодицу, бедро, а также онемением и слабостью ноги.
Метастазы в легких, средостении проявляются кровохарканием, затрудненным дыханием, симптомами дыхательной недостаточности.
При поражении костей нижней конечности (большой и малой берцовых, бедренной) нога деформируется, возникает хромота.
Со временем (обычно это происходит быстро) опухоль вырастает до таких размеров, что становится видна, легко прощупывается. При пальпации, надавливании возникает сильная болезненность. Мягкие ткани над опухолью становятся горячими, отекают. Кожа краснеет, затем становится багровой, синюшной, вены расширяются, появляется сосудистый рисунок.
Поражение костей становится причиной их хрупкости, патологических переломов.
Развитие опухоли вызывает симптомы интоксикации — слабость, упадок сил, высокую утомляемость, повышенную температуру, тошноту, рвоту, потерю аппетита, снижение веса, увеличение лимфатических узлов.
Классификация
Есть истинные саркомы Юинга, они образуются из костных тканей и составляют 85% случаев этого заболевания.
Реже саркомы образуются в мягких тканях, они называются внекостными, или экстраоссальными саркомами Юинга.
Кроме того, в онкологии выделяют группу злокачественных опухолей, которая называется семейством саркомы Юинга. Это периферические примитивные нейроэктодермальные опухоли, или ПНЭО.
Стадии
Различают локальные (ограниченные) и распространенные (метастатические) остеосаркомы.
В первом случае опухоль находится в месте своего образования или распространяется на незначительную область.
Во втором случае она дает метастазы в регионарные или отдаленные органы и лимфатические узлы.
Ограниченные опухоли соответствуют 1 -2 стадиям, а распространенные — 3 — 4 стадиям развития.
1 стадия саркомы Юинга не проявляется симптомами, поэтому ее почти невозможно обнаружить и диагностировать. Опухоль имеет поверхностный характер, небольшие размеры и внешне незаметна.
На 2 стадии саркома Юинга прорастает в костную ткань, может распространяться на окружающие сухожилия, мышцы, прорастать в них. На этом этапе возникают первые болевые симптомы, сначала несильные, но все более стойкие и интенсивные. Появляются внешние признаки — новообразование начинает выпячивать, кожа над ним краснеет, становится все более горячей.
На 3 стадии саркомы Юинга боль становится настолько сильной и постоянной, что мешает спать. В покое, ночью она усиливается. Возникают затруднения при ходьбе. Движения в суставах, ногах становятся ограниченными, развивается хромота. Опухоль хорошо заметна под мягкими тканями, их отечность, покраснение, воспаление нарастают.
На этом этапе образуются местные (регионарные) метастазы.
4 стадия означает распространенное развитие заболевания. Опухоль дает метастазы в отдаленные органы — легкие, костный и спинной мозг, средостение, печень, лимфатические узлы, кости, распространяется по костно-мозговому каналу.
Метастазирование происходит несколькими путями. Во-первых, с током крови, гематогенным путем. Во-вторых, с лимфотоком (лимфогенное метастазирование).
Кроме того, распространение злокачественных клеток может происходить через средостение или забрюшинное пространство.
На 3 стадии заболевания метастазирование преимущественно гематогенное. На 4 стадии возможен лимфогенный процесс распространения злокачественных клеток, что свидетельствует о тяжелом характере заболевания и ухудшении его прогноза.
Признаки онкологической интоксикации обычно возникают на поздних стадиях саркомы Юинга.
Диагностика
Периодическая боль в костях редко вызывает тревогу, особенно когда она быстро проходит и несильно беспокоит. Со временем боль усиливается, и это служит поводом для обращения к врачу. Но обычно не к онкологу, а к травматологу, хирургу.
Врач опрашивает относительно жалоб, симптомов, проводит внешний осмотр, пальпацию (прощупывание) кости. Саркома Юинга отличается болезненностью при нажатии. При подозрении на злокачественную опухоль врач назначает рентгенографию.
- Рентгенография.
На рентгене можно идентифицировать заболевание как саркому, но для постановки точного диагноза нужно дифференцировать ее от других заболеваний со схожей симптоматикой — остеогенной саркомы, нейробластомы, лимфомы, остеомиелита. На рентгеновском снимке врач видит изменение плотности и структуры костной ткани, что указывает на наличие остеосаркомы. Рентген используется не только на начальном этапе диагностики, но и после установления диагноза саркома Юинга для выявления возможных метастазов. С этой целью выполняется рентгенография грудной клетки. Для получения подробной картины распространения злокачественных клеток рентгенография дополняется использованием контраста.
- Взятие крови на анализ.
Диагностика онкологических заболеваний обязательно включает общий клинический и биохимический анализы крови. В случае саркомы Юинга оцениваются показатели лимфоцитов, эритроцитов, тромбоцитов. Значительные нарушения указывают на поражение костного мозга, развитие анемии, связанной с онкологическим процессом.
- Компьютерная томография (КТ).
Для получения дополнительной информации проводится компьютерная томография, которая показывает структуру костных тканей, распространение опухоли в костно-мозговом канале, поражение костного мозга и других тканей и органов. КТ грудной клетки помогает обнаружить метастазы опухоли в легких.
- Магнитно-резонансная томография (МРТ).
Магнитно-резонансная томография служит уточняющим диагностическим методом. Она помогает подробно изучить мягкие ткани, поражение сухожилий, мышц, кровеносных сосудов, нервов.
- Сцинтиграфия.
Для обнаружения метастазов в костных структурах, оценки распространения злокачественных клеток в скелетных костях проводится остеосцинтиграфия. Дополнительно могут быть назначены ангиография (для исследования кровеносных сосудов), ПЭТ (позитронно-эмиссионная томография) для получения общей картины заболевания.
- Биопсия.
Окончательный диагноз ставится на основании гистологического, иммуногистохимического, молекулярно-генетического исследования опухоли. Для этого делается забор образца ее ткани посредством биопсии. Фрагмент берется из костной ткани саркомы. Если это невозможно, делается пункция мягкотканной составляющей опухоли. Одновременно делается забор образца из костного мозга — трепанобиопсия. Полученные образцы ткани исследуются под микроскопом, после этого делается заключение о характере опухоли, степени ее злокачественности, выбирается тактика лечения.
Как лечат саркому Юинга?
Лечение саркомы Юинга на ранней, локализованной стадии, как правило, дает хорошие результаты. Для этого используется комплексная терапия, которая включает хирургическую операцию, лучевую терапию и химиотерапию.
Хирургический метод лечения
Еще относительно недавно при поражении длинных трубчатых костей врачи склонялись к проведению радикальных, калечащих операций — ампутаций конечностей. Это делалось, чтобы минимизировать риск рецидива опухоли, повысить выживаемость.
Развитие современных технологий в онкологии сделало возможным проведение органосберегающих операций.
Основной способ лечения — хирургическое удаление остеосаркомы с участком окружающих здоровых тканей. При этом иссекается участок кости, который воссоздается с помощью эндопротеза.
В современной онкоортопедии «золотым стандартом» считается использование модульных эндопротезов, которые обладают рядом преимуществ по сравнению с теми, что использовались в прошлом.
Они надежны, биоинертны, хорошо приживаются и при этом максимально функциональны и удобны. Бывает, что уже в процессе операции по поводу остеосаркомы оказывается, что нужно удалить больший участок кости, чем предполагалось.
В случае использования индивидуального костного протеза это создало бы трудноразрешимую проблему. Ведь его нужно заказывать и изготавливать, а для этого требуется время. Но использование модульного эндопропротеза делает решение простым. Он легко модифицируется под нужную длину.
Это только одно из преимуществ модульных протезов, использование которых подняло протезирование при операциях по поводу онкологических заболеваний костей на новый уровень.
При удалении костного фрагмента с опухолью иссекаются окружающие мягкие ткани, а также пораженные лимфоузлы. При этом соблюдается правило абластики — на краях удаленных тканей не должно быть обнаружено злокачественных клеток.
Это значит, что саркома и ее метастазы удалены полностью или максимально полно и вероятность рецидива сведена к минимуму. Для уничтожения оставшихся злокачественных клеток, метастазов применяются адъювантная химиотерапия и лучевая терапия.
Химиотерапия
Перед хирургической операцией может быть назначено несколько месячных курсов химиотерапии, которые проводятся с интервалами 2 — 3 недели и продолжаются в среднем 10 месяцев. Обычно используется не один, а несколько химиопрепаратов в комбинации.
После операции химиотерапия помогает уничтожить оставшиеся злокачественные клетки, мелкие метастазы.
В случае саркомы Юинга это имеет особое значение, поскольку для нее характерно образование множественных микрометастазов, которые невозможно удалить хирургически.
Облучение радиацией
Лучевая терапия применяется перед проведением операций, чтобы уменьшить размеры остеосаркомы. В ряде случаев это дает возможность органосберегающей операции, без ампутации конечности.
После удаления опухоли местная лучевая терапия применяется для уничтожения оставшихся злокачественных клеток, минимизации риска рецидива саркомы, повышения выживаемости.
Как правило, лучевая терапия при саркоме Юинга применяется в комплексе с полихимиотерапией. При подозрении на метастазы в легких выполняется лучевая терапия грудной клетки.
Восстановительный период
Реабилитация после лечения по поводу саркомы Юинга имеет ряд особенностей.
Прежде всего, эти остеосаркомы предполагают удаление части кости с последующим эндопротезированием или ампутацию конечностей.
Как в первом, так и во втором случае (особенно) требуется специальная программа реабилитации, чтобы по возможности восстановить двигательную активность и качество жизни.
Во-вторых, химиотерапия и лучевая терапия саркомы Юинга повышает выживаемость, но почти неизбежно вызывают побочные эффекты. Это может быть кардиомиопатия, снижение или утрата репродуктивной функции (бесплодие) у взрослых и нарушение нормального роста костей у ребенка, подростка.
Кроме того, не исключен рецидив заболевания. Поэтому после проведения лечения требуются регулярные осмотры и обследования у онколога.
Прогноз
Большую роль играет своевременная диагностика. При правильном лечении саркомы Юинга на 1 — 2 стадиях (локализованное заболевание) пятилетняя выживаемость составляет 70%.
Если саркому удалось захватить на самой ранней, первой стадии, возможно полное выздоровление.
Лечение метастатической формы заболевания (при наличии регионарных или отдаленных метастазов) дает показатель пятилетней выживаемости до 30% (на 4 стадии — 10–15%).
Источник