Как вылечить выделения при эрозии шейки матки

Автор Мария Семенова На чтение 13 мин. Опубликовано 17.01.2018
Шейка матки выполняет важнейшую роль в организме, предотвращает проникновение бактерий и инфекции в половые органы, также она вырабатывает смазку.

Зачастую повреждения, такие как эрозия, не доставляют женщине никаких неудобств, поэтому женщина может даже не знать о них. Лишь незначительные выделения или кровяные сгустки, будут служить признаком явного наличия каких-либо патологий. Любые другие выделения могу свидетельствовать о сопутствующих болезнях.
Причины выделений при эрозии
Явление эрозии, по сути, представляет собой повреждение или трещинки, язвочки на слизистых тканях зева шейки матки.
Причинами могут быть несколько основных факторов:
-
 В период выполнения тех или иных гинекологических манипуляций, интимной близости, выскабливания или выкидыша может происходить механическое повреждение тканей, приводящее к появлению эрозии мягких тканей.
В период выполнения тех или иных гинекологических манипуляций, интимной близости, выскабливания или выкидыша может происходить механическое повреждение тканей, приводящее к появлению эрозии мягких тканей. - Частое спринцевание и высушивание микрофлоры полости, применение неподходящих препаратов современной косметической индустрии, жесткого мыла нарушает нормальный баланс эпителия тканей матки.
- При венерических болезнях, дисфункции яичников выделяются бели, раздражающие структуру слизистой поверхности матки.
- Воспалительные процессы, такие как вагинит, эндометрит вызывают раздражение и воспаление шейки матки, соприкасаемой в области влагалища.
- Развитие в матке или придатках инфекций и болезнетворных, патогенных микроорганизмов вызывает развитие воспаление и эрозию.
Существует допустимое стандартное количество вагинальных выделений из цервикального канала, они не обладают ни цветом, ни ароматом и в ходе настоящего цикла течения менструации могут незначительно меняться по количеству и объему. В случае, когда разрастание имеет небольшую локализацию, чаще всего женщина вовсе ничего не ощущает.
При развитии и разрастании проблемы выделения вагинального типа характеризуются большей интенсивностью и следующими факторами:
- Появление сопутствующих болезней в зоне женских половых органов;
- Предрасположенность женского репродуктивного материала к эрозивности зева матки;
- Изменение микрофлоры влагалища;
- Гормональные нарушения;
- Временный сбой в организме.
Какими бывают выделения при эрозии шейки матки?
Как правило, болезнь не имеет ярко выраженных симптомов, только в сложных, тяжелых случаях она обладает клинической картиной. Визуально определить наличие эрозии может только специалист при профилактическом или специализированном осмотре, в период между месячными.
Самостоятельно определить дисфункции можно по наличию выделений, отличающихся от нормы, с сопутствующими болями внизу живота:
-
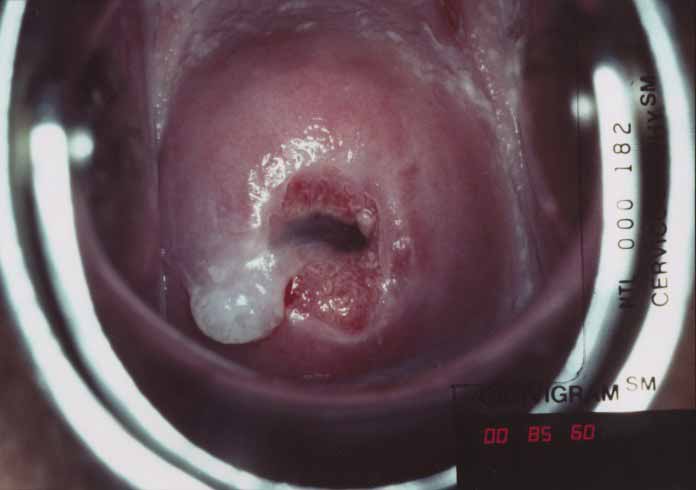 Самое главное – это выделения: желтые, творожно-белые с комочками, коричневые и кровянистые. Это значит, что появился очаг воспаления, если к симптомам добавляются боли – чаще всего признак развития инфекции.
Самое главное – это выделения: желтые, творожно-белые с комочками, коричневые и кровянистые. Это значит, что появился очаг воспаления, если к симптомам добавляются боли – чаще всего признак развития инфекции. - Появление ярко-выраженных симптомов существенно опаздывает, в сравнение с реальным развитием болезни. Патогенные и болезнетворные изменения в матке — это лучшие условия для разрастания неблагоприятных процессов.
- В опасных ситуациях (запущенных случаях) появляется боль после полового акта, локализуется внизу живота, а также разнообразные бели из влагалища. В таком случае необходимо незамедлительно посетить кабинет квалифицированного специалиста.
Симптомы могут означать наличие псевдоэрозии на поверхности шейки матки. Определить ту или иную болезнь может только специалист, после проведения кольпоскопии и визуального тактильного осмотра у опытного доктора.
О чем свидетельствует цвет выделений?
Морфологические показатели и характеристики выделений, признаков эрозии напрямую зависят от вида развивающейся болезни.
Коричневые
Выделения коричневатого оттенка свидетельствуют о том, что из мягких маточных тканей во влагалище попали сгустки крови.
Такое развитие событий возможно при условии:
-
 Наличия ранок или трещинок сосудиков в той или иной зоне матки, микротрещин полученных при слишком страстном акте интимной близости или неправильном осмотре у неквалифицированного или малоопытного врача.
Наличия ранок или трещинок сосудиков в той или иной зоне матки, микротрещин полученных при слишком страстном акте интимной близости или неправильном осмотре у неквалифицированного или малоопытного врача. - Воспалительный процесс эндометрия, эпителия полости матки;
- Развитие и рост в габаритах гиперплазии слоя;
- Миоматозные микроузелки в полости матки;
- Кисты и полипы на поверхности эпителия;
- Генитальный герпес.
Нередко коричневые или красноватые выделения появляются за несколько дней до начала менструации. Это связано с тем, что слизистая оболочка матки набухает и стимулирует бурное кровообращение.
Если же коричневый цвет выделений присутствует в промежутке менструального цикла, значит на эпителии шейки матки есть повреждения. В таком случае часто присутствуют и другие симптомы, таки как боль в нижней части живота, нерегулярные месячные и т.д.
Если помимо цвета выделения характеризуются гнилостным ароматом, значит, в полости матки кровь застаивается. Это происходит только в случае, когда присутствует отек шейки матки, из-за которого сужается просвет.
Желтые
Насыщенный желтоватый оттенок выделений сигнализирует о наличие гнойного воспалительного процесса в полости матки или развитии венерического инфекционного заболевания.
 Если симптом сопровождается резким неприятным запахом, стоит обратить внимание на такие болезни, как:
Если симптом сопровождается резким неприятным запахом, стоит обратить внимание на такие болезни, как:
- Трихомониаз;
- Хламидиоз;
- Гонорея;
- Микоплазмоз.
Белые
 Вагинальные выделения белого цвета чаще всего бывают густые или жидкие, в зависимости от степени развития воспалительного заболевания.
Вагинальные выделения белого цвета чаще всего бывают густые или жидкие, в зависимости от степени развития воспалительного заболевания.
Густые творожные выделения сигнализируют о наличии молочницы (наличие грибка кандиды).
В таком случае выделения сопровождаются кислым запахом, проявляются вне зависимости от менструального цикла.
При развитии бактериального вагиноза в полости влагалища происходит размножение и рост патогенных, болезнетворных микроорганизмов, ухудшение микрофлоры.
В таком случае белые выделения будут жидкими, иметь запах тухлой гнилой рыбы.
С кровью
В случае, когда в выделениях присутствует ярко выраженные сгустки или капли крови (обильны или не очень), появляющиеся сразу после интимной близости необходимо сразу обратиться к врачу.
В таком случае, скорее всего, развивается эрозия, дисплазия, лейкоплакия или в худшем варианте рак шейки матки.
Методы диагностики выделений при эрозии
Каждая представительница прекрасной половины человечества, должна не только хорошо выглядеть, но и чувствовать себя здоровой. Поэтому необходимо проходить профилактический осмотр у гинеколога регулярно, не менее 1 раза в полгода, даже если нет никаких видимых симптомов болезни.
Профилактическое обследование включает не только стандартный осмотр на кресле, но и:
-
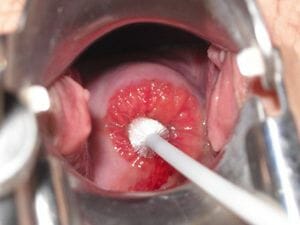 Соскоб для определения характеристик флоры. Забор мазка на микрофлору берется специальным изогнутым шпателем, поверхность которого полностью соответствует форме полости матки. Это исследование позволяет взять слой эпителия, без дискомфортных ощущений и боли, с небольшим нажимом. Таким образом, мазок забирает только клетки верхнего слоя шейки матки, которые помогут дать оценку наличия клеток атипии и возможной инфекции, воспаления.
Соскоб для определения характеристик флоры. Забор мазка на микрофлору берется специальным изогнутым шпателем, поверхность которого полностью соответствует форме полости матки. Это исследование позволяет взять слой эпителия, без дискомфортных ощущений и боли, с небольшим нажимом. Таким образом, мазок забирает только клетки верхнего слоя шейки матки, которые помогут дать оценку наличия клеток атипии и возможной инфекции, воспаления. - Исследование в лаборатории на цитологию. Цитологический анализ – это современный, эффективный способ диагностики дисфункции или неравномерного роста, развития шейки матки.
-
 Кольпоскопия. В обязательном порядке, совместно с анализом цитологии для полной клинической картины необходимо исследование кольпоскопии и биопсии. Процедура кольпоскопии проводится с применением микроскопа, чтобы визуально определить размер, структуру и изменения шейки матки. Кольпоскопия дает возможность определить эрозию, рассмотреть любые неблагоприятные и «подозрительные» участки в полости матки. Предварительно перед процедурой изучаемую зону обрабатывают 3% уксусной кислотой и слабым раствором йода (Люголя). Это делается специально, чтобы уксусная кислота вызвала спазм сосудов, которые будут четко видны. Благодаря использованию йода здоровые клетки полости матки быстро окрашиваются и их можно четко рассмотреть. При этом сразу видны участки на которых произошли патологические изменения, воспалительный процесс или развивается инфекция, клетки остаются неокрашенным. Это позволяет увидеть, рассмотреть и понять границы развития и разрастания патологических изменений. Если при обработке йодом, пациентка ощущает жжение, боль значит, внутри развивается серьезный воспалительный процесс, зоны воспаления обладают особенной чувствительностью.
Кольпоскопия. В обязательном порядке, совместно с анализом цитологии для полной клинической картины необходимо исследование кольпоскопии и биопсии. Процедура кольпоскопии проводится с применением микроскопа, чтобы визуально определить размер, структуру и изменения шейки матки. Кольпоскопия дает возможность определить эрозию, рассмотреть любые неблагоприятные и «подозрительные» участки в полости матки. Предварительно перед процедурой изучаемую зону обрабатывают 3% уксусной кислотой и слабым раствором йода (Люголя). Это делается специально, чтобы уксусная кислота вызвала спазм сосудов, которые будут четко видны. Благодаря использованию йода здоровые клетки полости матки быстро окрашиваются и их можно четко рассмотреть. При этом сразу видны участки на которых произошли патологические изменения, воспалительный процесс или развивается инфекция, клетки остаются неокрашенным. Это позволяет увидеть, рассмотреть и понять границы развития и разрастания патологических изменений. Если при обработке йодом, пациентка ощущает жжение, боль значит, внутри развивается серьезный воспалительный процесс, зоны воспаления обладают особенной чувствительностью. - Выявление возможных инфекций.
- Биопсию. При эрозии, обязательно необходима биопсия шейки матки, чтобы подтвердить или опровергнуть наличие рака или предракового состояния.
- Анализ на РВ, гепатит, ВИЧ.
Беременность и выделения при эрозии шейки матки
 В период беременности, когда женщина вынашивает «новую жизнь», эрозию лечить не рекомендуется, это моет угрожать выкидышем и на процесс родов.
В период беременности, когда женщина вынашивает «новую жизнь», эрозию лечить не рекомендуется, это моет угрожать выкидышем и на процесс родов.
Но, при этом в это время женщина может наблюдать небольшие коричневатые выделения, или сгустки крови.
В таком случае можно сразу диагностировать наличие эрозивного участка в полости матки.
Такое явление происходит из-за того, что матка увеличивается в размерах и область эрозии растягиваясь, начинает кровоточить.
Возможно, кровянистые выделения могут быть сигналом развития сопутствующих венерических или инфекционных заболеваний. Возможность и необходимость их лечения в период беременности должен назначать исключительно ведущий врач-акушер.
Лечение выделений при эрозии шейки матки
По итогам проведенным анализов и результатам обследований, врач определит степень развития проблемы, область локализации и назначает схему эффективного лечения. Курс оптимальной терапии напрямую зависит от габаритов разрастания эрозии, ее вида и наличия возможной инфекции.
Если выделения вызваны наследственными проблемами или врожденной дисплазией шейки матки врач чаще всего назначает наблюдение в динамике. В таком случае не требуется кардинальное лечение, проблема проходит спустя некоторое время самостоятельно.
Настоящая эрозия является серьезной угрозой и риском бесплодия, рака шейки матки, поэтому необходимо своевременная диагностика и схема эффективного лечения. Первоначально выявления причина развития данной проблема, и только после этого способы, как избавиться от нее.
Консервативные способы устранения, например, использование медикаментозных препаратов, народные рецепты лечения и только в случае их неэффективности прибегают к хирургическому вмешательству.
Лекарственные препараты и свечи
В случае, когда при эрозии были обнаружены другие сопутствующие инфекционные бактерии, врач должен назначить схему медикаментозного лечения, чаще всего с применением лекарственных свечей и специальных противовоспалительных препаратов.
Для этого выбираются:
-
 Антибиотики с широким спектром действия;
Антибиотики с широким спектром действия; - Восстанавливающие модуляторы помогающие иммунной системе;
- Помимо этого необходимыми считаются таблетки, которые гасят воспалительный процесс в полости матки;
- Также по составленному графику область шейки матки должна регулярно обрабатываться препаратами на основе азотной или уксусной кислоты. Это способствует устранению очагов доброкачественных образований и предотвращению инфицирования. Но, даже в таком случае не исключено повторение болезни.
Наиболее щадящим и бережным лечением считается курс терапии на основе свечей и регулярного спринцевания. Но, стоит знать, что при наличии патологических болезней, свечи не помогают и необходимы более радикальные действия.
Лекарственные вагинальные свечи эффективно устраняют воспаление и помогают в восстановлении. Практически все свечи, которые сегодня предлагаются в аптеках, включают природные компоненты, не содержат антибиотики, спирт и другие неблагоприятные вещества. Но, даже несмотря на это использование свечей должно быть назначено лечащим врачом.
Свечи «Метилурацил» и «Гексикон» способствуют скорейшему заживлению ран, их преимущество в том, что после них не остается рубцов.

Гексикон
Метилурацил
Ни в коем случае нельзя игнорировать симптомы и проявления болезни, это приводит к увеличению риска негативных последствий для эрозии шейки матки и самочувствию женщины.
Если эрозия шейки матки находится на последней стадии развития и перетекла в злокачественное состояние, необходимо хирургическое вмешательство:
- Прижигание электрическим током
- Радиоволновый метод
- Удаление лазером
Чтобы ускорить процесс восстановления тканей шейки матки при лечении эрозии используют гормональные препараты. Наиболее популярным среди этой группы является препарат «Дюфастон», который позволяет нормализовать баланс гормонального фона и исключить развитие патологий.
Также среди наиболее эффективных мазей в лечении эрозии шейки матки хорошо известны такие лекарственные средства, как:
- Мазь Вишневского;
- Левомеколь;
- Прополисная мазь;
- Декспантенол и т.д.

Мазь Вишневского

Мазь прополисная
Левомеколь
Декспантенол
Народные средства
Рецепты нетрадиционной медицины нередко используются для лечения эрозии и сопутствующих проблем, таких как молочница, воспаление и т.д.
Одним из эффективных и простых методов является спринцевание натуральными, природными растворами. Но, несмотря на безобидность процедуры, назначать лекарственные травы должен только врач. Курс проведения терапии также должен специалист, слишком долгое и обильное спринцевание может пересушить влагалище и привести к еще большим проблемам.
Ни в коем случае нельзя проводить спринцевания в период беременности. Это может существенно нарушить благоприятную микрофлору, также противопоказаниями являются недавние роды, аборт и выкидыш.
Существует ряд рецептов, наиболее эффективных в лечении эрозии шейки матки:
-
 Раствор ромашки обыкновенной, в пропорции 2:1. Наставить не более 30 минут. Рецепт способствует скорейшему заживлению ранок и трещин, устранению воспалительного процесса.
Раствор ромашки обыкновенной, в пропорции 2:1. Наставить не более 30 минут. Рецепт способствует скорейшему заживлению ранок и трещин, устранению воспалительного процесса. - Настой зверобоя (20 гр на 1 стакан воды) заваривают 20 минут, разводят теплой кипяченой водой 1:1.
- Отвар календулы, купленный в аптеке или приготовленный в равных частях, развести в теплой кипяченой воде (1 ч.л. на 12 стакана воды). Проводить спринцевания каждый раз после посещения туалета, в течение 10-12 суток.
-
 Раствор меда и репчатого лука помогает восстановить функциональность женских половых органов, залечить раны, трещины, снять воспаление. Взять небольшую головку лука, ножом проделать углубление в головке и залить свежий натуральный мед. Запечь луковицу с медом в духовом шкафу в течение 20-30 минут, дать остыть. После обмотать стерильным бинтом и вставить во влагалище поглубже в качестве тампона. Мероприятие выполнять в течение 10 суток на ночь.
Раствор меда и репчатого лука помогает восстановить функциональность женских половых органов, залечить раны, трещины, снять воспаление. Взять небольшую головку лука, ножом проделать углубление в головке и залить свежий натуральный мед. Запечь луковицу с медом в духовом шкафу в течение 20-30 минут, дать остыть. После обмотать стерильным бинтом и вставить во влагалище поглубже в качестве тампона. Мероприятие выполнять в течение 10 суток на ночь. - В домашних условиях из свежего натурального творога получить сыворотку, нагреть полученную жидкость и проводить спринцевания дважды в день, утром и на ночь. Это эффективный рецепт, в случае, когда эрозия еще не разрослась.
-
 Зарекомендовали себя тампоны, смоченные в облепиховом масле. Препарат совершенно безвреден для организма. Не вызывает аллергии и раздражения, поэтому может применяться до полного выздоровления, без опасений вызвать сопутствующие проблемы. Тампоны вставлять рекомендуется на всю ночь.
Зарекомендовали себя тампоны, смоченные в облепиховом масле. Препарат совершенно безвреден для организма. Не вызывает аллергии и раздражения, поэтому может применяться до полного выздоровления, без опасений вызвать сопутствующие проблемы. Тампоны вставлять рекомендуется на всю ночь. - Раствор чистотела (1 ст.л. на 300 мл кипятка) настаивать час, процедить, использовать трижды в сутки в течение 14 дней.
- Отвар семян льна, проварить 1 ст.л. сырья в 250 мл воды, использовать для смачивания тампонов на ночь.
Эффективными и действенными являются лекарственные тампоны:
- «Beautiful Life»;
- «Clean Point».
Натуральные фитосредства, пропитанные природным настоем лекарственных трав, используются в основном в качестве профилактики, оказывают лечебное воздействие при лечении эрозии шейки матки. Тампоны имеют противовоспалительное воздействие, очищают полость матки, устраняют гниль и неприятный запах.
Появление выделений после курса лечения
После лечения женщине назначают курс противогрибковых препаратов, противовирусных и противовоспалительных медицинских препаратов. Это исключит риск возможного повторного заболевания.
Также, чтобы повысить защитные функции организма и нормализовать баланс микрофлоры назначают прием иммуномодуляторов. В случае, когда после курса лечения появилась небольшая эрозия ее сразу же легче вылечить. Тогда проводится дополнительное обследование на наличие грибков, возможных вирусов.
Первым симптомом повторного появления проблемы – это белесые выделения.
Профилактические меры
В качестве эффективной профилактики такого проблемного и опасного заболевания, как эрозия шейки матки, женщине необходимо соблюдать несколько основных предписаний и советов:
-
 Тщательно следить за соблюдение правил личной гигиены у женщины и ее полового партнера.
Тщательно следить за соблюдение правил личной гигиены у женщины и ее полового партнера. - При контакте с новым половым партнером или несколькими партнерами, использовать в качестве защиты – презервативы, для предотвращения развития инфекции и воспаления.
- Частая смена половых партнеров – риск резких изменений микрофлоры во влагалище и полости матки. Такая ситуация увеличивает возможность инфицирования цервикального канала и развития эрозии шейки матки.
- Профилактический систематический осмотр у профессионального гинеколога, наблюдаться хотя бы 1 раз за 6 месяцев, для своевременного обнаружения болезней на ранней стадии.
- При любых симптомах, дискомфортных явлениях, появлении зуда, жжения незамедлительно обращаться к врачу.
- Обязательно проводить вакцинации против вируса папилломы (до начала половых отношений).
Здоровый образ жизни, отказ от вредных привычек и пищи является прекрасным способом предотвратить развитие эрозии шейки матки, и курсом эффективного лечения, в случае развития болезни.
Если эрозия уже выявлена не стоит думать, что она рассосется сама собой. Такая ситуация складывается всего в 2-3% у нерожавших женщинах, когда болезнь вызвана сбоем гормонального фона. Во всех других ситуациях необходимо качественное и своевременное лечения и современная диагностика причин и последствий.
Отзывы женщин
Источник
Шейка матки, а, точнее, ее цервикальный канал – важный отдел репродуктивной системы женщины. Он обеспечивает выработку слизи, являющейся смазкой для половых органов и выполняет бактерицидную функцию. Этот секрет создает барьер, препятствующий проникновению бактерий из влагалища в полость матки. Женщины всегда контролируют характер выделений, потому что его изменение порой указывает на развитие серьезных заболеваний. Появление обильных гнойных, зеленых, желтых выделений из влагалища, имеющих неприятный запах – повод для обращения к врачу. Симптом свидетельствует о развитии болезни репродуктивных органов, например, эрозии. Какие выделения из цервикального канала являются нормой, когда стоит обратиться к врачу и пройти обследование? Ответы на перечисленные вопросы представлены в нашем материале!
Что представляет собой секрет из шейки матки?
Влагалищная слизь – результат активности железистых структур. Такие выделения в некотором объеме присутствуют у всех девушек после завершения периода полового созревания и сохраняются до наступления менопаузы. В климактерическом периоде объем выработки секрета существенно уменьшается, но такое изменение не свидетельствует о развитии патологии, а является вариантом нормы.
Слизистые оболочки, выстилающие влагалище и шейку матки, постоянно продуцируют слизь, необходимую для естественного очищения и защиты репродуктивных органов от инфекции. В норме они имеют полувязкую консистенцию, белые или прозрачные. Такое содержимое является вариантом нормы, а изменение цвета, объемов или консистенции часто указывает на прогресс болезни.
Физиологические (нормальные) выделения необильные и не провоцируют неудобств, они соответствуют таким признакам:
- слизистые, прозрачные или мутно-белые выделения;
- более густые и желеобразные, обильные в середине цикла (овуляция);
- незначительные, объем не превышает норму;
- не имеют неприятного запаха;
- не провоцируют возникновение раздражения окружающих тканей.
Важно отметить, что показатели нормы всегда определяются индивидуально. Объем выделений у каждой женщины существенно различается. Характер постепенно изменяется в течение жизни и это не указывает на развитие патологии. Обратиться к гинекологу нужно при обнаружении серьезной симптоматики, например, острого зуда, раздражения, распространяющегося на промежность, изменения цвета и объема. Не менее опасным признаком является полное отсутствие слизистого секрета во влагалище, такой симптом может указывать на развитие наботовой кисты и других заболеваний.
Важно! Суточный объем влагалищного секрета у женщины не превышает 2-5 мл. В составе присутствуют клетки плоского эпителия и лактобактерии. В небольших количествах допустимо наличие условно-патогенной микрофлоры.
Причины изменения характера выделений:
- период беременности;
- резкие изменения гормонального фона;
- половое возбуждение;
- стрессовые ситуации;
- прием некоторых медикаментозных препаратов (комбинированные оральные контрацептивы);
- местные аллергические реакции;
- несоблюдение женщиной правил гигиены.
Консистенция, цвет и характер отделяемого нормализуется после устранения действия отрицательного фактора. Прогноз ухудшается, если причиной обильных патологических выделений является заболевание.
Патологические факторы
Первые выделения у девочек появляются сразу после рождения, под влиянием гормонов, поступающих в организм от матери через плаценту. Подобный период длится не более одной недели, затем секрет исчезает и не выходит из влагалища до периода полового созревания. Заметные выделения возникают за несколько месяцев до первой менструации.
Объем и качество слизистого секрета зависит от нескольких факторов:
- состояние здоровья;
- стабильность гормонального фона;
- возраст пациентки;
- качество работы яичников;
- частота половых связей.
Для стандартного цикла характерны следующие изменения секрета:
- Первая фаза цикла (1-12 сутки). Необильные и практически незаметные, имеют слизистую текстуру, прозрачные, мутные белые или желтоватые. Характерен слабовыраженный кислый запах. У некоторых женщин сразу после менструации выделений нет, это является особенностью организма.
- Дни овуляции. Характерны обильные слизистые выделения, напоминающие по структуре белок куриного яйца. Допустимо появление примесей крови.
- Вторая фаза цикла (с 14-15 дня). Выделения становятся необильными, имеют густую консистенцию, белого цвета.
Внимание! Существенное отклонение характера выделений (изменение цвета, объема, запаха) – повод для обращения к гинекологу. Установить причину и выявить активность патогенных микроорганизмов можно при исследовании мазка на флору.
Кровянистые
Розовые, кровянистые, бело-коричневые, алые выделения, появляющиеся ежедневно, свидетельствуют о развитии опасных патологий:
- эрозия шейки матки;
- дисплазия;
- доброкачественные новообразования (миома);
- эндометрит;
- злокачественные опухоли (рак);
- полипы цервикального канала.
Появление слизи с кровяными сгустками не всегда указывает на развитие серьезной болезни. В отдельных случаях необильные выделения при приеме противозачаточных препаратов (период привыкания) являются вариантом нормы. Вероятно, выбран препарат с недостаточной дозой гормона.
Прозрачные
Бесцветная слизь, являющаяся вариантом нормы, может указывать на развитие заболеваний, например:
- воспаление придатков или эндометрия;
- дисбактериоз влагалища.
Заподозрить развитие патологического процесса можно по таким признакам:
- увеличение объемов выделений;
- появление кровяных сгустков;
- изменение запаха.
Перечисленные симптомы являются показанием для внепланового посещения гинеколога.
Белые
Бели – естественные выделения, но если они приобретают творожистую консистенцию, их объем увеличивается, и они имеют неприятный запах стоит пройти обследование. Вероятно развитие кандидоза или другого инфекционного процесса. Состояние сопровождается жжением и зудом, наблюдается покраснение половых органов.
Причина возникновения патологии часто заключается в несоблюдении правил интимной гигиены или проникновении возбудителя инфекции в организм. Причина может заключаться в аллергических реакциях, возникающих в ответ на применение неподходящих средств гигиены.
Такие выделения свидетельствуют о развитии следующих патологий:
- молочница;
- кольпит;
- аднексит.
Перечисленные заболевания хорошо поддаются лечению. При несвоевременном вмешательстве есть риск хронизации процесса.
Желтые или зеленые
Желтые выделения являются вариантом нормы в нескольких случаях – послеродовой период, после менструации и во время овуляции. В таком случае разовое изменение цвета не должно беспокоить женщину. Если желтые выделения не связаны с перечисленными состояниями, нужно беспокоиться, они могут свидетельствовать о развитии патологий:
- Воспаление маточных труб или придатков. В таком случае выделения становятся интенсивными, имеют выраженный желтый или зеленый цвет. Возможно появление примесей крови.
- Трихомониаз. Пациентку беспокоит пенистая слизь, объемы выработки которой постоянно усиливаются.
- Гонорея. Для заболевания характерно интенсивное продуцирование секрета, выделения отличаются гнилостным запахом, сопровождаются жжением и зудом.
- Инфекции во влагалище и цервикальном канале.
Желтые или молочные выделения у шейки матки могут быть обнаружены в ходе гинекологического осмотра в зеркалах. В таком случае вероятно развитие эндоцервицита. Лечение заключается в использовании противовоспалительных препаратов системного и местного действия.
Характер течения эрозии
Эрозия – заболевание провоцирующие повреждение слизистой оболочки зева шейки матки. Причины развития патологии – разнообразны, но основной является механическое воздействие на слизистые оболочки во время полового акта или гинекологических манипуляций. Риск развития заболевания возрастает после проведения абортов и диагностических выскабливаний. Нередко женщины наносят ущерб собственному здоровью самостоятельно, проведением спринцеваний.
Эрозивные поражения часто возникают на фоне следующих патологий:
- эндометрит;
- эндоцервицит;
- сальпингоофорит;
- вагинит.
Внимание! Эрозия развивается на фоне инфекционно-воспалительных процессов. Часто выступает причиной проникновения патогенных микроорганизмов в придатки, полость матки. Опасность состоит в том, что при незначительных поражениях, женщина не ощущает симптомов эрозии. Характер выделений при этом не изменяется.
Перечень основных причин, способных спровоцировать развитие эрозии включает:
- травмы шейки матки во время полового акта или гинекологических вмешательств;
- нарушения естественной микрофлоры влагалища;
- раздражение слизистой оболочки влагалища выделяемым секретом (при изменении его уровня кислотности);
- инфекционное поражение половых органов;
- грибковые инфекции;
- колебания гормонального фона.
Характерные изменения
На начальном этапе развития патологии какие-либо специфические выделения у женщины с эрозией – отсутствуют. Болезнь часто протекает бессимптомно и может быть обнаружена лишь в ходе гинекологического осмотра и при проведении расширенной кольпоскопии.
По мере прогресса заболевания менструальные выделения становятся обильными. Сопровождаются болью и дискомфортом. Проявление выделений нетипичного цвета или консистенции не является характерным для эрозии. Желтые, зеленые выделения, имеющие неприятный запах, всегда свидетельствуют о развитии инфекционного процесса. Бели могут стать более обильными.
У пациенток с эрозией изменение характера влагалищного секрета свидетельствует о развитии таких проблем:
- белые выделения творожистой консистенции с отличительным резким запахом – указывают на развитие кандидоза;
- жидкие выделения серого цвета, имеющие запах тухлой рыбы – вагиноз бактериальной природы;
- желтые или зеленые выделения различной консистенции – свидетельствуют о заражении пациентки каким-либо ЗППП;
- кровяные выделения – указывают на травмирование эрозивной области;
- бурые, сопровождающиеся острой болью внизу живота – вероятно развитие эндометрита.
Женщина должна понимать, что эрозия – заболевание, приводящее к снижению местного иммунитета. Важно уделять внимание собственному самочувствию и обращаться к врачу при появлении первых беспокоящих симптомов. При эрозии выделения часто указывают на развитие инфекционного процесса.
При беременности
Выделения из цервикального канала в период беременности являются нормой и не свидетельствуют о развитии патологии, если они являются типичными. При определении первых подозрений на развитие гинекологических патологий, беременной стоит отправиться к гинекологу и сдать мазок. Подбирать лечение самостоятельно – нельзя, оно может причинить вред плоду и матери.
Если на фоне беременности у будущей мамы обнаружена эрозия, ее лечение не обеспечивают. До родов проводится медикаментозная поддержка. Прижигание по любой из существующих методик возможно через 3 недели после родов. Вмешательство в процессе беременности может стать причиной самопроизвольного прерывания.
Как устранить проблему
Если причина изменения характера выделений заключается в развитии инфекционно-воспалительного процесса, лечение обеспечивают за счет использования медикаментозных препаратов. Схему терапии определяет врач гинеколог, после интерпретации результата мазка.
В отдельных случаях изменение характера выделений не связано с патологическим процессом, тогда для нормализации самочувствия достаточно:
- Нормализация питания. Основу рациона должны составить фрукты и овощи.
- Обеспечение качественной интимной гигиены. Проводить туалет половых органов необходимо не реже 2 раз в день, с использованием специального геля для интимной гигиены.
- Пить достаточное количество чистой воды.
- Использовать барьерные средства контрацепции даже при сексе с постоянным партнером.
- Исключить аллергическую реакцию на бытовую химию.
- Достаточно отдыхать и меньше волноваться.
Внимание! Прибегать к использованию народных методов л
