Анальные бахромки как вылечить
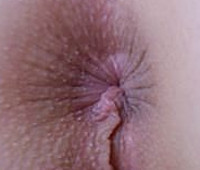
Анальные бахромки — это мягкие бесформенные выросты кожи размерами до 1,5 см, расположенные в перианальной зоне. Кожные разрастания внешне напоминают бахрому. Проявляются дискомфортом при дефекации и ходьбе, незначительным зудом, сложностями при гигиеническом уходе, при воспалении сопровождаются болью, покраснением, мокнутием. Диагностируются с помощью проктологического осмотра, ректального пальцевого исследования, ректороманоскопии, гистологического анализа биоптата. Для удаления проводятся радиоволновые, криодеструктивные и лазерные вмешательства.
Общие сведения
Анальные (перианальные, геморроидальные) бахромки в большинстве случаев не имеют яркой клинической картины, считаются не заболеванием, а косметическим дефектом. Одинаково часто наблюдаются у мужчин и женщин, обычно появляются после 25-30 лет. У детей кожные перианальные разрастания диагностируются в спорадических случаях. В группу риска по возникновению анальных бахромок входят многократно рожавшие женщины, а также пациенты, которые имеют избыточный вес, ведут малоподвижный образ жизни, часто едят острую, копченую и пряную пищу, злоупотребляют спиртными напитками.

Анальные бахромки
Причины
Возникновение геморроидальных бахромок связано с наличием проктологических заболеваний, сопровождающихся растяжением кожи перианальной зоны. Вероятность появления кожных выростов увеличивается при наличии длительно существующей патологии. Специалисты в сфере современной проктологии выделяют следующие этиофакторы формирования анальных бахромок:
- Наружные геморроидальные узлы. Геморрой — наиболее распространенная причина развития перианальных бахромок. Выросты образуются в результате продолжительного растягивания кожных покровов напряженными геморроидальными сосудами, при этом определенную роль играет нарушение трофики тканей.
- Затяжные роды. Появление анальных послеродовых бахромок может наблюдаться при экстремальном напряжении и натуживании во время родовых потуг. Механизм возникновения патологии в этой ситуации аналогичен геморрою с той разницей, что повышение давления в геморроидальных сосудах является резким, но кратковременным.
- Сфинктерит, анальные трещины. При воспалительном и травматическом происхождении анальных бахромок ведущую роль играет формирование воспалительных инфильтратов, сосудистые нарушения и отек тканей. Вероятность образования бахромчатых выростов повышается при сочетании трещин анального канала и воспаления.
- Проктологические вмешательства. При несоблюдении техники выполнения операции по поводу геморроя или другой хирургической патологии в области заднего прохода возможен воспалительный и травматический отек тканей с растяжением кожи. Способствующим фактором также становится послеоперационный тромбоз.
- Стойкие запоры. В редких случаях бахромчатые кожные образования в области ануса являются следствием значительного натуживания при затрудненном отхождении стула. Дополнительную роль в возникновении бахромок у пациентов с хроническими запорами играет постоянное раздражение кожи твердыми каловыми массами.
Патогенез
Механизм развития анальных бахромок представлен формированием кожных выростов над узловыми образованиями вокруг заднепроходного отверстия. При длительно существующих геморроидальных узлах, хронических воспалительных процессах постоянное растяжение кожи способствует компенсаторному увеличению площади покровного эпителия и подкожных волокон. У больных с острым натяжением кожных покровов усугубляющим фактором является частичный разрыв волокнистых структур. В обоих случаях нарушается сократимость кожи, которая принимает вид небольших свободно свисающих складок.
Симптомы анальных бахромок
Выраженность клинической картины заболевания зависит от размера и количества разрастаний. Как правило, кожные складки не доставляют пациенту болевых ощущений. Основными жалобами являются дискомфорт, незначительный зуд в промежности, сложности при проведении процедур интимной гигиены. При больших разрастаниях по всей окружности анального отверстия могут появляться болевые ощущения и дискомфорт во время акта дефекации, иногда больные отмечают неудобства при ходьбе.
При инфицировании развиваются местные признаки воспалительного процесса: болевой синдром различной интенсивности, покраснение и отечность бахромок, иногда — мокнутие и кровоточивость. Общее состояние нарушается только при тяжелом течении болезни или формировании осложнений. У пациентов зачастую возникают психологические проблемы, связанные с наличием косметического дефекта и чувством стыда во время полового акта.
Осложнения
Постоянное раздражение анальных бахромок нижним бельем приводит к появлению микроповреждений кожи, через которые могут поникать патогенные микроорганизмы. Вследствие инфицирования у пациентов возникает местное гнойное воспаление анальных кожных складок, что сопровождается усилением неприятных симптомов. В дальнейшем инфекционный процесс может распространяться на смежные органы. Чаще поражается прямая кишка с развитием проктита, в запущенных случаях формируется парапроктит.
Мацерация кожи бахромок вследствие загрязнения каловыми массами и недостаточной гигиены зачастую становится причиной анальных эрозий и поверхностных язв. Наблюдается постоянное отделение серозного или геморрагического содержимого, резкие боли в зоне ануса, усиливающиеся при акте дефекации. В случае глубоких язв отмечаются эпизоды хронического кровотечения, которое может вести к развитию постгеморрагической железодефицитной анемии.
Диагностика
Постановка диагноза не представляет затруднений. Анальные бахромки легко выявляются при обычном осмотре проктолога и в типичных случаях не требуют дифференцировки с другими патологиями. Необходимость проведения дополнительных исследований объясняется тем, что кожные складки зачастую сочетаются с различными заболеваниями прямой кишки. Наиболее информативными являются:
- Проктологический осмотр. При рутинном осмотре анальной области проктолог может заметить наличие небольших (1-1,5 см) кожных складок, которые расположены вокруг заднего прохода. В случае воспаления бахромки могут быть гиперемированными, отечными, покрытыми эрозиями или корками.
- Пальцевое исследование. Во время ректального исследования врач оценивает эластичность и тонус анального сфинктера, обследует слизистую стенки прямой кишки. После извлечения пальца определяется характер отделяемого на перчатке. Метод позволяет выявить геморроидальные узлы и трещины.
- Ректороманоскопия. При подозрении на сочетание бахромок с другой патологией проводится визуальный осмотр внутренней поверхности прямой кишки при помощи ректороманоскопа. В ходе исследования оценивается состояние слизистой, наличие патологических образований или воспаления.
- Гистологический анализ. Изучение цитоморфологического состава биоптатов кожных складок дает возможность провести дифференциальную диагностику бахромок с доброкачественными образованиями кожи вокруг анального отверстия с учетом клеточного состава и структуры ткани.
При отсутствии осложнений заболевания в клинических анализах крови и мочи изменений не наблюдается. В случае развития гнойного воспаления обнаруживается нейтрофильный лейкоцитоз, повышение СОЭ. Частые кровотечения могут приводить к уменьшению количество гемоглобина и эритроцитов. При наличии гнойного отделяемого проводят бактериологический посев для уточнения вида возбудителя.
Бахромки чаще всего приходится дифференцировать с доброкачественными новообразованиями (анальными полипами, папилломами). В сомнительных случаях основным диагностическим критерием являются данные гистологического исследования. При простых анальных кожных складках аномалии в структуре биоптатов отсутствуют. Также для дифференциальной диагностики имеет значение анамнез и наличие сопутствующей патологии прямой кишки. По показаниям к обследованию больного может привлекаться дерматолог или онколог.
Лечение анальных бахромок
При наличии небольших кожных бахромок, которые не воспаляются и не нарушают процесс ухода за перианальной областью, рекомендовано наблюдение с периодическими осмотрами для оценки разрастаний и коррекция рациона с исключением продуктов, провоцирующих запоры. Если образования причиняют пациенту физический или выраженный психологический дискомфорт, показано хирургическое лечение. Для исключения послеоперационных осложнений вместо классического иссечения под местной анестезией обычно используют такие высокотехнологичные методы, как:
- Радиоволновая эксцизия. Разрез и коагуляция тканей высокочастотными волнами — один из наиболее распространенных методов удаления перианальной бахромы. Низкая травматичность вмешательства позволяет свести к минимуму риск осложнений. Для уменьшения болевых ощущений после операции применяют анестетические мази.
- Криодеструкция геморроидальных бахромок. Преимуществом криодеструктивного метода, как и радиоволнового, является низкая инвазивность, возможность обойтись без наложения швов. Однако после практически безболезненного прижигания анальной бахромы жидким азотом заживление длится дольше, чаще образуются послеоперационные рубцы.
- Лазерное удаление бахромок. Удаление анальных кожных выростов с помощью лазера отличается высокой безопасностью и низкой вероятностью инфицирования. Лазерное прижигание тканей и сосудов в анальной зоне снижает риск возникновения кровотечения, а стимуляция регенераторных процессов излучением ускоряет заживление.
Прогноз и профилактика
Исход заболевания при наличии анальных бахромок благоприятный, рецидивы после проведенного хирургического удаления наблюдаются крайне редко. Меры специфической профилактики не разработаны. Для предупреждения формирования кожных анальных разрастаний необходимо проводить своевременную диагностику и лечение геморроидальных узлов, соблюдать технику выполнения хирургических манипуляций в области анального отверстия. В случае появления бахромок следует обратиться к врачу, чтобы не допустить осложнений.
Источник

Удаление анальной бахромки – корректирующая операция с иссечением избытка кожных тканей вокруг заднего прохода. Призвана восстановить естественную форму ануса и устранить дискомфорт. Преследует в основном эстетические цели.
В нашей клинике удаление анальных бахромок проводится с применением современных малоинвазивных методов, что гарантирует быстрое восстановление, отсутствие осложнений и высокую эстетику конечного результата. Для записи на консультацию к проктологу вы можете воспользоваться номером телефона клиники или оформить регистрацию на прием через онлайн-форму.
Что такое анальные бахромки
Анальные бахромки – это нависающие по периметру анального отверстия дермальные складки размером от 0,5 до 1,5 см. Внешне они выглядят бахромчатые наросты и представляют собой растянутые участки кожных тканей. Это не заболевание в общепринятом смысле этого слова, однако наличие таких образований может заметно усложнить повседневную жизнь человека. Во многих случаях наличие бахромки является признаком различных внутренних неполадок, которые действительно требуют пристального внимания врача.
Возможные причины возникновения:
- хронические воспалительные заболевания прямой кишки;
- регулярные запоры;
- беременность и роды – из-за натуживания могут временно увеличиваться венозные узлы заднего прохода, которые после опадания образуют бахромку;
- различные патологические процессы в области заднего прохода (свищи, геморрой, тромбозы);
- неудачные операции аноректальной зоны.
На заметку! Вид анальной бахромки имеет сходство с папилломатозом и полипозом заднего прохода. Это нежелательные, зачастую предраковые образования, которые требуют срочной диагностики с последующей терапией под наблюдением врача.
В чем опасность геморроидальных бахромок?
Операция в данном случае не обязательна, но бахромки могут создавать сложности с выполнением интимной гигиены – в складках скапливаются загрязнения и бактериальная флора, что приводит к воспалению анальной зоны. Это провоцирует появление неприятных симптомов – зуда, болезненности, кровоточивости пораженных участков. Если пустить все на самотек, со временем могут развиться серьезные осложнения:
- язвочки слизистых оболочек;
- парапроктит – нагноение подкожных тканей вокруг анального сфинктера;
- некроз кожных складок;
- сепсис.
Нередки психологические проблемы из-за ограничений в сексуальной сфере. Стеснение перед половым партнером и личные неудобства заставляют человека переживать, создавая чувство скованности и неловкости. Это пагубно отражается на состоянии здоровья. Кроме того, бахромки могут стать источником неприятностей в следующих случаях:
- недостаточный уровень личной гигиены;
- хронические запоры;
- обострение геморроидальных процессов;
- проктит;
- криптит – воспаление пазух заднего прохода.
Нужно ли удалять складки?

Врачи не настаивают на удалении бахромок. Проблема считается косметической, поэтому пациент сам решает – избавляться от них или нет. Однако без устранения основной причины, вызвавшей их появление, удалять бахромки бессмысленно. Со временем они появятся вновь. Самое верное решение – это пройти диагностику, выявить причину патологии, устранить ее и только потом приступать к удалению.
Внимание! Анальная бахромка часто является следствие неоперативного лечения геморроя, когда опавшие геморроидальные узлы формируют излишки кожных складок по периметру ануса. Поэтому, если наличие бахромок проносит физический дискомфорт, следует незамедлительно обратиться к врачу во избежание дальнейших осложнений.
Группы риска по развитию осложненных анальных бахромок:
- беременные женщины, особенно при повторной беременности при уже сформированных анальных складках;
- спортсмены-тяжелоатлеты;
- люди с дисфункцией толстого кишечника (частые запоры, диареи);
- люди, ведущие неподвижный образ жизни с сидячей или стоячей работой;
- все, кто по роду деятельности занимается переносом тяжелых грузов.
Методы удаления анальной бахромки
Если пациент решился избавиться от перианальных кожных складок, проктолог проводит обследование и предлагает наиболее подходящий способ операции. Проблему решают с помощью классической хирургии или с применением различных малоинвазивных методик. Доступные средства современной медицины:
- прямое хирургическое вмешательство;
- криодеструкция;
- лазерное воздействие;
- радиоволновой метод.
Каждый из них имеет свои преимущества и недостатки, а также специфические противопоказания. Кроме того, немалое значение при выборе метода удаления анальной бахромки имеет цена. Она определяется объемом работ и может различаться в несколько раз.
Внимание! Консервативных методик лечения анальных бахромок не существует, поэтому все попытки самостоятельно избавиться от неприятного дефекта бессмысленны и принесут больше вреда, чем пользы.
Хирургическое вмешательство
Проходит под местным обезболиванием с помощью скальпельного надреза. В современной медицине метод отошел на второй план из-за высокой инвазивности и длительного восстановительного периода, но до сих пор остается актуальным, благодаря своей доступности и надежности. Он гарантирует полное удаление бахромок без непредвиденных осложнений, но имеет свои недостатки:
- после удаления наростов в месте наложения шва остается шрам;
- требуется длительная реабилитация в стационаре, на протяжении которой наблюдаются сложности с дефекацией.
Криодеструкция
Суть метода заключается в воздействии на кожные наросты жидким азотом. Сверхнизкие температуры разрушают ткани в области применения за 2–3 минуты, мгновенное замораживают не только дермальную ткань, но и сосуды с нервными клетками, поэтому этот способ совершенно бескровный и безболезненный. Процедура не требует дополнительной анестезии, кроме того, низкие температуры оказывают дополнительный оздоравливающий эффект на прилегающие ткани, усиливая местный иммунитет, запуская процессы регенерации и микроциркуляции.
Криодеструкция имеет минимальный риск осложнений и не требует пребывания в стационаре, но недостатки процедуры во многом сходны с классической хирургией – шрамы и длительный период реабилитации (10–14 дней).
Лазерное удаление
Методика использует действие направленного инфракрасного луча. Концентрируя пучок лазера на основании кожных складок, делают точный надрез и отсекают инфракрасным лучом лишнюю ткань. Сосуды при этом автоматически прижигаются, поэтому кровотечение отсутствует. На месте воздействия формируется небольшой рубец, который со временем становится незаметным.
Операция проходит под местной анестезией и занимает считанные минуты. Спустя 1–1,5 часа после процедуры пациент может вернуться домой и вести привычный образ жизни с минимальными ограничениями в питании и повседневной гигиене. Для полноценного заживления потребуется несколько дней.
Радиоволновой метод

На данный момент считается наиболее прогрессивным. Основной инструмент – специальный радионож с высокой частотностью волны (3,8–4,0 МГц). Он действует бескровно, рассекая ткани с одновременной вапоризацией сосудов, а высокая точность и избирательность воздействия, предупреждает ожоговое повреждение соседних клеток. Кроме того, радиоволны оказывают бактерицидное воздействие, устраняя малейший риск воспаления. Все манипуляции выполняются в амбулаторных условиях, после чего пациент может сразу же идти домой.
Радиоволновой метод пациенты ценят за высокую эстетику конечного результата – он не только с максимальной аккуратностью убирает все следы неприглядных складок вокруг ануса, но и не оставляет никаких рубцов. При этом для окончательного заживления тканей требуется всего 2–3 суток.
При всей эффективности и безопасности метод имеет ряд противопоказаний:
- беременность;
- раковые заболевания;
- эпилепсия;
- наличие кардиостимулятора – радиоволны способны нарушить работу искусственного водителя ритма и вызвать остановку сердца;
- глаукома;
- серьезные эндокринные патологии;
- инфекционные процессы в острой стадии.
Возможные осложнения и восстановительный период
Особенности и длительность послеоперационного периода во многом зависят от выбранной методики. Инновационные решения позволяют удалить анальную бахромку быстро и безболезненно, сводят время восстановления к минимуму и дают возможность быстро вернуться к привычному ритму жизни. При хирургическом вмешательстве основной период реабилитации пациент проводит в стационаре.
Среди возможных осложнений следует выделить:
- кровотечения – особенно вероятны при хирургическом вмешательстве в первую неделю после операции;
- психологический запор – из-за страха повредить рубцовую ткань;
- выпадение прямой кишки – при повреждении запирающего клапана;
- нагноение швов и образование свищей – при инфицировании раны;
- повышенная болезненность.
Чтобы свести к минимуму риски осложнений, в восстановительный период следует следовать всем правилам реабилитации:
- Физическая активность – практикуйте умеренные нагрузки, чтобы предотвратить застойные явления в органах малого таза. Выполняйте элементарные движения с поворотом тела, потягиванием, неспешными прогулками. Старайтесь не задействовать область брюшины.
- Откорректируйте свой рацион питания в соответствии с рекомендациями врача – запоры, диарея, метеоризм в этот период недопустимы. При необходимости врач пропишет подходящие слабительные препараты.
- Тщательно соблюдайте правила гигиены – регулярный уход позволит избежать инфицирования рубцов. Откажитесь от использования туалетной бумаги, заменив ее влажными салфетками или подмыванием. Нижнее белье должно быть натуральным, без грубых швов.
- Обрабатывайте раневую поверхность бактерицидными гелями и мазями с обезболивающим эффектом. Используйте регенерирующие средства для скорейшего восстановления тканей.
- Своевременно реагируйте на любые проявления осложнений в виде кровотечений, повышенной болезненности
В дальнейшем, во избежание рецидива, занимайтесь профилактикой – ведите подвижный образ жизни, избегайте постоянных стрессов, регулируйте режим работы и отдыха, придерживайтесь диеты, которую посоветует вам врач. Это поможет укрепить сосудистую систему и предотвратить развитие связанных с ней патологий.
Источник
