Как быстро вылечить болезнь осгуда шлаттера

Остеохондропатия бугристости большеберцовой кости (Болезнь Осгуда-Шлаттера) – патология костной системы, в основе которой лежит деструкция зоны роста большеберцовой кости с развитием хондроза коленного сустава. Болезнь впервые описана американскими учеными Осгудом и Шляттером (Шлаттером) в 1903 году.
Абсолютное большинство случаев зарегистрировано среди мальчиков-подростков в возрасте 11-17 лет, занимающихся спортом. Девочки, а также взрослые люди болеют крайне редко.
Причины возникновения болезни Осгуда-Шляттера
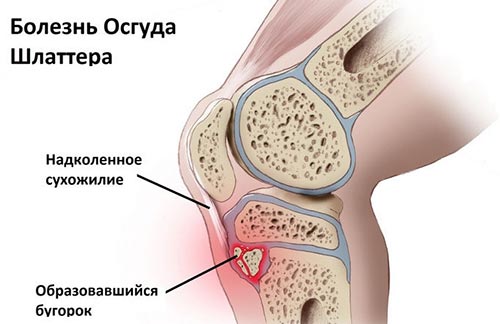
Остеохондропатия бугристости большеберцовой кости возникает без видимых причин. Считается, что в ее формировании играют роль генетически детерминированные особенности строения костной и хрящевой ткани. К числу предрасполагающих факторов относится:
- мужской пол – как уже говорилось, большинство случаев болезни Шляттера выявлено у мальчиков.
- возраст – пик заболеваемости приходится на промежуток 11-14 лет, хотя болезнь может дебютировать и в более старшем возрасте (до 17-18 лет). Болезнь Осгуда-Шлаттера у совершеннолетних взрослых пациентов протекает в виде последствий патологии, возникшей в детские годы.
- наличие физической нагрузки – патология развивается у детей, активно занимающихся спортом. В группу риска входят подростки, отдающие предпочтение бегу, футболу, боевым искусствам, тяжелой атлетике.
- патологическая подвижность сустава, связанная с врожденной несостоятельностью связочного аппарата – слабые связки способствуют усилению нагрузки на суставные поверхности, что приводит к деструкции последних.
- Инфекционные, посттравматические и другие разновидности артритов – воспалительный процесс нарушает структуру тканей, делая их более уязвимыми для физического воздействия.
Все приведенные воздействия повышают вероятность болезни Шляттера, однако не гарантируют ее появление. Известны ситуации, когда ребенок, подвергшийся воздействию нескольких предрасполагающих факторов, избегал развития патологии. В то же время ее симптомы появлялись у детей, не имеющих негативного влияния на колени.
Симптомы болезни Осгуда-Шлаттера коленного сустава
Болезнь Осгуда-Шлаттера проявляется рядом специфических симптомов:
- припухлость и отек большеберцовой бугристости,
- местная гиперемия (покраснение, связанное с усиленным притоком крови),
- локальная гипертермия (кожа над очагом горячая на ощупь),
- выбухание хряща, различимое визуально,
- болезненность при пальпации колена,
- болезненность при ходьбе, в момент сгибания пораженной конечности и выноса ее вперед.
Рентгенологические признаки патологии неявные и неспецифические. Диагностика затруднена наличием большого количества вариантов оссификации апофиза, которая может протекать по-разному даже на конечностях одного человека.
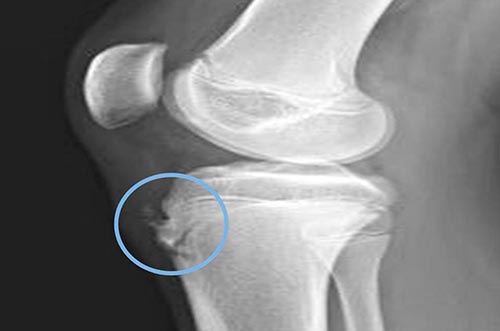
При оценке рентгеновского снимка врач ориентирует на разницу в степени выбухания хряща и его величиной на полученном изображении. В результатах лабораторного исследования присутствуют неспецифические симптомы воспаления: увеличение СОЭ, умеренный лейкоцитоз, сдвиг формулы влево (увеличение процента молодых форм нейтрофилов в крови).
Болезнь Шляттера у подростков диагностируется на основании комплекса исследований: рентген, лабораторные анализы, анамнез, клинические проявления и жалобы.
Наиболее информативным методом диагностики является компьютерная томография. Послойные снимки позволяют с высокой степенью достоверности выявить изменения, соответствующие болезни Осгуда. Методика является дорогостоящей, поэтому ее назначение всем пациентам не представляется возможным.
Рассматриваемое заболевание следует дифференцировать с хондромаляцией надколенника. Основные различия этих процессов приведены в таблице:
| Критерий | Хондромаляция надколенника | Болезнь Осгуда-Шлаттера |
| Возраст начала заболевания | Подростковый или ранний юношеский | Подростковый, чаще встречается при атлетическом телосложении |
| Соотношение полов | Более распространено среди девочек | Более распространено среди мальчиков |
| Жалобы | Постепенно нарастающая боль в области колена. Больному трудно подниматься по лестнице, он вынужден сидеть с вытянутыми ногами. | Боль, локализуется в области бугристости большой берцовой кости и усиливается при нагрузке. |
| Объективные данные | При надавливании, ярко выраженная боль в области надколенника. Ощущение слабости четырехглавой мышцы бедра. Блокада сустава. | Боль и припухлость в месте соединения сухожилия четырехглавой мышцы с бедром. |
| Рентгенография суставов | , | На рентгенограмме видны отек мягких тканей, утолщение хряща, покрывающего бугристость спереди, фрагментация бугристости. |
Лечение болезни Шляттера
Легкие степени синдрома Шляттера, не приводящие к нарушению функции ноги, не требуют значительного медицинского вмешательства. В основе лечения здесь лежит максимальная иммобилизация конечности и временный отказ от нагрузок.
Если патология протекает тяжело, больной должен получать соответствующую медикаментозную терапию, физиолечение, массаж, заниматься лечебной физкультурой. В редких случаях возникает необходимость производить лечение болезни хирургическим путем.
Медикаментозное
Болезнь Шляттера коленного сустава требует назначения пациенту местных и системных противовоспалительных средств. В качестве препаратов локального действия применяются: фастум-гель, финалгон. Средства обладают противовоспалительным и отвлекающим действием, способствуют ослаблению болевого синдрома.
Системно больному назначают средства из группы НПВП. Препараты выбора – индаметацин, ибупрофен, парацетамол. Указанные средства обладают наибольшей противовоспалительной активностью. Использование столь распространенных средств, как анальгин и кеторол, необоснованно. Они способствуют ослаблению болевого синдрома, однако на воспалительный процесс воздействуют слабо.
Для укрепления опорно-двигательного аппарата и обеспечения организма необходимыми веществами ребенок должен получать средства на основе кальция, витамины группы «B», «E». Рекомендовано полноценное питание, богатое микроэлементами и минеральными солями.
Физиотерапевтическое
При диагнозе «болезнь Осгуда-Шлаттера» медикаментозное лечение не является единственной терапевтической методикой. Чтобы ускорить процесс реконвалесценции, пациенту назначают физиотерапию. Отдельные специалисты ставят под сомнение ее эффективность, однако практика опровергает их доводы. В качестве способа лечения назначается:
- магнитотерапия – воздействие на пораженный участок переменным или бегущим магнитным полем,
- УВЧ – терапия с помощью высокочастотного магнитного поля,
- электрофорез – введение противовоспалительных средств непосредственно в очаг патологии с помощью слабого электрического тока,
- ударно-волновая терапия – лечебные эффекты достигаются за счет воздействия на коленный сустав акустической волны.
Физиотерапия позволяет уменьшить или полностью купировать болевой синдром, стимулировать кровообращение в очаге патологии, сократить сроки болезни. Необходимо помнить, что воздействие с помощью физических факторов при рассматриваемом заболевании играет вспомогательную роль.
Хирургическое
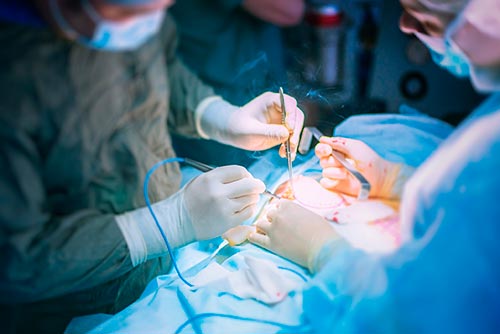
Если синдром Осгуд-Шляттера не поддается консервативной терапии, лечение проводят с помощью операции. Показанием к вмешательству служит длительное, не менее 2-х лет, малоэффективное медикаментозное лечение, существенное нарушение функции ног, стойкий болевой синдром, прогрессирующая остеохондропатия бугристости большеберцовой кости.
Операция проходит в условиях чистой операционной. Используется эпидуральная анестезия или общий наркоз. Техника вмешательства заключается в отсечении связки надколенника, выскабливании очага дистрофии с последующим пришиванием пересеченной связки чуть ниже бугристости. Оссифицированные участки гипертрофии удалению не подлежат.
Восстановление после операции обычно занимает 2-3 месяца. На начальных этапах конечность иммобилизируется, позднее больной активно разрабатывает ее с помощью лечебной физкультуры и массажа. Слишком ранняя активизация может привести к несостоятельности швов и необходимости ревизии послеоперационной раны.
ЛФК
В начале лечения, независимо от его методов, больное колено максимально иммобилизируют. После операции применяется гипсовая лонгета или ортез. При выборе консервативного способа воздействия допустимо кинезиотейпирование – обклеивание пораженного участка хлопковой липкой лентой по ходу мышечных тяжей.
Тейпирование – прекрасная альтернатива ортезам и гипсовой лонгете. Ограничивая движения в суставе, тейп не приводит к поражениям кожи, он легок в ношении и не причиняет дискомфорта. К сожалению, метод недостаточно эффективен для послеоперационной фиксации колена.
По мере выздоровления инструктор ЛФК подбирает упражнения, позволяющие плавно включить больную ногу в работу. В тренировочную схему обычно включают такие виды тренировок, как:
- пассивное разгибание,
- сгибание и разгибание,
- сгибание лежа на животе,
- приседания у стены,
- упражнения со жгутом.
Самостоятельно подбирать схему занятий недопустимо. Этим должен заниматься инструктор совместно с лечащим врачом.
Массаж
Говоря о том, как лечить развившуюся болезнь Осгуд-Шляттера, нельзя не упомянуть массаж. Корректное воздействие на колено и мышцы ноги позволяет избежать развития контрактур в период иммобилизации, а также быстрее вернуться к активной жизни на заключительных этапах восстановительного периода. Массаж стимулирует микроциркуляцию, предотвращает мышечные спазмы, ускоряет регенерацию тканей.
Лечение народными средствами

Лечение народными средствами может применяться в качестве вспомогательного метода. Эффективность подобных способов терапии не доказана, поэтому вся ответственность за последствия ложится на самого пациента. При хондропатиях целители рекомендуют применять следующие рецепты:
- настойка из корня лопуха: высушенный корень измельчают до порошкообразного состояния, смешивают с медом в соотношении 1:1 и погружают в стакан водки. Средство настаивают неделю, после чего пьют по 1 ложке трижды за сутки.
- Каланхоэ: растение измельчают до кашицеобразного вида, после чего заливают водкой так, чтобы весь состав был закрыт. Смесь настаивают 2-3 дня, после втирают в пораженные суставы.
- Бодяга: сырье промывают, высушивают и перетирают в порошок. Последний смешивают с растительным маслом так, чтобы получилась мазь густой консистенции. Средством растирают суставы 1 раз за сутки.
Некоторые народные рецепты могут быть противопоказаны отдельным категориям больных. Перед началом терапии следует получить консультацию лечащего врача.
Последствия и возможные осложнения
Отсроченные последствия и осложнения болезни встречаются редко. Как правило, подобное происходит при длительном отсутствии лечения. Костная ткань может подвергнуться органическим изменениям, что приведет к нарушению функции коленного сустава.
Мужчины призывного возраста редко страдают рассматриваемой патологией. К этому моменту ее проявления сходят на нет. Однако если подобное все же происходит, молодой человек получает отсрочку от военной службы длительностью 1 год. Это необходимо для полного залечивания дефекта.
В целом, болезнь не представляет опасности для жизни и здоровья в долгосрочной перспективе. Случаи стойких нарушений функции сустава единичны и в основном обусловлены отсутствием лечения. Несмотря на это, к патологии следует отнестись серьезно. Максимально быстро вернуться к полноценной жизни можно только при своевременном посещении врача и начале терапии.
Загрузка…
Источник
Болезнь Осгуда-Шлаттера, известная также как остеохондропатия бугристой поверхности большеберцовой кости, — не редкая патология во врачебной практике. К категории остеохондропатий относится много разных патологий, в большинстве поражающих трубчатые кости, к которым крепятся составляющие сухожильно-связочного аппарата и прилегающие к ним ткани.
От заболеваний из категории остеохондропатий довольно редко страдают зрелые. Чаще всего они поражают пациентов дошкольного и подросткового возраста.
О болезни Осгуда-Шлаттера
Для понимания механизма развития заболевания нужно разобраться в строении большеберцовой кости. У каждой косточки есть участок деления костной ткани — апофиз, по бокам от него располагаются диафиз и эпифиз. На апофизе есть бугристая поверхность, на которой закрепляются связки надколенника и некоторых мышц. При рассматриваемом патологическом процессе страдает именно эта бугристость.

Больше всего патологии подвержены дети от 10 до 16 лет. Врачи выделяют две версии механизма развития патологического процесса:
- Апофизарный участок кости кровоснабжается отдельно. Процесс костного роста происходит быстрее, чем рост сосудов, из-за чего ткани в костях испытывают недостаток кислорода и питательных веществ. На фоне этого кости ребенка становятся хрупкими и подверженными повреждениям, что является основной предпосылкой к развитию остеохондропатии Осгуда-Шлаттера.
- Как известно, дети возрастом до 16 лет очень активны и именно на этот период припадает фаза активного костного роста. Из-за того, что ребенок много бегает, играет и занимается прочими активностями, на недоразвившуюся бугристость большеберцовой кости осуществляется чрезмерная нагрузка. На фоне этого появляются микротравмы и нарушение кровообращения, на которые организм отвечает неинфекционным воспалением и активизированием оссификационных процессов.
В итоге бугристая поверхность подвергается патологическому разрастанию костных структур, так называемому окостенению. Внешне такой процесс проявляется возникновением шишки под коленной чашечкой. Сам по себе процесс является асептическим дегенеративно-дистрофическим нарушением. В большинстве случаев остеохондропатия самоизлечивается после окончания активной фазы костного роста.
Болезнь редко поражает только одно колено. В большинстве клинических случаев патологический процесс присутствует и в правом, и в левом коленном суставном сочленении.
Фактор развития болезни
Больше всего патологии подвержены те дети, которые ведут активный образ жизни или строят профессиональную спортивную карьеру. Некоторые виды спортивных нагрузок предполагают частые рывки и прыжки, необходимость резко менять траекторию движения коленного сустава, поэтому они являются самыми рисковыми и грозят появлением микротравм в области бугристости большеберцовой кости. К потенциально опасным видам спорта относятся:
- Гимнастические нагрузки;
- Игры с мячом (по типу баскетбола, футбола и волейбола);
- Спорт на льду;
- Легкая атлетика (особенно бег);
- Танцы и их производные.
Также патологический процесс часто диагностируется у спортсменов среднего возраста, перенесших травмы колена. Пол пациента тоже считается косвенным предрасполагающим фактором. Чаще всего маленькие пациенты гораздо более спортивно-активны, чем пациентки, поэтому и риск травматизации у них выше.
Симптоматика
Симптоматические проявления остеохондропатии Осгуда-Шлаттера индивидуальны в каждом клиническом случае. При этом есть ряд симптомов, которые диагностируются у каждого пациента.
Самый первый и ранний признак патологического процесса — боль. Она локализуется в области коленного сустава и обостряется при физической нагрузке. Если у пациента в анамнезе присутствовали травмы коленного сустава, вероятность остеохондропатической природы заболевания возрастает. По мере прогрессирования патологии болезненность усиливается и появляется и в состоянии покоя.
Со временем к болям добавляются другие признаки болезни Осгуда-Шлаттера:
- Спазмирование мышечных структур, окружающих коленный сустав (в особенности бедренной группы);
- Устойчивый отек и припухлости сверху или снизу коленной чашечки, которые еще сильнее наливаются в утреннее время или после тренировки;
- Прострелы снизу колена, возникающие при резких движениях.

Хоть у больного и появляются характерные признаки воспалительного процесса, самочувствие его не ухудшается. Отсутствует также гипертермия и покраснение кожи над больным суставом. При пальпации колена сквозь отек можно прощупать костную шишку. Сустав обычно на ощупь плотный, а поверхность большеберцовой кости сглаженная.
Контрастность симптоматической картины может меняться в зависимости от формы заболевания. Если остеохондропатия бугристости большеберцовой кости имеет хроническую форму, симптоматика носит приглушенный характер и обостряется при активизации воспаления (чаще всего происходит после физической нагрузки). При острой форме симптомы активны в любое время.
Длительность течения болезни чаще всего привязывается к возрасту пациента и количеству физических нагрузок. В норме симптомы должны начать спадать по мере замедления роста костей. Если больной регулярно занимается спортом и нагружает колено, микротравмы будут происходить снова и снова. Симптоматика не сгладится и будет присутствовать большой риск появления осложнений.
Возможные осложнения
Несмотря на то, что болезнь Осгуда-Шлаттера довольно легко поддается лечению, вследствие развившейся патологии на костях голени может сохраниться костный нарост. Обычно такое образование никак не мешает пациентам в течение жизни, потому как дискомфорта не доставляет.
Если болезнь протекает тяжело и должного лечения не проводится, костный нарост может стать провокатором смещения и деформации надколенных чашечек. В таких клинических случаях при окончании процессов роста в костях развиваются патологии по типу остеопороза. Коленные суставы становятся очень уязвимыми, при опирании на колени больной ощущает сильную боль. У некоторых пациентов ситуация не ухудшается настолько сильно, боли беспокоят только при резких переменах погоды (они становятся метеочувствтительными).
Если заболевание было очень запущено, оно может привести к прогрессирующему разрушению костных тканей. Обычно такой процесс остановить достаточно трудно, помогает только хирургическое вмешательство.
Диагностика и методы лечения
При появлении характерных для остеохондропатии бугристости большеберцовой кости симптомов следует обратиться за помощью к ортопеду. В первую очередь доктор тщательно изучает анамнез пациента (особое внимание обращается на наличие травм колена в прошлом), проводит первичный осмотр и выслушивает жалобы. Для подтверждения диагноза и уточнения сложности клинического случая он может направить больного на:
- рентгенологическое исследование (делается снимок колена в боковой и прямой проекции);
- МРТ или КТ;
- денситометрию (определяет минеральную плотность костной ткани);
- общий и биохимический анализ крови;
- ультразвуковое исследование.
 В зависимости от результатов исследований врач присваивает патологии рентгенологическую группу. Их существует несколько:
В зависимости от результатов исследований врач присваивает патологии рентгенологическую группу. Их существует несколько:
- Первая — возрастное окостенение апофизарного участка большеберцовой кости;
- Вторая — замедленное возрастное окостенение апофизарного участка большеберцовой кости;
- Третья — костистая шишка в области передней поверхности хоботковидного отростка.
После оценки тяжести болезни и масштаба патологического процесса врач составляет план лечения болезни. В большинстве случаев можно ограничиться методами консервативной терапии.
Консервативная терапия
Первый и, пожалуй, самый важный аспект консервативного лечения — минимизация нагрузки на пораженное колено. Должен соблюдаться щадящий режим, интенсивные спортивные нагрузки следует устранить полностью. В некоторых случаях пациентам назначается носка специального поддерживающего бандажа, который будет фиксировать колено и уменьшать амплитуду движений в хоботковидном отростке.
Консервативная терапия включает в себя:
- Прием медикаментов. Назначается не всегда. Целью медикаментозного лечения является устранение воспалительного процесса посредством приема НПВС. Такие лекарства также помогают уменьшить боль и тем самым нормализовать состояние пациента. Среди нестероидных противовоспалительных средств самыми частоназначаемыми являются лекарства на основе ибупрофена, диклофенака и вольтарена.
Медикаментозная терапия НПВС практически в каждом случае дополняется средствами с витаминами B и E, кальцием и антиагрегантами. - Физиотерапия. Тип процедур будет зависеть от определенной ранее группы болезни. Пациентам из первой группы показана магнито- и электротерапия. Второй группе рекомендуется пройти сеансы электрофореза с использованием лидокаина/никотиновой кислоты/хлорида кальция, и магнитотерапию. Больным из третьей группы сначала назначаются процедуры электрофореза с йодидом калия или гиалуронидазой, а потом курс из чередующихся между собой сеансов магнитотерапии и электрофореза с никотиновой кислотой или хлоридом кальция.
- ЛФК. Используются для укрепления мышечного каркаса и связочного аппарата. При этом важно помнить о щадящем режиме для колена. Комплекс упражнений обязательно должен подбирать доктор в зависимости от состояния конкретного пациента. Неправильно подобранный ЛФК-комплекс может только отяготить течение патологического процесса.
Отличный эффект на пораженные колени оказывают средства народной медицины, которые используются в комплексе с основной терапией. Курс лечения болезни Осгуда-Шлаттера может составлять от трех до шести месяцев. После его прохождения у больных значительно снижаются болевые ощущения и другие проявления патологического процесса. Пациенты, которые в прошлом страдали от остеохондропатии и прошли лечение, должны в течение всей жизни беречь себя от чрезмерных физических нагрузок.
Хирургическое вмешательство
Операция может проводится, если:
- Консервативное лечение было не эффективным;
- Болезнь прогрессирует и разрушается костная ткань;
- Пациенту уже больше 14 лет, а болезнь не самоизлечивается.
При болезни Осгуда-Шлаттера может проводиться несколько видов вмешательств:
- Стимулирование бугристости pease- или beck-методикой;
- Установка трансплантата в целях стимулирования остеопарации;
- Смещение участков крепления частей апофиза;
- Расширенная декортикация.
После проведения операции пациентам назначается медикаментозная терапия. Она направляется на ускорение регенерации костных тканей. Также перенесшим вмешательство назначается носка поддерживающе-давящего бандажа или повязки.
Реабилитационный период среднем длится 5 месяцев.
Уже спустя пару недель после вмешательства пациенты отмечают уменьшение симптоматических проявлений болезни.
Вывод
Болезнь Осгугда-Шляттера — остеохондропатическое дегенеративно-дистрофическое нарушение, суть которого заключается в образовании костного нароста на бугристости большеберцовой кости.
В большинстве случаев данная болезнь проявляется болями и отеками в области колен. Методика лечения остеохондропатии зависит от тяжести патологического процесса. Терапия может быть консервативной или хирургической.
Источник
