Как быстро вылечить паратонзиллит

Паратонзиллит — воспаление горла, которое не знает возрастных ограничений. Патогенные микробы поражают нёбные миндалины, и дальнейшее распространение инфекции угрожает порой даже жизни. Поэтому так важно знать, как справиться с этим опасным ЛОР — заболеванием.
Что такое паратонзиллит?
Паратонзиллит — это не единственное название болезни. В медицине ее именуют еще флегмонозной ангиной и паратонзиллярным абсцессом. По бокам глотки расположены нёбные миндалины (гланды), предназначенные задерживать и уничтожать поступающие с водой, едой и воздухом вредные микробы.
Но когда нёбные миндалины не справляются со своей защитной задачей, патогенные микробы — чаще всего стрептококки или стафилококки — проникают в окружающую рыхлую клетчатку (паратонзилляторную), вызывая воспаление. Чаще всего это случается при недолеченной ангине или хроническом тонзиллите, когда ослабевает иммунитет. Иногда инфекция проникает из кариозного зуба, когда болит десна. Чем полоскать узнаете на этой странице.
Можно ли самому заметить признаки паратонзиллита?
О том, что такое ангина, то есть воспаление нёбных миндалин глотки, или острый тонзиллит, большинство из нас имеет представление: боль в горле, озноб, температура. Примерно через пару дней состояние улучшается, и кажется, что ангина отступила.
Однако внезапно температура повышается, возникает односторонняя боль в горле, отдающая в ухо, а подчелюстные лимфатические узлы увеличиваются. За этой отечной стадией в зеве следует формирование гнойника.
Температура достигает 39-40°С, появляется дурной запах изо рта, гнусавость, усиливается боль. С ощущением кома в горле глотать становится все труднее. Да и спазм жевательных мышц (тризм) не позволяет полностью открыть рот.
Окружающие миндалину ткани приобретают ярко- красный цвет, а в месте воспаления образуется нарыв — паратонзиллярный абсцесс. Оправдывая свое название «ангина», что по- латински значит «сжимать, душить», запущенное воспаление миндалин может завершиться сужением дыхательных путей (стеноз гортани), распространением инфекции по мягким тканям шеи и развитием гнойного расплавления клетчатки (флегмона шеи), а также поражением грудной полости рядом с сердцем и легкими (медиастинит) или всего организма (сепсисом), включая летальный исход.
Диагностика паратонзиллита
Конечно, заметить нарыв при осмотре отоларингологу несложно. Но уточнить диагноз, установив причину заболевания для выбора правильного лечения, необходимо. Поэтому проводят дифференциальную диагностику для исключения скарлатины, дифтерита, аневризмы сонной артерии, онкологических и других опухолей. Анализ крови и мочи дополняют УЗИ и компьютерной томографией шеи (МРТ, КТ).
Лечение заболевания горла
Терапия зависит от стадии заболевания. В начальный — отечный период прибегают к антибиотикам. Предпочтение отдают препаратам пенициллинового ряда для приема внутрь и внутримышечных инъекций или капельниц: амоксициллин, ампициллин, флемоксин (0,5 г 3 раза в день, 7-10 дней). Последняя новинка в этой группе — таблетки аугментина (по 1 таблетке 2 раза в день курсом 7-10 дней).
Эти антибиотики широкого спектра действия подавляют стафилококковую и стрептококковую флору, предотвращая осложнения на сердце после ангины и абсцесс. Если такие лекарства уже использовали при лечении острого тонзиллита, то назначают цефалоспорины 2-4-го поколений и макролиды.
Полусинтетические антибиотики цефуроксим (аксетин, зиннат), цефиксим и цефепимобычно используют в индивидуальной дозировке в таблеточной форме и для инъекций 5-10 дней (в зависимости от состояния). Одной из самых безопасных групп считаются макролиды (кларитромицин, сумамед, азитрал). Например, таблетки клацида принимают по одной раз в день в течение 5-7 дней.
Помимо антибиотиков для обезболивания используют нестероидные противовоспалительные средства (парацетамол, нурофен, индометацин, диклофенак) и анальгетики (кетанов, кетонал), а для снятия отечности — таблетки с антигистаминным эффектом (супрастин, кетотифен).
Кроме того, необходимо частое полоскание горла антисептическими растворами мирамистина, хлоргексидина (3-4 раза в день), фурацилина, хлорфиллипта, метрогила, диоксидина и орошение аэрозолем биопарокс (после еды в течение 5 дней). Годятся для этого розовый раствор марганцовки или 1 ст. ложка 3%-й перекиси водорода на стакан воды, настойки календулы лекарственной (1 дес. ложка), 10 капель цитросепта, 5-8 капель 5%-й настойки йода, соды или йодированной соли (по 0,5 дес. ложки).
Состав для полоскания можно менять, а когда появится нагноение, используют отвары (5 раз в день после еды) цветков душицы обыкновенной, календулы лекарственной, ромашки аптечной, листа эвкалипта, сок свеклы или репчатого лука (1 ст. ложка той или иной заготовки на 300 мл кипятка). Полезно рассасывать и кусочки прополиса, держа его во рту.
Народные средства от паратонзиллита
Вот еще полезные рецепты из копилки народной медицины — 20-минутные настои (1 ст. ложка смеси на стакан кипятка) для полосканий: кора дуба, трава душицы, корень алтея лекарственного (5:4:3 части) или листья мяты перечной, шалфея лекарственного, ромашки аптечной (по 3 части) и плоды фенхеля (1 часть).
Настои лекарственных трав совершенно безопасны в отличие от способов смазывания зева керосином или даже формалином, способствующих злокачественному перерождению лимфоидной ткани миндалин.
Дополнительные лечебно-профилактические мероприятия
Если паратонзиллит достиг стадии абсцесса, нужно освободить миндалины от гноя и дренировать созревший нарыв. Иначе он может самопроизвольно прорваться и заразить соседние органы и ткани, в том числе глубоко расположенные. Зловредные микробы с током крови распространятся по всему организму, вызывая сепсис.
Поэтому под местной анестезией проводят вскрытие абсцесса. Действуя скальпелем, раздвигают края разреза, вводят в полость нарыва зонд. Затем отсасывают гной, промывают дезинфицирующим раствором вскрытое место абсцесса, смазывают его лекарственной пастой, гелем. Хотя после чистки состояние заметно улучшается, через сутки процедуру повторяют.
Швы накладывать не надо, полость заживет самостоятельно, а прием препаратов против инфекции, воспаления, боли и жара продолжают. Отек спадает, самочувствие улучшается. Однако врачу предстоит позаботиться об укреплении иммунитета своего пациента, ведь лимфоидная ткань миндалин является иммунным органом.
А при хроническом тонзиллите очаг инфекции сохраняется, ангины продолжают преследовать человека (не менее 4 раз в год), и неизбежны осложнения, затрагивающие гортань, грудную клетку или другие органы, то есть паратонзиллярный абсцесс через 3-4 месяца может повториться.
При тонзиллогенной интоксикации миндалины уже не выполняют свою защитную функцию, поэтому целесообразно гланды удалять, то есть проводить тонзиллэктомию.
Как обезопасить себя от поражения паратонзиллитом? Меры профилактики
Лучшее средство профилактики абсцесса — это прежде всего лечение хронических ЛОР- заболеваний — носа и носоглотки, горла и полости рта (синусит, гайморит, аденоиды, кариозные зубы, хронический гингивит).
Не меньшее значение имеет укрепление иммунитета с помощью общего закаливания и закаливания горла, физической активности. Ведь спусковым крючком для развития заболевания нередко служит элементарное переохлаждение — промочил ноги, съел мороженое, выпил ледяной воды.
Даже такая, казалось бы, мелочь, как нарушение носового дыхания, когда человек дышит ртом, способствует пересыханию слизистой и переохлаждению. Паратонзиллит у детей может возникать на фоне аденоидов.
А иммунитет снижается еще и при стрессе, авитаминозе. Поэтому целесообразно принимать иммуномодуляторы (ликопид, бронхомунал) и витаминные комплексы (компливит, аспаргановая кислота). Среди природных иммуностимулирующих средств особенно популярны прополис и мед, чеснок, ромашка, эхинацея, женьшень.
Ежедневный уход за полостью рта и горлом — тоже обязательное условие предупреждения паратонзиллита. Все это — вполне доступные любому человеку средства. Остается только применить их во имя собственного здоровья. Выполняя все изложенные рекомендации, вам удастся победить паратонзиллит.
Источник
Паратонзиллит является воспалением клетчатки вокруг небной миндалины. Это заболевание занимает одно из первых мест среди общего количества абсцессов глотки. Появляется независимо от пола в любом возрасте, но чаще всего ним страдают люди в возрасте от 15 до 30 лет. Выражается отечностью в области неба и миндалин с покраснением тканей.
Смотреть бесплатно онлайн федеральные каналы, смотреть по ссылке ТВ онлайн
Возникает паратонзиллит в случае распространения воспалительного процесса с гланд на близлежащие ткани. В случае тяжелой формы заболевания отек перекрывает горло, патологический процесс затрудняет глотание, речь и дыхание больного.
Причины возникновения болезни
Причиной развития паратонзиллита является воздействие стафилококков, стрептококков или других патогенов, переходя через кровь или лимфатические узлы, проявляется как осложнение текущей ангины или хронического тонзиллита.
Миндалина является своеобразным барьером, препятствующим проникновению инфекции за пределы, но вследствие ослабленного иммунитета ее защитные функции снижаются, а бактерии проникают в прилегающие ткани.
Дальнейшему распространению воспалительного процесса в ротовой полости способствуют предрасполагающие факторы развития заболевания:
- Переохлаждение организма.
- Злоупотребление алкоголем и курение.
- Сезонные обострения.
- Регулярные стрессы и нервные расстройства.
- Неправильно проведенная операция по удалению миндалин.
- Хронические простудные заболевания.
- Нарушение покровов слизистой вследствие механических повреждений (царапин, травм).
- Лимфобластный лейкоз.
Иногда паратонзиллит появляется в результате кариеса зубов или воздействия инородных тел на гортань, таких как рыбные кости, колоски ржи или пшеницы.
Классификация патологии
От формы протекания и стадии развития существует классификация заболевания.
Отечный паратонзиллит. Выражается в стекловидном отеке слизистых, болезнь характеризуется бледностью тканей. Локализацию воспалительного процесса сложно определить, отечность неба и дужек масштабная, размер малого язычка увеличен.
Инфильтративный паратонзиллит. Сопровождается подобная форма болезни покраснением тканей вокруг миндалины с их дальнейшим уплотнением. При осмотре врач отмечает: небо теряет свою форму и становится выпуклым в месте воспаления.
Абсцедирующий паратонзиллит. Выражается в появлении гнойника на месте воспаления, при надавливании на него через кожу человек способен наблюдать, как внутри двигается жидкость.
Любая из этих разновидностей способна развиваться в отдельности или являться определенной стадией развития заболевания, постепенно переходя в более сложную. Из всех трех форм отечный паратонзиллит является редким и по статистике фиксируется 1 случай из 10 больных. Инфильтративная форма диагностируется в пределах 20%, а развитие гнойного паратонзиллита наблюдается у 80% обратившихся людей.
Основные виды паратонзиллита
В зависимости от области поражения различают односторонний или двухсторонний паратонзиллит.
Соизмеримо места локализации заболевание бывает следующих видов:
- Передний паратонзиллит – воспалительный процесс охватывает область перед миндалиной и значительно выше, а также верхнюю часть небной дужки.
- Задний паратонзиллит – воспаление распространяется между миндалиной и дужкой.
- Нижний паратонзиллит – область поражения охватывает нижнюю часть миндалины непосредственно возле корня языка.
И еще выделяют наружный или боковой паратонзиллит – локализация воспалительного процесса находится одновременно в средней части миндалины и боковой стенкой глотки, предполагает наихудшие условия для опорожнения сформировавшегося гнойника.
Опасность бокового вида заболевания заключается в том, что на его фоне могут возникнуть такие осложнения, как диффузная флегмона шеи, грудной медиастинит или открыться аррозивное кровотечение.
Симптоматика заболевания
Симптомы паратонзиллита имеют похожую клиническую картину, как и при внутриминдальном абсцессе, но с существенными отличиями. Заболевание развивается на фоне ангины, при этом человек в течение 3 дней после проведенной терапии ощущает значительное улучшение. Постепенно состояние ухудшается:
- ощущается боль при глотании;
- температура тела увеличивается до отметки 39–40 градусов;
- присутствует тризм жевательных мышц;
- голос приобретает охриплость;
- появляется характерный гнилостный запах изо рта;
- болевые ощущения нарастают и отдают в ухо и челюсть;
- воспаляется миндалина, и прилегающие ткани приобретают отечность;
- мягкое небо теряет свою форму.
При паратонзиллите человек ощущает общее недомогание и лимфоузлы со стороны воспаления увеличиваются, а при прикасании ощущается боль. Наблюдается раздражительность, нарушается сон, значительно снижается качество жизни.
Методы современной диагностики
При установке диагноза врач проводит визуальный осмотр ротовой полости и пальпирует воспаленные лимфоузлы под областью поражения. Дополнительно проводятся лабораторные анализы, они включают в себя анализ крови и мочи. Их результат дает возможность выявить или опровергнуть присутствие заболевания.
Развитие паратонзиллита по анализу крови легко выявить по ярко выраженному лейкоцитозу с нейтрофилезом и высокой скорости оседания эритроцитов (более 30–35 мм в час).
Снижение суточного диуреза также указывает на наличие заболевания в организме, при этом у многих больных увеличивается содержание белка и лейкоцитов, появляются эритроциты в моче.
В некоторых случаях для подтверждения диагноза паратонзиллит назначается проведение компьютерной томографии и УЗИ.
Иногда требуется консультация других специалистов для проведения дифференциальной диагностики, чтобы опровергнуть появление других сопутствующих заболеваний и назначить лечебные мероприятия:
- Хирурга – при операционном методе лечения паратонзиллита и для исключения флегмоны или медиастинита.
- Инфекциониста – при подозрении на скарлатину, дифтерию и рожистое воспаление.
- Онколога – для исключения злокачественной опухоли.
- Эндокринолога – при появлении сопутствующих заболеваний и сбоя обменных процессов.
На основании проведенных анализов и осмотра врач подтверждает диагноз паратонзиллит и назначает соответствующее лечение заболевания.
Способы лечения
При своевременном и адекватном лечении воспаление тканей проходит в течение нескольких дней, не оставляя никаких признаков. Но в случае паратонзиллярного абсцесса специалисты рекомендуют провести операцию по удалению миндалин, чтобы избежать дальнейших рецидивов.
В зависимости от стадии развития заболевания проводится медикаментозное лечение или хирургическое вмешательство по вскрытию абсцесса. Терапия инфильтративного и отечного паратонзиллита проводится комплексно, включая в себя гигиенические, лечебные и общеукрепляющие мероприятия.
Изначально в период острого обострения паратонзиллита пациенту назначается постельный режим с частым приемом теплой пищи в измельченном виде и регулярным питьем. Для снятия острой боли рекомендуется проводить лечение полосканием ротовой полости Фурацилином, Хлорофиллиптом или Йодинолом.
В качестве основного лечения прописываются антибиотики и противомикробные средства: Эритромицин, Бисептол, Цефтриаксон. Дозировку и продолжительность лечения назначает врач исходя из формы патологии. Дополнительно назначается прием жаропонижающих, антигистаминных и иммуномодулирующих препаратов, они помогают снизить общую симптоматику и облегчить состояние больного.
В случае необходимости проводятся физиотерапевтические процедуры: облучения лампой Соллюкс, ингаляции небулайзером.
Для лечения гнойной формы паратонзиллита применяют хирургическое вскрытие абсцесса, оно проводится исключительно в стационаре. Специальным инструментом делается прокол гнойника с дальнейшим отсасыванием его содержимого. В дальнейшем на протяжении 2–5 дней пациенту назначаются полоскания антисептическими растворами.
В случае хронической формы паратонзиллита, когда терапия не приносит должного результата, проводится операция по удалению небных миндалин пациенту.
Профилактика и рекомендации
Для предотвращения развития заболевания и возникновения рецидивов необходимо проводить мероприятия по укреплению иммунной системы организма в целом.
Профилактические меры заключаются в соблюдении определенных правил, они способны значительно снизить риск воспаления миндалин и помогут избежать негативных последствий паратонзиллита:
- регулярные занятия спортом;
- отказ от курения и злоупотребления алкоголем;
- своевременное лечение простудных заболеваний;
- контроль над уровнем сахара при сахарном диабете;
- укрепление иммунитет организма;
- чередование физических нагрузок с периодами отдыха;
- проведение воздушных и водных процедур.
Не стоит думать, что паратонзиллит легко вылечить самостоятельно, ведь препараты, которые применялись для лечения ангины, в этом случае являются бесполезными и не могут гарантировать выздоровление пациента без осложнений.
В лучшем случае гнойник будет прорываться самостоятельно, распространяя инфекцию по всему организму. Поэтому следует проводить лечение заболевания согласно рекомендациям врача.
Источник
Общая информация о болезни
Паратонзиллит (паратонзиллярный абсцесс) — тяжелое инфекционное заболевание всего организма с острыми воспалительно-гнойными проявлениями в околоминдаликовой клетчатке. Развивается как осложнение острой ангины или (чаще) хронического тонзиллита в фазе обострения.
В оториноларингологических отделениях больные паратонзиллитом составляют 11,5% ежегодно.
Симптомы паратонзиллита

Паратонзиллит сопровождается общими и местными симптомами:
- острое начало;
- сильная боль в горле при глотании;
- тонический спазм жевательных мышц;
- увеличение и болезненность регионарных лимфатических узлов, обильное слюноотделение;
- повышение температуры тела до 39 градусов и выше;
- общевоспалительные изменения со стороны крови;
- общая слабость;
- головная боль;
- нарушение сна.
Фарингоскопическая картина зависит от стадии и формы паратонзиллита. В отечно-инфильтративной стадии заболевания наблюдаются ограниченная гиперемия мягких тканей (переполнение кровью сосудов) и инфильтрация (скопление в тканях организма клеточных элементов с примесью крови и лимфы), чаще всего в верхних отделах паратонзиллярной клетчатки.
По мере увеличения инфильтрации и образования абсцесса (стадия абсцедирования) в зеве выявляется асимметрия, мягкое нёбо на пораженной стороне глотки смещено кпереди и к средней линии. Нёбный язычок увеличен, резко отечен и смещен воспалительным инфильтратом в здоровую сторону. Характер инфильтрации нёбных дужек зависит от формы паратонзиллита.
Причины и факторы риска
Паратонзиллит возникает в результате проникновения в околоминдаликовую клетчатку вирулентной микрофлоры и при наличии благоприятных условий для ее развития.
Чаще всего возбудитель попадает в паратонзиллярную клетчатку из нёбной миндалины при наличии хронического тонзиллита либо как осложнение лакунарной, фолликулярной или катаральной ангины.
Наиболее вероятным местом проникновения микрофлоры из миндалины в паратонзиллярную клетчатку является надминдаликовое пространство, в котором у 80% людей имеется добавочная лимфоидная долька со своими лакунами, сообщающаяся с лакунами верхнего полюса нёбной миндалины. К тому же супратонзиллярное пространство в большей степени подвергается раздражению во время акта глотания.
Как известно, в миндалине расположено большое количество лимфатических путей, проходящих через паратонзиллярную клетчатку. Это один из основных барьеров, препятствующих проникновению микробов за пределы миндалины.
На фоне различных общих или местных условий, понижающих сопротивляемость организма, этот барьер прерывается и возбудитель свободно попадает из миндалины в околоминдаликовую клетчатку.
Реже встречается одонтогенный путь проникновения инфекции в паратонзиллярную клетчатку, когда развитие паратонзиллита связано с кариозным процессом в зубах.
Подавляющее большинство паратонзиллита вызывается одним видом стрептококков, среди которых доминирует Streptococcus pyogenes. В некоторых случаях установлена этиологическая роль Staphylococcus aureus, Staph. epidermidis, Neisseria, а также ассоциации различных видов стрептококка со Staph. epidermidis.
Одним из факторов, активизирующих развитие острого паратонзиллита, является наличие в паратонзиллярной клетчатке дремлющего очага инфекции.
Это бывает в тех случаях, когда острый паратонзиллит заканчивается ограниченным, небольшим участком нагноения. В подобных ситуациях процесс переходит в скрыто протекающую хроническую форму. Этим можно объяснить повторяемость паратонзиллярных абсцессов (наблюдаются у 17% взрослых больных).
Следует указать на возможность первичного поражения паратонзиллярной клетчатки при общих инфекционных заболеваниях вследствие гематогенного заноса инфекции.
В этиологии паратонзиллитов нельзя исключить роль травм (при попадании инородных тел).
Из предрасполагающих к развитию паратонзиллита факторов следует назвать возраст, переохлаждение и сезонность, а также систематическое употребление алкоголя и курение.
Статистические данные убедительно свидетельствуют о том, что наиболее часто паратонзиллитом болеют люди трудоспособного возраста. По данным, полученным исследователями в 2006 г., из 303 больных острым паратонзиллитом 86 было в возрасте от 17 до 20 лет, 112 — от 21 до 30 лет, 78 — 31—40 лет, и только 24 пациентов были старше 40 лет.
Одним из самых неблагоприятных факторов внешней среды, предрасполагающих к развитию острого паратонзиллита, является переохлаждение. При этом необязательно переохлаждение непосредственно глотки.

Охлаждение даже отдаленных от глотки частей тела может рефлекторно способствовать возникновению заболевания.
Традиционно считается, что острые и обострения хронических заболеваний глотки чаще встречаются весной и осенью, в период смены погодных условий.
Однако, как показывает исследование, из 303 больных паратонзиллитом проходили курс лечения в оториноларингологическом отделении в январе — 28 чел., в феврале — 21, в марте — 25, в апреле — 7, в мае — 22, в июне — 19, в июле — 39, в августе — 40, в сентябре — 26, в октябре — 29, в ноябре— 21, в декабре – 26 чел. То есть пик заболеваемости паратонзиллитом приходится на летние месяцы — июль и август, что связано, по мнению исследователей, с резким перепадом температур при употреблении холодных напитков, купании в холодных водоемах и т.д.
Влияние на слизистую оболочку глотки раздражающих факторов (алкоголь и курение) также отрицательно сказывается на функции нёбных миндалин, вследствие чего понижается местный иммунитет, что также способствует развитию воспалительного процесса в глотке.
Диагностика
Паратонзиллит диагностируется у пациентов при наличии выраженной боли в горле, тризме, измененном голосе и ассиметрии зева. Всем пациентам с описанной симптоматикой необходимо проводить диагностическую пункцию с последующим бактериологическим посевом содержимого. Диагностическая пункция позволяет диффенцировать паратонзиллярный абсцесс и паратонзиллит.
В тяжелых случаях, когда не удается установить точный диагноз и требуется дифференцировать воспаление паратонзиллярной клетчатки и более глубоких отделов шеи, используется компьютерная томография (КТ) и ультразвуковое исследование (УЗИ) шеи.
Лечение паратонзиллита
В лечении острого паратонзиллита можно выделить три метода: консервативный, хирургический и комплексный (консервативный и хирургический).
Консервативное лечение целесообразно применять в первой стадии острого воспаления околоминдаликовой клетчатки. Подразделяется на общее и местное.
Общее лечение:
Антибактериальная терапия. По данным исследований, среди выделенных из гноя больных паратонзиллярным абсцессом микроорганизмов к антибиотикам аминопенициллинового ряда были чувствительны 84,7%, к макролидам — 86,1%, к тетрациклинам —35,7%, к аминогликозидам — 29,2%. Это свидетельствует о низкой эффективности лечения больных паратонзиллитом антибиотиками тетрациклинового и аминогликозидового ряда. Полученные сведения имеют большое значение при выборе стартовой (эмпирической) терапии.
Препаратом выбора может быть амоксициллин незащищенный или защищенный — амоксициллин и клавуланат. Последний обладает широким спектром антибактериального воздействия на грамположительные и грамотрицательные микроорганизмы, включая штаммы, продуцирующие бета-лактамазы; действует бактерицидно и активен в отношении не только основных аэробных возбудителей, но и большинства беталактамазопродуцирующих анаэробов.
Макролидные антибиотики (азитромицин, кларитромицин) являются препаратами выбора при неэффективности предшествующей терапии беталактамными антибиотиками. Альтернативные антибактериальные препараты — цефалоспорины 2 и 3 поколений.
В комплекс общей терапии входят также:
- обезболивающая терапия;
- гипосенсибилизирующая терапия;
- витаминотерапия;
- иммуностимулирующая терапия.
Местное лечение:
- Полоскание глотки антисептическими растворами.
- Местные антибактериальные средства.
Местное введение антибиотика с широким спектром действия особенно важно для лечения воспалительных заболеваний глотки. Среди антибиотиков следует выделить фузафунгин (Биопарокс). Препарат подавляет размножение микроорганизмов на поверхности слизистой оболочки глотки непосредственно в зоне очага инфекции. Обладает двойным действием: антибактериальным и противовоспалительным.
Во второй стадии заболевания (в стадии образования абсцесса) наряду с консервативными методами необходимо использовать хирургическое лечение – выполнение инцизии в области формирования абсцесса. При этом уменьшаются напряжение воспаленной ткани и субъективные ощущения боли, а в некоторых случаях предупреждается развитие абсцесса и осложнений со стороны шеи.
Хирургические методы лечения больных паратонзиллитом делятся на паллиативные и радикальные. К паллиативным относятся пункция абсцесса с отсасыванием гнойного содержимого, а также вскрытие паратонзиллярного абсцесса инцизией. Пункция паратонзиллярного абсцесса малоэффективна, и ее следует рекомендовать только с целью диагностики. Есть мнение, что вскрытие паратонзиллярного абсцесса целесообразно проводить в период уже четко сформировавшегося абсцесса (на 3—4-й день заболевания) во избежание повторных вскрытий. Однако большинство хирургов рекомендуют вскрывать абсцесс на ранних стадиях его формирования.
При выполнении этой операции в отечно-инфильтративной стадии уменьшаются напряжение воспаленной ткани и субъективные ощущения боли, а в некоторых случаях предупреждается развитие абсцесса и других осложнений. После вскрытия абсцесса больного лечат консервативными методами.
Однако не всегда вскрытие завершается опорожнением гнойника и выздоровлением пациента. В ряде случаев инцизионное отверстие склеивается фибрином и гнойным экссудатом, в полости абсцесса скапливается гной, и приходится расширять рану. Дренирование полости абсцесса может продолжаться от 2 до 5 дней.
Радикальным методом лечения больных паратонзиллярным абсцессом является двусторонняя тонзиллэктомия, позволяющая не только дренировать полость абсцесса, но и удалить очаг инфекции в миндалине, который является причиной формирования абсцесса в околоминдаликовой клетчатке.
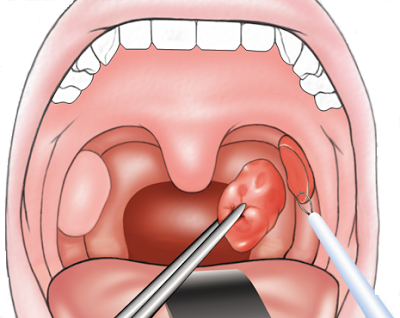
Ряд авторов считает, что при наличии созревшего паратонзиллярного абсцесса тонзиллэктомию необходимо производить сразу же при поступлении больного в стационар, в так называемом «горячем периоде».
Есть и другое мнение: при отсутствии жизненных показаний нет необходимости торопиться с операцией, так как при наличии бурных воспалительных явлений в глотке хирургическое вмешательство мучительно и небезопасно для больного, технически сложнее для врача, поскольку пациент клинически не обследован и психологически не подготовлен к операции.
Исходя из этого тонзиллэктомия при паратонзиллярном абсцессе может быть произведена на 3—5-й день после вскрытия абсцесса инцизией в так называемом «теплом периоде», когда уменьшаются местные воспалительные проявления в глотке, а больной будет психологически подготовлен и клинически обследован для операции.
Существует ряд абсолютных противопоказаний для тонзиллэктомии:
- артериальная гипертензия;
- заболевания сердечно-сосудистой системы в состоянии декомпенсации;
- заболевания крови;
- перенесенные острые инфекции в течение 6 предыдущих месяцев;
- сахарный диабет в тяжелой форме;
- туберкулез;
- непереносимость анестезирующих препаратов;
- нарушения психики больного.
К относительным противопоказаниям относятся пожилой возраст и наличие кариозных зубов.
Профилактика
Важным мероприятием в профилактике паратонзиллита является рациональная терапия ангины и обострений хронического тонзиллита. При лечении больным с ангиной необходимо пройти обследование, чтобы можно было определить микробный фактор и назначать антибиотики исходя из чувствительности микробной флоры.
Пациент должен тщательно выполнять рекомендации врача, соблюдать постельный режим и знать о возможных осложнениях при его нарушении. Диспансеризация больных хроническим тонзиллитом предполагает проведение профилактического лечения, что служит профилактикой ангин и их осложнений, в том числе паратонзиллита.
Своевременная тонзиллэктомия при остром паратонзиллите также является профилактическим мероприятием, так как при этом устраняются нёбные миндалины — источник инфекции, которая может стать причиной заболевания сердца, суставов и почек. Консервативное профилактическое лечение хронического тонзиллита должно быть комплексным и проводиться два раза в год.
Для подавления бактериальной флоры целесообразно промывать лакуны антисептическими растворами, санировать гнойные хронические очаги в области полости носа, околоносовых пазух и рта. Реактивность организма можно повысить с помощью аутогемотерапии, а также фитотерапии.
В последние годы внимание врачей привлекают препараты природного происхождения в связи с их безвредностью для организма и мягким регулирующим действием на иммунитет. Большой интерес может представлять препарат растительного происхождения «Тонзилгон Н».

Изготавливают препарат из экологически чистого сырья, которое не вызывает аллергических реакций и побочных эффектов. Длительность приема Тонзилгона Н — от 1 недели до 2—3 месяцев в острый период заболевания: взрослым по 25 капель или по 2 драже, детям школьного возраста — по 15 капель или по 1 драже, детям дошкольного возраста – по 10 капель, грудным детям – по 5 капель 5—6 раз в день.
После исчезновения острых симптомов препарат можно принимать 3 раза в день в тех же дозировках.
Следует отметить, что чем больше длительность приема Тонзилгона Н, тем выше лечебный эффект. Иммуностимулирующее действие препарата связано с наличием в его составе гликополисахаридов ромашки и алтея. Кроме того, Тонзилгон Н оказывает противовирусное действие, которое связано с присутствием в его составе экстракта коры дуба. Это обусловливает высокую эффективность препарата в профилактике острых респираторных вирусных инфекций. Тонзилгон Н оказывает выраженное противовоспалительное, противоотечное и иммуностимулирующее действие, что позволяет использовать его в профилактическом лечении больных хроническим тонзиллитом.
В курс профилактического лечения включаются также физиотерапевтические методы — лазер, ультразвук, магнитотерапия и др.
Прогноз и осложнения
Люди с неосложненным, хорошо вылеченным перитонзиллярным абсцессом обычно полностью выздоравливают. Если у человека нет хронического тонзиллита (при котором миндалины регулярно воспаляются), вероятность возврата абсцесса составляет всего 10%, и удаление миндалин обычно не требуется.
Большинство осложнений возникает у людей с диабетом, у людей с ослабленной иммунной системой (таких как больные СПИДом, получатели трансплантатов на иммуносупрессивных препаратах или больные раком) или у тех, кто не осознает серьезность заболевания и не обращаться за медицинской помощью.
Основные осложнения перитонзиллярного абсцесса включают:
- обструкция дыхательных путей;
- кровотечение из эрозии абсцесса в крупный кровеносный сосуд;
- обезвоживание при затруднении глотания;
- инфекция в тканях под грудиной;
- пневмония;
- менинги?
