Как и чем вылечить диспепсию

Болезни, связанные с системой пищеварения, возникают при игнорировании принципов правильного питания, нахождении в постоянном стрессе, употреблении алкоголя. Одной из распространенных проблем является диспепсия, или несварение желудка, встречающееся у большинства людей.
Причины несварения желудка
Причиной может стать ускоренное употребление еды – при быстром приеме пищи в желудок попадают не до конца пережеванные продукты, излишняя спешка мешает выработке достаточного количества желудочного сока. Желудок при этом работает в 2 раза быстрее и тратит большое количество энергии.
При глотании пищи большими кусками она попадает в кишечник недостаточно измельченной, ферменты поджелудочной железы не могут ее расщепить, а поскольку в непереваренной еде находится белок, то кроме нарушения работы желудка, начинаются и проблемы с кишечником в виде дисбактериоза.
Переедание заключается в поступлении в организм человека пищи в количестве большем, чем это требуется физиологически. Все это вызывает чувство дискомфорта в желудке, т.к. он должен усваивать некоторое количество еды за соответствующий промежуток времени, а лишнее количество вызывает сбои в работе желудочно-кишечного тракта, нарушая его нормальное функционирование. Переедание вредит не только желудку и его правильной работе, но и другим органам, таким как сердце, почки, печень, не говоря об испорченной фигуре и набранных лишних килограммах.
Что касается употребления вредной пищи, здесь все индивидуально: каждый организм не переносит различные продукты и специи. Но для профилактики несварения рекомендуется по возможности ограничить прием острой, жирной, жареной пищи.
Частое употребление газированных напитков – вред от них в большом количестве сахара, красителей, ароматизаторов, консервантов. В одной литровой бутылке содержится 20 ст.л. сахара. Углекислые газы, входящие в состав, провоцируют быстрое насыщение, повышение скопления газов, не проходящее в течение длительного времени.
Кофеин, алкоголь способствуют образованию повышенной кислотности. В кофе содержится и хлорогеновая составляющая, создающая в органе еще более кислую среду, раздражая слизистую стенок, что кроме диспепсического расстройства, вызывает приступы изжоги, застой пищи в желудке и болезненные ощущения.
Поэтому чтобы предотвратить плохое пищеварение, кофе запрещено употреблять на пустой желудок, особенно если после него ничего не съесть. Также эти напитки увеличивают выработку большого числа стрессовых гормональных веществ.
Нарушенный режим питания, частое употребление тяжелой еды, особенно в вечерние часы, провоцирует диспепсию, т.к. на работу желудка возлагается дополнительная нагрузка, а ночью он должен отдыхать. Физическая работа, если ее начинать сразу после еды, является провоцирующим фактором к образованию несварения.

Причины несварения:
- Прием некоторых лекарственных препаратов, особенно противовоспалительных.
- Недостаточное поступление растительной клетчатки в организм.
- Состояния постоянной психофизиологической нагрузки и стресса приводят к снижению иммунных сил организма и, как следствие, появлению патогенных микроорганизмов, приводящих к сбоям в работе желудочно-кишечного тракта.
- Заболевания желудка, такие как язвенная болезнь, гастрит, колит.
- Нехватка пепсиногена – фермента желудочного сока, он выполняет функцию расщепления белка. Если количество этого фермента недостаточное, возникает брожение и застойные явления в желудке.
- Кишечные инфекции.
- Увеличение выработки соляной кислоты, при этом возникает изжога и чувство тошноты.
- Недостаточное количество вырабатываемой слизи в желудке, как следствие, возникновение эрозий и язв.
Симптомы несварения желудка у взрослых
У взрослых людей несварение желудка симптомы провоцирует следующие:
- Болевые ощущения в области желудка и спазмы, дискомфорт.
- Быстрое наступление чувства насыщения при приеме малого количества пищи.
- Понижение аппетита – наблюдается быстрое уменьшение количества потребляемой еды, а иногда и полный отказ от нее в течение некоторого промежутка времени.
- Отрыжка, сильное вздутие в области живота, повышенное газообразование, изжога – все эти признаки могут появиться как во время еды, так и после нее.
- Появление тошноты, иногда доходящее до рвоты.
- Сухость кожных покровов, шелушение.
- Пониженная температура тела.
- Поносы или запоры.
- Общая слабость со снижением работоспособности.
- Налет на языке белого цвета, он свидетельствует о частоте проявлений несварения.
- Преждевременное старение кожи – при частых приступах можно заметить появление преждевременных морщин.
- Уменьшение количества эритроцитов, падение уровня гемоглобина в крови.
- Повышенное потоотделение. Данный симптом сопровождается низкой температурой конечностей.

Разновидности диспепсии
Выделяют 2 группы диспепсического расстройства – функциональная и органическая:
- Функциональная диспепсия – ее появлению способствуют функциональные нарушения, какие-либо поражения органов желудочно-кишечного тракта отсутствуют.
- Органическая диспепсия – связана с органической патологией, наблюдаются структурные поражения органов желудочно-кишечного тракта. Симптомы, которые проявляются при органической форме диспепсии, более выражены, и не проходят в течение длительного периода.
Виды диспепсии в зависимости от причины ее возникновения:
- Алиментарная диспепсия – бывает бродильной, гнилостной, жировой (употребление в пищу жиров в большом количестве).
- Диспепсия, связанная с недостаточным выделением необходимых пищеварительных ферментов, которые переваривают пищу в желудке, толстом и тонком кишечнике: гастрогенная, панкреатогенная, энтерогенная, гепатогенная.
- Диспепсия желудка, которая связана с нарушением всасывания в кишечнике, когда не происходит нормального усвоения питательных компонентов.
- Инфекционная – при развитии различных кишечных инфекций.
- Интоксикационный вид – развивается в результате интоксикации при гриппе, хирургических патологиях, гнойных процессах.
Диагностика
Желудочная диспепсия имеет достаточно выраженные клинические проявления и симптоматику, но для постановки диагноза необходимо провести обследования. Сбор анамнеза пациента позволяет выяснить, как давно появилась болезнь, насколько интенсивные симптомы ее проявления, в какое время суток беспокоят.
Гастроэнтеролог назначает общий и биохимический анализы крови, что позволяет диагностировать нарушения функций органов системы пищеварения и признаки течения в них воспалительного процесса. Анализ кала на присутствие следов крови в биоматериале показывает наличие язвы желудка или двенадцатиперстной кишки, но не диспепсии.
Общий анализ кала выявляет остатки пищи, которая не переварилась, количество пищевых волокон и жира. Эзофагогастродуоденоскопия оценивает состояние слизистой оболочки пищевода, желудка, при этом делают биопсию.
Также могут назначить:
- Ультразвуковое исследование органов ЖКТ.
- Колоноскопию – обследование с помощью эндоскопа толстого кишечника.
- Компьютерную томографию – определяет скрытое повреждение желудка и пищевода.

Лечение диспепсии желудка
Диспепсия исчезает, когда устранится основная причина заболевания. Чтобы облегчить состояние, рекомендуют следующее:
- не употреблять пищу сразу после физической нагрузки;
- не есть позднее 4 часов до сна;
- аккуратно и медленно пережевывать пищу;
- ограничить употребление острых блюд, газированных напитков, сладостей, кофе, алкоголя;
- употреблять в качестве питья настои лечебных трав;
- избавиться от стрессов.
Таблетки
При медикаментозном лечении расстройства пищеварения применяются средства, понижающие кислотность желудка:
- Блокаторы протонной помпы, к ним относятся Омепразол, Пантопразол, Лансопразол.
- Антациды – Маалокс, Альмагель.
- Блокаторы гистаминовых рецепторов – Фамотидин, Ранитидин.
Корректоры перистальтики желудка:
- Прокинетики – Метоклопрамид, Домперидон, Цизаприд.
- Препараты от повышенного образования газов в кишечнике – Эспумизан.
- Антидиарейные препараты.
- Антибиотики.
Народные средства от несварения желудка
Для решения этой проблемы или облегчения состояния применяются средства народной медицины:
- Ячменный отвар – 30 г семян настоять в 200 г кипяченой воды в течение 2 часов. Потом томить на слабом огне 15 минут, полученный отвар принимать 5 раз в день по 1 ст.л.
- Полезный настой можно сделать из смеси семян тмина, аниса и укропа, которые приобретаются в аптеке. По 1 ч.л. семян настоять в течение 10 минут в кипятке. Готовое средство пить весь день небольшими глотками.
- Масло мяты перечной, имбирь, ромашковый чай или ромашковый настой, горячая вода с 1 ч.л. яблочного уксуса помогают при наличии спазмов, обладают антисептическим и противовоспалительным действиями.

Правильное питание
Вне зависимости от вида диспепсии, больным следует придерживаться специального рациона. Необходимо наладить систему питания: режим и время приема еды, правильное меню, ограничить использование некоторых продуктов. Рекомендуется делить весь объем дневной пищи на 5 раз для обеспечения нормального метаболизма и правильной работы пищеварительной системы. Основными приемами пищи должны быть завтрак, обед и ужин. Диета должна быть направлена на уменьшение газированных напитков, сладостей, большого количества жирной пищи.
Несварение у беременных женщин
Частое явление, возникающее при беременности, является не отдельной патологией, а комплексом симптомов физиологического или патологического происхождения, может возникнуть на разных сроках, в том числе и в первые месяцы. Такие расстройства – наиболее частые признаки токсикоза. Клинически не отличается от проявления данного состояния у других пациентов. Лечение заключается в соблюдении правильных принципов и режима питания, отказе от вредных продуктов. Такое состояние проходит после рождения ребенка.
Диспепсия желудка у детей
Диспепсию, протекающую в неосложненной форме, можно вылечить в амбулаторных условиях. Основным в лечебном процессе простого несварения желудка будет отмена продуктов, провоцирующих это нарушение, также необходимо придерживаться режима приема пищи и соблюдать диету, которая подходит по возрасту ребенка.
В некоторых случаях назначаются ферментные препараты, сорбенты для очистки организма от токсических веществ, если наблюдается болевой синдром, принимаются препараты, направленные на снятие спазма гладкой мускулатуры.
В 80% случаев в основе несварения присутствует сбой в моторной функции желудка, по этой причине назначается группа прокинетиков. Если присоединяется повышение процесса газообразования, вводится трубка, которая отводит лишние газы. При нарушении соотношения кишечной флоры назначаются средства с живыми лактобактериями.

Осложнения и последствия
Диспепсия вызывает неприятные для больного симптомы, а иногда клинические проявления провоцируют заболевания:
- Запор, не проходящий долгое время, может способствовать возникновению геморроя или его обострению, могут появиться анальные трещины.
- В случае учащения поноса процесс всасывания питательных компонентов замедляется, больной при этом худеет, из организма уходят питательные микроэлементы, и наступает обезвоживание.
Длительная рвота тоже приводит к потере большого числа электролитов, вследствие чего возникают сбои в работе организма в виде нарушений сердечного ритма, судорожных синдромов, дисфункций сердца и почек.
Источник
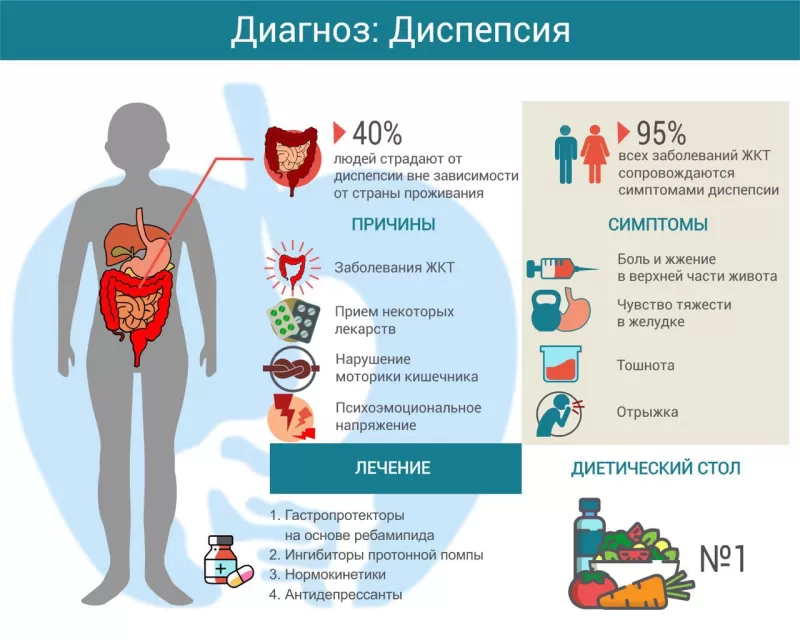
В переводе с латыни слово «диспепсия» означает нарушение пищеварения. Под этим состоянием понимают боли и дискомфорт, жжение в верхней части живота, чувство переполнения в желудке и ощущение преждевременного насыщения.
Диспепсия — самая распространенная проблема в гастроэнтерологии: до 95% всех болезней желудочно-кишечного тракта проявляются в том числе и синдромом диспепсии1. При этом пациенты, у которых она вызвана органическими причинами (каким-то заболеванием ЖКТ), составляют лишь 40% среди тех, кто обращается с подобными жалобами к врачу2.
Классификация и причины диспепсии
По происхождению диспепсия может быть функциональной или органической.
Органической называется диспепсия, которая сопровождает заболевание желудочно-кишечного тракта:
- ГЭРБ;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- злокачественные новообразования желудочно-кишечного тракта;
- хеликобактерная инфекция;
- хронический панкреатит;
- заболевания желчевыводящих путей;
- целиакия, синдром усиленного бактериального роста в тонком кишечнике;
- синдром раздраженного кишечника.
Органические диспепсии связаны либо с непосредственным нарушением целостности слизистой ЖКТ, что вызывает боли (язва, ГЭРБ и др.), либо с недостаточной активностью пищеварительных ферментов (патология желчевыводящих путей, панкреатит).
О функциональной диспепсии говорят в случаях, когда после тщательного обследования не удается обнаружить какую-либо патологию желудочно-кишечного тракта. Таким образом, это диагноз исключения: его никогда не ставят пациенту, впервые пришедшему к врачу, до того, как были проведены лабораторно-инструментальные тесты.

Язвенная болезнь желудка — нередкая причина диспепсии
В эту же подгруппу нередко попадают пациенты, у которых диспепсия вызвана лекарствами. Особенно если они забывают сообщить гастроэнтерологу о приеме лекарств, назначенных другими специалистами. Препараты, которые могут вызвать проявления диспепсии:
- противовоспалительные средства — традиционные нестероидные противовоспалительные (аспирин, ибупрофен, диклофенак) и ингибиторы циклооксигеназы-2 (целекоксиб, мелоксикам);
- бифосфонаты — средства для лечения остеопороза (клодронат, тилудронат, этидронат);
- антибиотики;
- препараты железа;
- метформин;
- орлистат;
- препараты гинкго билоба.
Нередко функциональная диспепсия возникает после перенесенной кишечной инфекции или при хроническом стрессе.
Симптомы диспепсии
В зависимости от того, какие клинические проявления преобладают, выделяют синдром болей в эпигастрии и постпрандиальный дистресс-синдром.
Синдром болей в эпигастрии диагностируют, когда пациент минимум раз в неделю испытывает боль или жжение в верхней части живота. Боль может возникать натощак и исчезать после еды или, наоборот, появляться после еды. Она не связана с дефекацией, не проходит после посещения туалета.
Постпрандиальный дистресс-синдром — это чувство раннего насыщения или тяжесть в области желудка, ощущение его переполнения. Оба подвида диспепсии могут сочетаться с тошнотой и отрыжкой, а также между собой.
Диагностика диспепсии
Диагностика диспепсии сводится к выявлению заболеваний, которые могут вызвать этот синдром. Если диспепсия впервые появилась у человека старше 45 лет, прежде всего исключают онкологическую патологию. Для этого делают эндоскопию пищевода, желудка и двенадцатиперстной кишки, УЗИ брюшной полости, исследуют кал на скрытую кровь. После проведения этих анализов можно обнаружить и другие болезни, способные вызвать диспептический синдром.
Чтобы выявить диспепсию, связанную с хеликобактерной инфекцией, проводят тесты на выявление возбудителя. Это могут быть дыхательные тесты, анализ кала на бактериальный антиген или анализ крови на наличие антител к бактерии. Нужно отметить, что исключить заражение хеликобактер пилори можно, только если два разных теста дали отрицательный результат, так как их чувствительность не стопроцентна.
Кроме того, в крупных клиниках для диагностики состояния желудка могут назначить рН-метрию пищевода и желудка (исследование уровня кислотности), электрогастрографию для фиксации двигательной активности желудка и другие методы, которые можно рассматривать как вспомогательные.
Лечение диспепсии
Всем пациентам с диспепсией рекомендуют дробное питание — 5-6 раз в день небольшими порциями. Необходимо вести пищевой дневник, чтобы выявить продукты, ухудшающие состояние. Это может быть кофе, чеснок, жирная или острая пища — пищевые факторы во многом индивидуальны. Рекомендуется полный отказ от курения и алкоголя.
Медикаментозное лечение диспепсии будет зависеть, прежде всего, от основной патологии.
Так, при обнаружении хеликобактер пилори рекомендуют комплекс из ингибиторов протонной помпы (препаратов, уменьшающих синтез соляной кислоты желудком) и двух-трех видов антибиотиков.
Если причина диспепсии язва или ГЭРБ, терапию начинают с ингибиторов протонной помпы (омепразол, лансопразол, пантопразол). В качестве альтернативы ИПП можно использовать препараты из группы Н2-блокаторов (ранитидин, фамотидин), это тоже антисекреторные лекарства. Они позволяют быстро облегчить симптомы, но этим лечение не может ограничиваться – ИПП и Н2-блокаторы только на время снижают производство соляной кислоты.

При диспепсии назначают частое дробное питание
В основе лечения язвенной болезни и ГЭРБ — гастропротекторы (ребагит). Они повышают эффективность эрадикации (устранения) Helicobacter pylori — главной причины развития язв, восстанавливают целостность слизистой оболочки желудочно-кишечного тракта на всей его протяжённости, на всех трёх структурных уровнях. Гастропротекторы показаны и при диспепсии, вызванной приёмом лекарств, особенно нестероидных противовоспалительных средств.
Если среди симптомов диспепсии преобладают признаки постпрандиального дистресс-синдрома, рекомендуют прокинетики — препараты, нормализующие моторику желудочно-кишечного тракта: домперидон, тримебутин, итоприда гидрохлорид.
При ферментной недостаточности рекомендуют препараты, содержащие ферменты поджелудочной железы.
При функциональной диспепсии фармакотерапию тоже начинают с ингибиторов протонной помпы и гастропротекторов (последние – для устранения возможных микроповреждений и микровоспалений, а также нормализации структуры слизистой оболочки). В качестве препаратов второго ряда назначают средства, нормализующие состояние нервной системы: трициклические антидепрессанты или ингибиторы обратного захвата серотонина. Эти средства обычно рекомендуют в субтерапевтических дозах — меньших, чем применяются при лечении депрессии.
Прогноз и профилактика диспепсии
Диспептический синдром не опасен для жизни, если он не является следствием онкологической патологии или язвенной болезни. При функциональной диспепсии примерно у трети пациентов симптомы исчезают в течение года. У остальных симптомы диспепсии сохраняются в течение длительного времени, то усиливаясь, то ослабевая.
Специфической профилактики диспепсии не существует. Уменьшить вероятность возникновения этого синдрома помогут здоровый образ жизни, правильное питание, отказ от вредных привычек и навыки контроля стресса.
1 Е.А. Лялюкова. Синдром диспепсии в практике врача терапевта, врача общей практики. Гастроэнтерология, 2018.
2 А.Н. Беловол, И.И. Князькова. Диспепсия в практике терапевта. Мистецтво лікування (Искусство врачевания), 2011.
Источник
