Как можно вылечить обструктивный бронхит

Обструктивный бронхит – диффузное воспаление бронхов мелкого и среднего калибра, протекающее с резким бронхиальным спазмом и прогрессирующим нарушением легочной вентиляции. Обструктивный бронхит проявляется кашлем с мокротой, экспираторной одышкой, свистящим дыханием, дыхательной недостаточностью. Диагностика обструктивного бронхита основана на аускультативных, рентгенологических данных, результатах исследования функции внешнего дыхания. Терапия обструктивного бронхита включает назначение спазмолитиков, бронходилататоров, муколитиков, антибиотиков, ингаляционных кортикостероидных препаратов, дыхательной гимнастики, массажа.
Общие сведения
Бронхиты (простые острые, рецидивирующие, хронические, обструктивные) составляют большую группу воспалительных заболеваний бронхов, различную по этиологии, механизмам возникновения и клиническому течению. К обструктивным бронхитам в пульмонологии относят случаи острого и хронического воспаления бронхов, протекающие с синдромом бронхиальной обструкции, возникающей на фоне отека слизистой, гиперсекреции слизи и бронхоспазма. Острые обструктивные бронхиты чаще развиваются у детей раннего возраста, хронические обструктивные бронхиты – у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, протекающими с прогрессирующей обструкцией дыхательных путей (эмфиземой легких, бронхиальной астмой), принято относить к хронической обструктивной болезни легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также включены муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.

Обструктивный бронхит
Причины
Острый обструктивный бронхит этиологически связан с респираторно-синцитиальными вирусами, вирусами гриппа, вирусом парагриппа 3-го типа, аденовирусами и риновирусами, вирусно-бактериальными ассоциациями. При исследовании смыва с бронхов у пациентов с рецидивирующими обструктивными бронхитами часто выделяют ДНК персистирующих инфекционных возбудителей – герпесвируса, микоплазмы, хламидий. Острый обструктивный бронхит преимущественно встречается у детей раннего возраста. Развитию острого обструктивного бронхита наиболее подвержены дети, часто страдающие ОРВИ, имеющие ослабленный иммунитет и повышенный аллергический фон, генетическую предрасположенность.
Главными факторами, способствующими развитию хронического обструктивного бронхита, служат курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязненность атмосферного воздуха (главным образом, двуокисью серы), дефицит антипротеаз (альфа1-антитрипсина) и др. В группу риска по развитию хронического обструктивного бронхита входят шахтеры, рабочие строительных специальностей, металлургической и сельскохозяйственной промышленности, железнодорожники, сотрудники офисов, связанные с печатью на лазерных принтерах и др. Хроническим обструктивным бронхитом чаще заболевают мужчины.
Патогенез
Суммация генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в который вовлекаются бронхи мелкого и среднего калибра и перибронхиальная ткань. Это вызывает нарушение движения ресничек мерцательного эпителия, а затем и его метаплазию, утрату клеток реснитчатого типа и увеличение количества бокаловидных клеток. Вслед за морфологической трансформацией слизистой происходит изменение состава бронхиального секрета с развитием мукостаза и блокады мелких бронхов, что приводит к нарушению вентиляционно-перфузионного равновесия.
В секрете бронхов уменьшается содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и противомикробную защиту: лактоферина, интерферона и лизоцима. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных патогенов (вирусов, бактерий, грибков). В патогенезе бронхиальной обструкции существенная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Комплекс этих механизмов приводит к отеку слизистой бронхов, гиперсекреции слизи и спазму гладкой мускулатуры, т. е. развитию обструктивного бронхита. В случае необратимости компонента бронхиальной обструкции следует думать о ХОБЛ – присоединении эмфиземы и перибронхиального фиброза.
Симптомы острого обструктивного бронхита
Как правило, острый обструктивный бронхит развивается у детей первых 3-х лет жизни. Заболевание имеет острое начало и протекает с симптомами инфекционного токсикоза и бронхиальной обструкции.
Инфекционно-токсические проявления характеризуются субфебрильной температурой тела, головной болью, диспепсическими расстройствами, слабостью. Ведущими в клинике обструктивного бронхита являются респираторные нарушения. Детей беспокоит сухой или влажный навязчивый кашель, не приносящий облегчения и усиливающийся в ночное время, одышка. Обращает внимание раздувание крыльев носа на вдохе, участие в акте дыхания вспомогательной мускулатуры (мышц шеи, плечевого пояса, брюшного пресса), втяжение уступчивых участков грудной клетки при дыхании (межреберных промежутков, яремной ямки, над- и подключичной области). Для обструктивного бронхита типичен удлиненный свистящий выдох и сухие («музыкальные») хрипы, слышимые на расстоянии.
Продолжительность острого обструктивного бронхита – от 7-10 дней до 2-3 недель. В случае повторения эпизодов острого обструктивного бронхита три и более раз в год, говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов на протяжении двух лет устанавливается диагноз хронического обструктивного бронхита.
Симптомы хронического обструктивного бронхита
Основу клинической картины хронического обструктивного бронхита составляют кашель и одышка. При кашле обычно отделяется незначительное количество слизистой мокроты; в периоды обострения количество мокроты увеличивается, а ее характер становится слизисто-гнойным или гнойным. Кашель носит постоянный характер и сопровождается свистящим дыханием. На фоне артериальной гипертензии могут отмечаться эпизоды кровохарканья.
Экспираторная одышка при хроническом обструктивном бронхите обычно присоединяется позже, однако в некоторых случаях заболевание может дебютировать сразу с одышки. Выраженность одышки варьирует в широких пределах: от ощущений нехватки воздуха при нагрузке до выраженной дыхательной недостаточности. Степень одышки зависит от тяжести обструктивного бронхита, наличия обострения, сопутствующей патологии.
Обострение хронического обструктивного бронхита может провоцироваться респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, применением некоторых медикаментов, декомпенсацией сахарного диабета и др. факторами. При этом нарастают признаки дыхательной недостаточности, появляется субфебрилитет, потливость, утомляемость, миалгии.
Объективный статус при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, дистанционными свистящими хрипами, набуханием вен шеи, изменением формы ногтей («часовые стеклышки»). При нарастании гипоксии появляется цианоз.
Тяжесть течения хронического обструктивного бронхита, согласно методическим рекомендациям российского общества пульмонологов, оценивается по показателю ОФВ1 (объему форсированного выдоха в 1 сек.).
- I стадия хронического обструктивного бронхита характеризуется значением ОФВ1, превышающим 50% от нормативной величины. В этой стадии заболевание незначительно влияет на качество жизни. Пациенты не нуждаются в постоянном диспансерном контроле пульмонолога.
- II стадия хронического обструктивного бронхита диагностируется при снижении ОФВ1 до 35-49% от нормативной величины. В этом случае заболевание существенно влияет на качество жизни; пациентам требуется систематическое наблюдение у пульмонолога.
- III стадия хронического обструктивного бронхита соответствует показателю ОФВ1 менее 34% от должного значения. При этом отмечается резкое снижение толерантности к нагрузкам, требуется стационарное и амбулаторное лечение в условиях пульмонологических отделений и кабинетов.
Осложнениями хронического обструктивного бронхита являются эмфизема легких, легочное сердце, амилоидоз, дыхательная недостаточность. Для постановки диагноза хронического обструктивного бронхита должны быть исключены другие причины одышки и кашля, прежде всего туберкулез и рак легкого.
Диагностика
В программу обследования лиц с обструктивным бронхитом входят физикальные, лабораторные, рентгенологические, функциональные, эндоскопичесике исследования. Характер физикальных данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания ослабевает голосовое дрожание, появляется коробочный перкуторный звук над легкими, уменьшается подвижность легочных краев; аускультативно выявляется жесткое дыхание, свистящие хрипы при форсированном выдохе, при обострении – влажные хрипы. Тональность или количество хрипов изменяются после откашливания.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких, обнаружить сопутствующие заболевания. Обычно через 2-3 года течения обструктивного бронхита выявляется усиление бронхиального рисунка, деформация корней легких, эмфизема легких. Лечебно-диагностическая бронхоскопия при обструктивном бронхите позволяет осмотреть слизистую бронхов, осуществить забор мокроты и бронхоальвеолярный лаваж. С целью исключения бронхоэктазов может потребоваться выполнение бронхографии.
Необходимым критерием диагностики обструктивного бронхита является исследование функции внешнего дыхания. Наибольшее значение имеют данные спирометрии (в т. ч. с ингаляционными пробами), пикфлоуметрии, пневмотахометрии. На основании полученных данных определяются наличие, степень и обратимость бронхиальной обструкции, нарушения легочной вентиляции, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики исследуются общие анализы крови и мочи, биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансферазы, глюкоза, креатинин и др.). В иммунологических пробах определяется субпопуляционная функциональная способность Т-лимфоцитов, иммуноглобулины, ЦИК. Определение КОС и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводится микроскопическое и бактериологическое исследование мокроты и лаважной жидкости, а с целью исключения туберкулеза легких – анализ мокроты методом ПЦР и на КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктатической болезни, бронхиальной астмы, пневмонии, туберкулеза и рака легких, ТЭЛА.
Лечение обструктивного бронхита
При остром обструктивном бронхите назначается покой, обильное питье, увлажнение воздуха, щелочные и лекарственные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др.). При выраженной бронхообструкции применяются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол) средства, бронхолитические ингаляторы (сальбутамол, орципреналин, фенотерола гидробромид). Для облегчения отхождения мокроты проводится перкуторный массаж грудной клетки, вибрационный массаж, массаж мышц спины, дыхательная гимнастика. Антибактериальная терапия назначается только при присоединении вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита служит замедление прогрессирования заболевания, уменьшение частоты и длительности обострений, улучшение качества жизни. Основу фармакотерапии хронического обструктивного бронхита составляет базисная и симптоматическая терапия. Обязательным требованием является прекращение курения.
Базисная терапия включает применение бронхорасширяющих препаратов: холинолитиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Для улучшения бронхиальной проходимости применяются муколитические препараты (амброксол, ацетилцистеин, бромгексин). Препараты могут вводиться внутрь, в виде аэрозольных ингаляций, небулайзерной терапии или парентерально.
При наслоении бактериального компонента в периоды обострения хронического обструктивного бронхита назначаются макролиды, фторхинолоны, тетрациклины, b-лактамы, цефалоспорины курсом 7-14 дней. При гиперкапнии и гипоксемии обязательным компонентом лечения обструктивного бронхита является кислородотерапия.
Прогноз и профилактика обструктивного бронхита
Острый обструктивный бронхит хорошо поддаются лечению. У детей с аллергической предрасположенностью обструктивный бронхит может рецидивировать, приводя к развитию астматического бронхита или бронхиальной астмы. Переход обструктивного бронхита в хроническую форму прогностически менее благоприятен.
Адекватная терапия помогает задержать прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, отягощающими прогноз, служат пожилой возраст больных, сопутствующая патология, частые обострения, продолжение курения, плохой ответ на терапию, формирование легочного сердца.
Меры первичной профилактики обструктивного бронхита заключаются в ведении здорового образа жизни, повышении общей сопротивляемости к инфекциям, улучшении условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают предотвращение и адекватное лечение обострений, позволяющее замедлить прогрессирование заболевания.
Источник
Когда ставят диагноз обструктивный бронхит, лечение болезни у взрослых может иметь несколько направлений. Важно понять из-за чего возникла болезнь, что стало ее причиной. В противном случае подобрать необходимые медикаменты и облегчить жизнь пациенту удастся вряд ли. Так чем лечат бронхит этой формы течения и как распознать заболевание на начальном этапе развития?
Что такое обструктивный бронхит
Это форма течения воспалительного процесса в бронхах. То есть заболевание, характеризующееся сужением протоков бронхов и увеличением количества отделяемой слизи.
Секрет купирует проток, жидкость застаивается в органах дыхания, результатам чего становится воспалительный процесс в тканях.
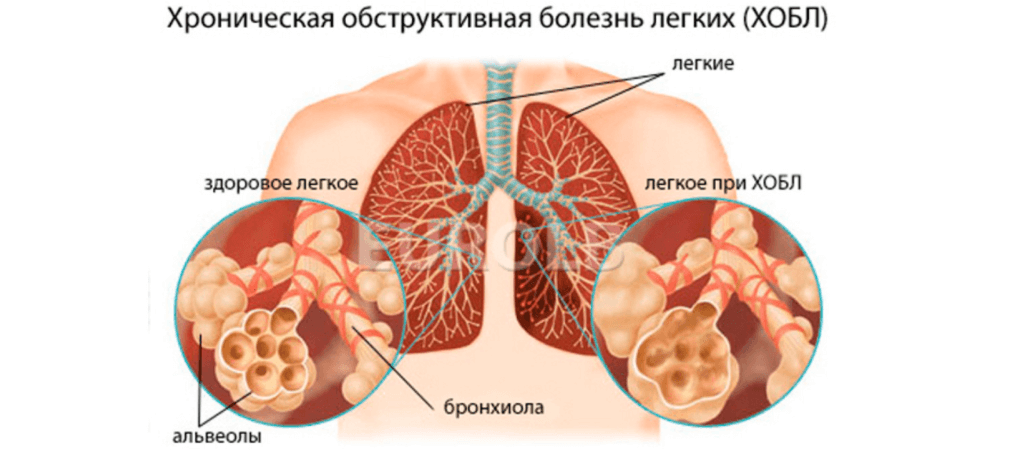
По сути, это разновидность бронхита, которая тяжело подается лечению и протекает при переходе болезни в хроническую форму. Если острый бронхит характеризует себя ярким течением, с повышением температуры тела, сильным кашлем, нарушением функции дыхания. То обструктивный, имеет скрытую симптоматику, зачастую больного ничего не беспокоит, кроме периодических приступов кашля.
Латентное течение и есть основная опасность бронхита, протекающего в обструктивной форме.
Болезнь сложно купировать, но лишь потому, что пациенты на протяжении долгих лет не обращаются к врачам за помощью, не связывая приступообразный кашель с воспалительным процессом в бронхах.
От обструктивного бронхита чаще страдают дети, у пациентов старше 18 лет этот диагноз считается редким.
Как распознать начало заболевания
Воспалительный процесс в бронхах может иметь несколько форм течения, рассмотрим основные проявления болезни и ее специфику:
Острая: | Хроническая: |
Симптоматика выражена ярко, поднимается высокая температура тела, наблюдается сильный кашель, нередко с нарушением или ухудшением дыхательной функции. Повышается потоотделение, беспокоит интоксикация организма. Значительно снижается работоспособность, наблюдается апатия, слабость. Может сопровождаться ринитом, слезоотделением, другими признаками ОРВИ. | Признаки болезни выражены слабо или отсутствуют полностью. Возникает кашель, с отхождением мокроты, но количество секрета незначительно. Нет примесей крови или гноя. Часто больные предъявляют жалобы на тяжесть в груди, резь, боль. Температура держится нормальная или показатели превышены незначительно. С течением времени признаки усугубляются, болезнь обостряется, а иммунитет человека слабеет. |
Возможные причины возникновения бронхита обструктивной формы:
- Острая респираторная вирусная инфекция, ГРИПП, простуда.
- Длительное течение бронхита, в качестве осложнения.
- Аллергическая реакция на контакт с определенными веществами.
- Как осложнение бронхиальной или аллергической астмы.
- Попадание инородного тела в дыхательные пути.
- Паразитарные инфекции с поражением бронхов.
- Врожденные аномалии развития органов дыхательной системы.
- Бактериальная инфекция, с поражением бронхов и увеличением количества отделяемого секрета.
Если на фоне вирусной или бактериальной инфекции возникают признаки бронхита и это явление носит хронический характер. То стоит предположить чувствительность дыхательных путей, а точнее склонность органов дыхательной системы к развитию астмы.
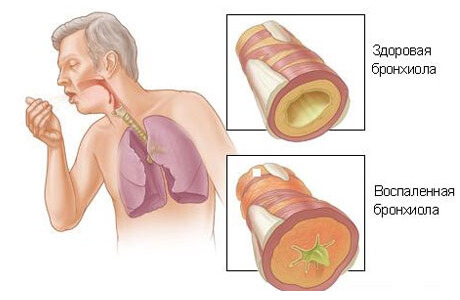
На начальном этапе симптомы ОРВИ могут вводить в заблуждение, но при проведении диагностических процедур, удастся выявить первые признаки бронхита.
Воспалительный процесс в бронхах описание начальных симптомов:
- боль в груди, возникающая при глубоком вдохе;
- отдышка, беспокоит при занятиях спортом или возникает без причины;
- кашель, носит приступообразный характер, проходит с отделением мокроты;
- общая слабость, снижение работоспособности, апатия, отсутствии аппетита.
В случае если у человека наблюдаются все вышеописанные признаки стоит обратиться к доктору за помощью.
Зачастую обструктивный бронхит у взрослых диагностируется после перенесенной вирусной или бактериальной инфекции и выступает в качестве осложнения. Если болезнь не лечить, то она перейдет в хроническую форму течения, будет периодически беспокоить приступами тяжелого кашля.
Рекомендуем видео:
Медикаментозное лечение обструктивного бронхита
Чтобы купировать воспалительный процесс в тканях дыхательных путей проводится терапия, она подразумевает прием различных препаратов. Но многое зависит от причины возникновения болезни. Назначить могут противовирусные средства, антибиотики или муколитические препараты.
Схема лечения обструктивного бронхита у взрослых разрабатывается в индивидуальном порядке, препараты подбираются в зависимости от состояния пациента и причины возникновения болезни.
Бронхорасширяющие средства
Используют подобные препараты с целью выведения из легких скопившейся мокроты. Лекарства воздействуют на рецепторы, раздражающие нервные окончания или расширяют ткани бронхов, за счет достигается необходимый эффект.

Перечень медикаментов, которые могут назначить при бронхите:
Беродуал | Медикамент считается комбинированным, поскольку содержит два компонента. Аэрозоль значительно улучшает функцию органов дыхания, причем положительный результат наблюдается у 40% пациентов. |
Доктор Мом | Растительный препарат с отхаркивающим действием. Применяется исключительно в составе комплексной терапии, в сочетании с антибиотиками, а также в связки с Амброксолом. |
Мукалтин | Известен давно, состоит их полисахаридов алтея лекарственного, препарат стимулирует отделение мокроты, с повышенной вязкостью. Рекомендуется рассасывать таблетки или растворять их в теплой воде и пить раствор. |
Холиноблокаторы
Препараты этой группы назначают только в том случае, если бронхит носит хроническую форму течения или речь идет о развитии ХОБЛ. Холиноблокаторы помогают купировать приступы ночного кашля, позволяют больному выспаться.
Яркие представители группы и их характеристика:
Атровент: | Тровентол: |
Средство можно использовать для проведения ингаляций, оно назначается врачом, доза определяется в индивидуальном порядке. Не назначают лекарство в случае наличия у больного остроугольной глаукомы, беременности, индивидуальной непереносимости к компонентам. На фоне длительного или некорректного применения Атровент может стать причиной повышения вязкости мокроты, вызвать сухость во рту. | В качестве показаний к назначению выступают различные заболевания органов дыхательной системы, в том числе хроническая пневмония, обструктивный бронхит, бронхиальная обструкция. Препарат применяют для проведения ингаляций в дозе от 40 до 80 мг. |
Бета-адреномиметики
Имеют широкое применение в медицине, назначаются и при сердечной недостаточности, инфарктах, приступах удушья. Выпускаются преимущественно в виде аэрозолей.
Что выписывают пациентам:
Фенотерол | Вещество содержится в 10 препаратах (Дитек, Беротек-100, Фтагирол и другие). Используют для лечения дыхательной недостаточности, возможно применение в рамках профилактики ее развития, с целью купирования приступа удушья. |
Сальбутамол | Считается активным компонентом примерно 30 аптечных препаратов (Биастен, Бронховалеас, Вентокол и другие) производятся в виде таблеток, сиропов, а также растворов для ингаляций и внутривенных инъекций. |

В качестве побочных эффектов группы препаратов, выделяют:
- Приступы тахикардии.
- Возбуждение нервной системы.
- Повышение уровня давления крови.
- Тремор конечностей.
Производные ксантина
В эту группу входят различные средства, ее представителем считается и кофеин, хорошо знакомый многим, стимулятор ЦНС.
Какие медикаменты группы используют для лечения болезней бронхов:
Диффумал 24: | Нео-Теофедрин: |
выпускается в виде капсул, таблеток, суппозиторий и классифицируется как бронхолитическое средство. | таблетки оказывают бронхорасширяющее и спазмолитическое действие. Классифицируется, как комбинированный медикамент. |
Препараты из этой группы не стоит использовать, если есть нарушения мозгового кровообращения, поскольку это может спровоцировать инсульт.
Отхаркивающие и муколитические средства
Подобного рода средства воздействуют на кашлевой центр, они стимулируют отделение секрета, что позволяет очистить легкие и бронхи от скопившейся слизи. Какие препараты используют:
Амброксол | Препарат уникален тем, что практически не имеет побочных эффектов. Амброксол разжижает мокроту, уменьшает ее вязкость, что способствует выведению секрета из дыхательных путей. |
Бромгексин | Не назначается в первом триместре беременности, при индивидуальной непереносимости. Медикамент оказывает явное отхаркивающее действие, за счет стимуляции выведения мокроты из бронхов. |
Амбробене | Активизирует процесс выхода секрета, разжижает мокроту, за счет находящихся в составе лекарственного средства ферментов. |
Трипсин | Оказывает не только муколитический и отхаркивающий эффект, но и снижает выраженность воспалительного процесса в тканях дыхательных путей. |
Антибиотики при обострении
Антибактериальные препараты не действуют на вирусы, зато они убивают патогенные микроорганизмы, которые способны стать возбудителями инфекции или спровоцировать обострение.
Какие антибиотики могут быть назначены пациенту:
Амоксиклав | Антибиотик нового поколения, успешно применяется при лечении бронхита. Препарат считается производным пенициллина. Классифицируется, как медикамент с широким спектром действия. |
Флемоклав | Применять стоит в случае чувствительности возбудителей инфекции к составляющим. Амоксициллин купирует процесс роста и размножения патогенной флоры, негативным образом влияя на синтез бактерий. Флемоклав действует бактерицидно и считается комбинированным средством. |
Азитромицин | Считается универсальным лекарственным препаратом. Назначается в совокупности с другими медикаментами антибактериального действия, при этом не снижает их эффективности. Антибиотик выписывают беременным женщинам, а также детям старше 12 -летнего возраста. |
Сумамед | Относится к классу макролидов, используется в педиатрии и для лечения пациентов взрослого возраста. Препарат применяют при терапии заболеваний верхних дыхательных путей воспалительного генеза. Медикамент имеет незначительное количество противопоказаний, не выписывается врачами в случае наличия у пациентов серьезных патологий в работе печени и почек. А также при индивидуальной непереносимости компонентов. |
Эффективные антигистаминные препараты
Препараты подобного спектра действия назначают в том случае, если причиной развития болезни стала аллергическая реакция. Купировать симптомы в таком случае помогут следующие лекарства:
Кларитин: | Супрастин: | Хлоропирамин: |
Назначается при заболеваниях ЛОР- органов, а также в случае развития аллергического кашля или бронхита. Считается противоаллергическим, антигистаминным средством. Применение препарата носит сезонный характер и направленно на купирование неприятной симптоматики. | Медикамент известен давно, имеет неплохие рекомендации, приступы кашля купирует быстро. Но в процессе его применения могут возникнуть проблемы, в виде побочных эффектов. Часто беспокоит сонливость. | Продается в ампулах, используется для купирования признаков аллергической реакции организма. Значительно снижает отечность тканей, не назначается в случае развития у пациента дыхательной недостаточности. |
Гормональные препараты
Выписывают, если лечение антибиотиками не приносит желаемого результата. Препараты отличаются длинным списком противопоказаний и побочных эффектов, по этой причине их назначают редко.
Какие лекарственные средства используют:
Беклометазон: | Применяется при комплексном лечении хронических заболеваний органов дыхательной системы. В качестве противопоказания значится индивидуальная непереносимость. Препарат эффективен при бронхиальной астме, а также назначается при ХОБЛ. |
Буденит: | Используют для проведения ингаляций, он оказывает комплексное влияние: противовирусное и противоаллергическое. В рамках комплексной терапии назначается для лечения болезней органов дыхательной системы. |
Методы нетрадиционной медицины
Подобные способы не отличаются высокой эффективностью и хороши лишь в рамках проведения комплексной терапии или с целью купировать очередной приступ, продлить ремиссию.
Лечение гомеопатией
Подобная терапия практикуется в период ремиссии, она позволяет снизить риск развития осложнений, исключить обструкцию. Процедуры подбираются в индивидуальном порядке.
К гомеопатии прибегают также в том случае, если состояние больного оценивается, как тяжелое. Используют: Металликум, Арсеникум альбум.
Лечение гимнастикой, массажем и ингаляциями
Что касается ингаляций, то даже простые процедуры с участием морской воды и хвойного отвара могут принести пользу, в случае их регулярного проведения.

Часто больным прописывают посещение соляной пещеры, что дает неплохие результаты.
Чем поможет лечебная физкультура в комплексе с массажными процедурами:
- Значительно ускорит выздоровление.
- Улучшит дренажную функцию бронхов.
- Продлит период ремиссии, в случае хронического течения.
- Поможет в тренировке дыхательных мышц.
- Минимизирует риск развития инфекций, повышает иммунитет.
Комплексный подход хорош как в рамках лечения болезни, так и для профилактики, поскольку позволяет избежать серьёзных последствий.
Питание и диета при обструктивном бронхите
Питание играет немаловажную роль. В случае обострения заболевания и появления его первых признаков. Диета поможет организму легче перенести болезнь, она подразумевает:
- отказ от тяжелой, жирной и жареной пищи – поскольку она нагружает жизненно важные органы;
- еда должна быть легкой, но питательной, ее переваривание – не отнимать лишних сил;
- обязательно в рационе присутствуют супы и горячие напитки, поскольку они стимулируют отделение секрета;
- не лишними будут натуральные морсы и соки, салаты из свежих овощей, поскольку они помогут погасить дефицит полезных веществ и витаминов в организме;
- в рацион стоит включить кисломолочные продукты, они помогут восстановить микрофлору органов системы пищеварения.
Лечить обструктивный бронхит у взрослых тяжело, но еще сложнее бороться с его последствиями. Поэтому до перехода патологического процесса в хроническую форму, примите все необходимые меры, направленные на лечение. Это позволит сохранить здоровье и избежать рецидива болезни.
Рекомендуем видео:
Источник


