Как можно вылечить вагиноз

Содержание статьи:
Под диагнозом «бактериальный вагиноз» подразумевается изменение нормальной флоры влагалища. Медики еще именуют данное заболевание дисбактериозом влагалища.
Что такое бактериальный вагиноз
При нормальных условиях в женском органе множество кисломолочных бактерий (Lactobacillus acidophilus, или палочки и лактобактерии Додерляйна). Благодаря таким микроорганизмам и образуется кислая среда. Как правило, во время полового заболевания число молочно-кислых микроорганизмов снижается, а далее их заменяют болезнетворные, а точнее условно-патогенные бактерии. Такие микроорганизмы провоцируют развитие заболевания при ослабленной иммунной системе. Такое явление является причиной падения уровня кислотности во влагалище. Раньше полагали, что бактериальный вагиноз возникает из-за проникновения какого-либо одного вида микроорганизмов. Следовательно, возникло и второе название бактериального вагиноза – гарднереллезный или гемофильный вагинит. На сегодня определено, что бактериальный вагиноз возникает не из-за одного микроба, а по причине нарушения баланса разных видов бактерий. Вследствие этого бактериальный вагиноз не относится к инфекционным заболеваниям и не передается половым путем. В отличие от вагинитов бактериальный вагиноз не провоцирует воспалительные процессы во влагалище.
Можно ли заразиться бактериальным вагинозом половым путем?
Сразу стоит отметить, что данное половое заболевание не относится к венерическим болезням. Провокаторы бактериального вагиноза (прежде всего гарднерелла) могут передаваться при половых контактах. Тем не менее, их передача от одного носителя к другому еще не служит причиной недуга, так как данные микроорганизмы в малом количестве присутствуют в нормальной флоре влагалища у многих женщин.
Тем не менее, половые контакты, проходящие без применения контрацептивов, сказываются на появлении бактериального вагиноза. Это касается не самого заражения, а того, что при смене партнера меняется флора влагалища.
Факторы риска развития бактериального вагиноза
Допустить то, что присутствует бактериальный вагиноз, можно в следующем случае:
– В недавнем времени менялся половой партнер;
– Не так давно принимались антибиотики;
– В течение нескольких недель происходила частая смена половых партнеров;
– Присутствует внутриматочная спираль;
– Использовались контрацептивные кремы и свечи, в чьем составе есть 9-ноноксинол (например, Ноноксинол, Патентекс Овал);
– Недавно осуществлялось спринцевание;
– Несоблюдение личной гигиены.
Вышеупомянутые факторы не являются основной первопричиной патологического процесса, однако они негативно отражаются на среде влагалища и провоцируют появления бактериального вагиноза.

Симптомы бактериального вагиноза
Основной симптом при бактериальном вагинозе – это обильные сероватые выделения из влагалища. В сутки их может быть до 30 мл. Выделения имеют достаточно жидкую консистенцию, имеют характерный запах рыбы, который становится интенсивнее после полового акта без контрацептива, потому что щелочная рН спермы повышает продуцирование летучих аминов. Иногда в процессе полового акта можно заметить жжение или дискомфорт, а также раздражение вульвы. В некоторых случаях бактериальный вагиноз протекает без дискомфорта.
Бактериальный вагиноз: фото
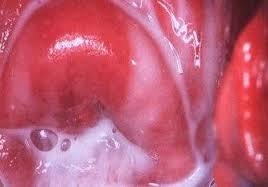
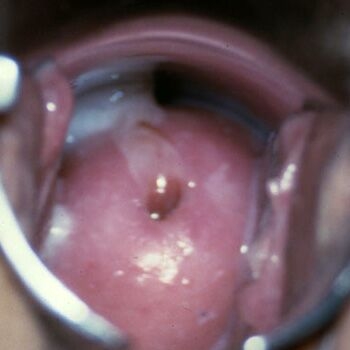
Диагностика бактериального вагиноза
С целью выявления заболевания проводятся такие методы диагностики:
– Анализ мазка под микроскопом;
– Посев на микрофлору влагалища, количественное и качественное исследование с определением степени дисбактериоза;
– Определение вида всех возбудителей заболевания, включая гарднереллы, при помощи современных API-систем;
– Установление чувствительности выделенных возбудителей к антибиотикам и бактерофагам, что дает возможность выбрать медикаменты для лечения;
– Определение генетического материала гарднерелл в цепной полимеразной реакции, наиболее чувствительный тест, но не специфичный для гарднерелл.
Для постановки точного диагноза следует исключить такие заболевания как: уреаплазмоз у женщин, вагинальный кандидоз, трихомониаз у женщин и другие венерические заболевания.
Когда мазок свидетельствует о бактериальном вагинозе
Диагностику бактериального вагиноза проводят обуславливаясь характерными выделениями из влагалища, изменениями во влагалищном мазке, снижением кислотности. Многие пациентки узнают о диагнозе по результату мазка на среду. Если у пациентки присутствует бактериальный вагиноз, то в мазке присутствуют такие изменения:
– Множество ключевых клеток (клетки влагалищного эпителия, которые покрывает большое количество коккобацил);
– Большое количество кокко-бациллярных форм (бактерий в виде кокков и палочек);
– Молочнокислые бактерии практически отсутствуют;
– Лейкоциты находятся на нормальном уровне либо несколько повышены;
– Присутствие мобилункуса (Mobiluncus);
– Уровень рН выделений превышает 4,5.
Дифференциальная диагностика бактериального вагиноза влагалища с трихомониазом, кандидозом и уреаплазмозом
| Признаки | Влагалищный кандидоз или молочница | Трихомониаз | Бактериальный вагиноз | Уреаплазмоз |
| Запах выделений | Кисловато-сладковатый запах | Сильный зловонный запах рыбы | Неприятный рыбий запах | Может быть естественный или аммиачный запах |
| Характер выделений | Обильные, густые, гомогенные, молочного цвета, творожистой консистенции | Обильные, пенистые, гнойные, желто-зелёного цвета | Обильные, жидкие, серо-белого цвета, могут быть пенистые | Обильные, мутные, иногда беловатого цвета, между циклом могут быть коричневые мажущие |
| Ощущения | Жжение и зуд во влагалище, дискомфорт и боль во время мочеиспускания и при половом акте, жжение усиливается, когда женщина сидит нога на ногу | Сильный наружный и внутренний зуд во влагалище и наружных половых органах, гиперемия слизистой влагалища, нарушения процесса мочеиспускания | Вагинальный зуд, дискомфорт во время полового акта | Боль внизу живота, дискомфорт во время полового акта, зуда и жжение в области половых органов |
Лечение бактериального вагиноза
Первая причина, по которой стоит приступать к лечению – это регулярные выделения из влагалища. Помимо того, данное явление через некоторое время перерастает в воспалительно-инфекционный процесс. В ходе лечения нужно, прежде всего, восстановить правильный баланс микроорганизмов влагалища, а не только устранить патогенных микробов.
Длительно протекающий дисбактериоз, который присутствует при бактериальном вагинозе, может плохо отразиться на иммунной системе, дав ей ослабнуть, что в свою очередь может привести к другим заболеваниям или вызвать обострение хронических.
Давайте рассмотрим, как лечат бактериальный вагиноз, если он появился впервые, учтите, если заболевание рецидивирует, то лечение увеличивают или переходят на другие препараты.
Обратите внимание на следующее: нижеуказанные препараты подбираются индивидуально и только врачом. Прежде чем приступить к лечению, важно посетить и проконсультироваться с вашим лечащим гинекологом, а также следует обязательно сдать анализы.
Специфическое лечение бактериального вагиноза
Специфическое лечение направленно на уничтожение микроорганизмов, вызвавших заболевание.
Схема лечения бактериального вагиноза
Перорально
■ Метронидазол (Трихопол) 2 гр. внутрь однократно.
■ Метронидазол (Трихопол) по 250 мг принимать по одной таблетке дважды в сутки (утром и вечером) во время или после еды. Курс составляет 10 дней.
При приеме Метронидазола может наблюдаться окрашивание мочи в красно-коричневый цвет из-за присутствия водорастворимого пигмента, образующегося в результате метаболизма метронидазола.
■ Тинидазол 2 г в сутки, это 4 таблетки по 500 мг (терапия длится 2 дня) или 1 г в сутки – 2 таблетки (лечение длится 5 дней).
■ Клиндамицин 150 мг. Принимать необходимо по 1 таблетке 4 раза в сутки. Длительность лечения – 7-10 дней.
■ Орнидазол (Тиберал) 500 мг. по 1 таблетке или капсуле 2 раза в день. Курс лечения, как правило, составляет 5 дней.
Вагинально
■ Клиндамицин (Далацин)2% 100 мг (вагинальный крем). На ночь следует вводить по одному аппликатору (5 г крема). Длительность лечения – 1 неделя.
■ Метронидазол (Флагил, Метрогил) 500 мг (вагинальные суппозитории). На ночь нужно вводить по одной свечке. Курс лечения – 10 дней.
■ Нео-пенотран форте комбинированный препарат, который состоит из метронидазола и
миконазола. Оказывает противомикробное и противогрибковое действие. 1 суппозиторию вводят глубоко во влагалище на ночь в течение 7-14 дней.
■ Флуомизин по одной вагинальной свечке перед сном в течение 6 дней.
■ Бетадин (повидон-йод) 200 мг. по одной свечке в течение недели.
■ Хлоргекседина биглюканат (Гексикон) по 1 свечке 2 раза в сутки в течение 1 недели.
Иммуно-корригирующая терапия при при бактериальном вагинозе
Виферон по 1 ректальной суппозитории 2 раза в сутки через 12 ч ежедневно в течение 5-10 дней.
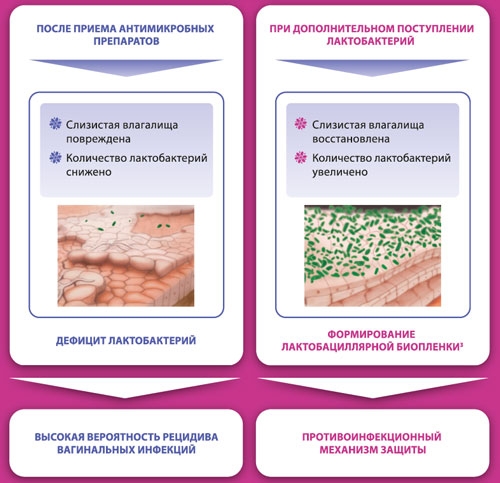
Ацидофильные лактобактерии при бактериальном вагинозе
Ацилакт вставляют по 1 суппозитории 2 раза в сутки в течение 5-10 дней. Ацилакт в свечах противопоказан при кандидозе, так как быстрое смещение pH в кислую сторону способствует росту грибков.
Восстановление микрофлоры кишечника
При приеме антибиотиков совместно назначают препараты: линекс или бифиформ.
Нормализация уровня рH
Биофам —средство для восстановления собственной микрофлоры интимной зоны путем создания наиболее благоприятных условий за счет содержания молочной кислоты, которая поддерживает рН 3,8-4,5. Вагинальные средства, которые содержат в своем составе штаммы лактобактерий, призваны заменить погибшую собственную микрофлору, однако спрогнозировать приживаемость чужеродной микрофлоры трудно. Биофам не только создает благоприятную среду для роста и размножения собственной микрофлоры, но и за счет гликогена – питательного субстрата – поддерживает их жизнедеятельность, а тимьяновое масло снижает вероятность увеличения патогенных штаммов и рецидива.

Пробиотики при бактериальном вагинозе
Пробиотики являются препаратами, включающими в свой состав полезные микроорганизмы, которые важны для микрофлоры влагалища и которые содействуют защите его от инфекций. К ним относятся:
■ Вагилак (таблетки для внутреннего приема).
■ Гинофлор (вагинальные таблетки).
Схема приема пробиотиков такая:
– Неделя приема без перерывов.
– Неделя отдыха.
– Неделя вторичного приема.
Данная схема препаратов дает возможность избежать повторного инфицирования через некоторый промежуток времени по окончанию антибактериальной терапии. Прием пробиотиков не разрешается во время беременности и лактации.
Лечение бактериального вагиноза при беременности
Случается, что бактериальный вагиноз становится причиной ранних родов, потому лечить заболевания важно сразу же. Медикаменты, которые прописываются беременным пациенткам, необходимо принимать с наступлением 2-го триместра беременности, то есть не ранее 13 недели. При беременности разрешен орнидазол по 1 таблетке 2 раза в день в течение 5 дней или метронидазол 250 мг, который следует принимать по 1 таблетка 2 раза в сутки. Длительность лечения – 10 дней. Клиндамицин при беременности противопоказан. Также может быть назначено местное лечение метронидазолом или Нео-Пенотраном форте. Использование только вагинального крема или мази не исключает риск осложнений бактериального вагиноза при беременности. Ацилакт в свечах можно применять на любом семестре беременности (1, 2 и 3), при отсутствии молочницы.
Таблица лечения бактериального вагиноза

Нужно ли лечиться моему мужу (половому партнеру)?
Как утверждает статистика, у большей части мужского населения, чьи половые партнерши подверглись заболеванию, в мочеиспускательном канале были найдены главные провокаторы бактериального вагиноза (гарднерелла и прочие палочки). Это может говорить о том, что бактерия при незащищенном сексе способна перемещаться из влагалища в уретру мужчины.
Однако мужчины могут не лечиться. Многие исследования продемонстрировали, что терапия у половых партнеров не сказывается на улучшении состояния женщины и вероятность вторичного заболевания не снижается.
Лечение мужчине может понадобиться тогда, когда бактериальный вагиноз у женщины развивается не впервые, или когда были диагностированы венерические заболевания, передающиеся при половом контакте.
Чем опасен бактериальный вагиноз
Бактерии, провоцирующие патологический процесс при бактериальном вагинозе, очень восприимчивы к простому лечению медикаментами, и недуг можно вылечить легко. Тем не менее, при игнорировании заболевания могут развиться такие осложнения:
– Воспаление придатков матки, яичников и маточных труб (аднексит);
– Воспаление матки (хронический эндометрит);
– Воспаление маточных труб (сальпингит);
– Бесплодие;
– Преждевременные роды (при беременности);
– Внематочная беременность.
Дата публикации
25.01.2016
Источник
Вагиноз – это состояние, при котором происходит нарушение микрофлоры влагалища. Средний возраст пациенток с вагинозом – 20-45 лет. Встречаемость заболевания в этой группе составляет 80%. Исходя из этих данных, можно сделать вывод, что вагинозом хотя бы раз в жизни страдает восемь женщин из десяти.
Болезнь не представляет опасности для жизни женщины, но может негативным образом отразиться на ее детородной функции. Часто даже после наступления беременности у пациенток с вагинозом случаются выкидыши. Если она донашивает ребенка, то заболевание грозит внутриутробным инфицированием плода, осложнениями после родоразрешения. Поэтому нужно знать основные причины и симптомы болезни, а также уметь с ней справляться.
Содержание:
- Механизм развития вагиноза
- Причины вагиноза
- Симптомы вагиноза
- Диагностика вагиноза
- Влияние вагиноза на процесс зачатия и на беременность
- Профилактика вагиноза
Механизм развития вагиноза
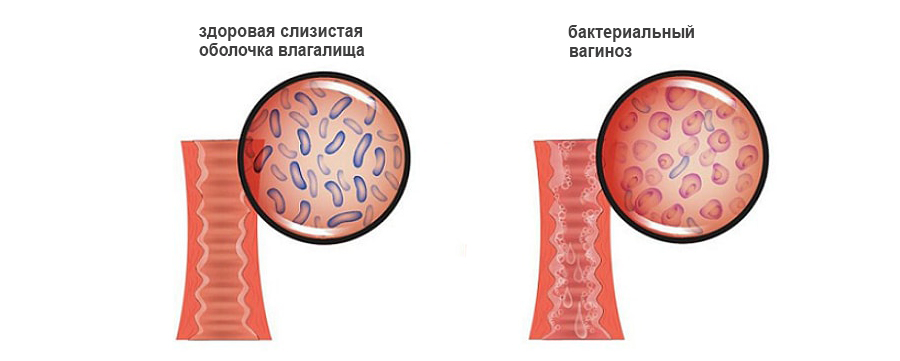
Человек и микробная флора существуют в неделимом тандеме. Есть микробы, которые в процессе эволюции приспособились жить в организме человека и даже приносить ему пользу. Этот процесс носит название биоценоза. Такая флора представлена стабильным бактериальным составом. Некоторые бактерии заселяют исключительно дерму, другие проживают во рту, третьи – в желудочно-кишечном тракте. Такие бактерии приносят организму человека пользу, уничтожая вредоносную флору, вырабатывая витамины и стимулируя работу его иммунитета.
Во влагалище проживают лактобактерии. Они имеют вид небольших толстых палочек. Бактерии расщепляют гликоген, который находится в эпителии, выстилающем влагалище. В ходе этого процесса выделяется молочная кислота. За счет чего во влагалище поддерживается кислая среда. В ней гибнут патогенные микроорганизмы, что является нормой. В биоценозе влагалища на долю лактобактерий приходится 95-98% всей полезной микрофлоры.
Иногда случается так, что лактобактерии оказываются уничтожены. Тогда на их место приходят другие микробы. Кислая среда влагалища изменяется, что создает благоприятные условия для попадания в него патогенных микроорганизмов. Они могут передаваться половым путем, а могут размножаться сами по себе. В последнем случае говорят о неспецифическом вагинозе. На смену лактобактериям приходит флора, которая заселяет промежность, мочеиспускательный канал, перианальные складки. Микробы начинают быстро размножаться, но выполнять функции лактобактерий такая флора не в состоянии.
Если не произвести быстрое восстановление лактофлоры, возможна активация условно патогенной микрофлоры, которая приведет к обострению молочницы или бактериальных инфекций. По той же причине может быть недостаточно эффективной и противогрибковая терапия вагинального кандидоза.
Поэтому важно после первого этапа лечения, направленного на уничтожение инфекции, провести второй этап — восстановить баланс полезной микрофлоры при помощи капсул Лактожиналь. Это единственный зарегистрированный на территории Российской федерации препарат-трибиотик. Лактожиналь быстро восстанавливает рH, микрофлору влагалища и надолго защищает от повторного обострения бактериального вагиноза и молочницы. Двухступенчатая терапия в последнее время стала золотым стандартом лечения состояний, сопровождающихся патологическими выделениями. Многие специалисты уверены, что только такой метод позволяет обеспечить выраженный и долговременный лечебный эффект, укрепить местный иммунитет что служит профилактикой последующих обострений.
Изменение биоценоза влагалища приводит к тому, что в нем происходит сбой не только метаболических, но и иммунных процессов. Уменьшается продукция иммуноглобулина А. Именно это вещество не дает патогенам крепиться и проникать вглубь эпителиальной стенки органа. Сам эпителий пытается справиться с бактериями, что приводит к избыточному слущиванию его частиц. Этим объясняется увеличение объема выделений из влагалища при вагинозе. На место лактобактерий приходят анаэробные бактерии. Так называются микроорганизмы, которые способны поддерживать свою жизнедеятельность в бескислородной среде. Некоторые из них продуцируют аминокислоты и летучие жирные кислоты. Они расщепляются во влагалище до летучих аминов. Эти амины имеют неприятный запах, который напоминает запах рыбы.
Влагалищная среда из кислой становится щелочной. Нарушается обмен жиров, белков, минералов и углеводов, эпителий вырабатывает большее количество слизи. Это является первым признаком развивающего вагиноза. При этом сами стенки влагалища не воспалены. Все изменения имеют исключительно физиологический характер.
Причины вагиноза
Бактериальный вагиноз нельзя назвать половой инфекцией, так как во влагалище нет инфекционных представителей флоры. Такое заболевание называют неспецифическим вагинозом. Основная причина его развития – это изменение влагалищной среды, которое в дальнейшем приводит к дисбалансу микрофлоры.
Заместить лактобактерии способны самые разнообразные микробы.
В мазке могут быть обнаружены такие микроорганизмы, как:
Пептококки.
Бактероиды.
Мегасферы.
Пептострептококки.
Аптопобиум.
Лептотрихи.
Микоплазмы.
Гарднереллы.
Бактерии при нарушенном микробиоценозе влагалища начинают быстро размножаться, в 1 мл секрета их количество может достигать 1010. При этом для развития бактериального вагиноза должны иметься соответствующие условия. Поэтому выделяют 2 группы причин, которые могут стать толчком для развития заболевания. Они делятся на внутренние и внешние.
К внутренним факторам относят:
Гормональный дисбаланс в организме женщины с избыточной выработкой прогестерона.
Атрофия слизистой оболочки влагалища.
Дисбактериоз кишечника.
Ухудшение иммунитета.
Внешние факторы, которые сказываются на развитии заболевания:
Длительный прием антибиотиков.
Лечение препаратами, которые отрицательным образом сказываются на иммунитете. В первую очередь это касается цитостатиков и иммуносупрессоров.
Прохождение лучевой терапии при раковых заболеваниях.
Наличие постороннего предмета во влагалище, например, тампона, пессария, диафрагмы для предотвращения нежелательной беременности.
Применение средств со спермицидами.
Спринцевание, которое проводится слишком часто.
Погрешности в интимной гигиене.
Любая из перечисленных причин приводит к тому, что микробиоценоз влагалища нарушается. В дальнейшем это может спровоцировать вагиноз.
Во время беременности вагиноз развивается преимущественно из-за гормонального дисбаланса. Чтобы женщина имела возможность выносить ребенка, в ее организме повышается уровень прогестерона. Этот гормон способствует снижению уровня гликогена в клетках эпителия. Лактобактериям будет нечем питаться, они начинают погибать, что провоцирует изменение кислой среды влагалища на щелочную. Еще один эффект прогестерона – это снижение иммунитета, что создает благоприятную среду для размножения патогенной микрофлоры.
Симптомы вагиноза

Вагиноз не является половой инфекцией, но его симптомы часто напоминают именно ЗППП. Кроме того, вагиноз нередко возникает после смены полового партнера. Примерно через день после интимной близости у женщины появляются первые признаки дискомфорта. Случается это при условии, что интимная близость происходила без использования презерватива.
Когда причиной вагиноза становится прием антибактериальных препаратов, климакс или другой фактор, то половая жизнь не оказывает на его развитие какого-либо влияния.
Симптомы острого вагиноза можно выделить следующие:
Увеличение объема выделений из половых путей. Они становятся сероватого цвета, имеют однородную консистенцию. От них начинает исходить неприятный запах. Выделений становится больше после интимной близости, после менструации, после использования раздражающих средств для интимной гигиены.
Боль, которая возникает во время интимной близости.
Зуд и жжение в области наружных половых органов. Иногда этот симптом отсутствует вовсе.
Некоторые пациентки жалуются боль во время опорожнения мочевого пузыря.
Также боли могут возникать в области лобка.
Если вагиноз преследует женщин на протяжении 60 дней и более, а лечение не приносит желаемого облегчения, то говорят о хронической форме болезни. При этом у женщины чаще всего диагностируется гормональный дисбаланс. Осложнением вялотекущего вагиноза является атрофия слизистых оболочек влагалища.
Диагностика вагиноза
Чтобы подтвердить диагноз, нужно посетить гинеколога. Врач выполнит сбор анамнеза, выяснить основные жалобы женщины. Следующим этапом диагностики является осмотр на гинекологическом кресле. В ходе его проведения врач осуществляет забор слизи.
Факты, которые позволяют выставить предварительный диагноз «вагиноз»:
Возраст пациентки. Вагиноз чаще всего развивается у женщин 20-45 лет.
Недавняя смена полового партнера, либо перенесенная операция.
Недавний прием антибиотиков.
Наличие симптомов, характерных для вагиноза.
Во время гинекологического осмотра доктор оценивает наружные и внутренние половые органы. Если заболевание развивается из-за размножения условно-патогенной флоры, то цвет влагалища не изменяется, его стенки остаются однородного тона, признаки воспаления отсутствуют.
Выделения распределены по внутренней стенке влагалища неравномерно. Если заболевание находится в острой фазе, то цвет выделений сероватый, от них исходит неприятный запах.
Хронический вагиноз характеризуется выделениями желтого или зеленого цвета. Они густые, тягучие могут формироваться в творожные комки или сгустки. Иногда выделения пенятся.
В ходе осмотра доктор оценивает кислотность влагалища. Делает он это с помощью индикаторной полоски. Если у женщины вагиноз, то показатель превышает отметку 6.
Для подтверждения диагноза врач выполняет экспресс-тест. Мазок из влагалища наносят на стекло и смешивают с едким калием концентрацией 10%. При этом от забранной слизи начинает исходить резкий рыбный запах. В этом случае тест считается положительным.
Еще один мазок из влагалища отправляют в лабораторию. В нем будут обнаружены эпителиоциты. Это клетки слизистой оболочки влагалища, которые содержат грамвариабельные микробы. Сами клетки не имеют четких очертаний, становятся зернистыми. Уровень лактобактерий в мазке существенно снижен. При этом в нем будут обнаружены стрептококки, палочки и другая патогенная флора в значительных количествах.
Бактериальный посев мазка при подозрении на вагиноз выполняют редко, лишь тогда, когда необходимо точно выяснить, какие именно представители патогенной флоры заселяют влагалище.
Если есть подозрение на половые инфекции, выполняют исследование методом ПЦР.
Дифференциальную диагностику вагиноза проводят с такими заболеваниями, как: трихомонадный кольпит, неспецифический кольпит, кандидоз, гонорея.
Влияние вагиноза на процесс зачатия и на беременность

При бактериальном вагинозе женщина может забеременеть, так как заболевание не вызывает каких-либо патологических изменений в половых путях. Мужская сперма сама по себе имеет щелочную среду. Попав во влагалище с вагинозом, со сперматозоидами ничего не происходит.
После беременности условно-патогенная микрофлора может попасть в полость матки и привести к инфицированию плода. При этом ребенок будет отставать в развитии, не наберет нужную массу тела.
Иногда вагиноз становится причиной выкидыша, раннего излития околоплодных вод, появления на свет недоношенного малыша.
Также возрастают риски заражения крови во время родов. Особенно высока опасность для тех женщин, которые перенесли кесарево сечение.
Лечение вагиноза

Лечением вагиноза занимается гинеколог. Однако если у женщины имеются заболевания других систем органов, то ее могут направить на консультацию к эндокринологу или гастроэнтерологу. Лечение проводят на дому, в больницу пациентку не помещают.
Терапия направлена на уничтожение патогенной флоры во влагалище и на восстановление в нем нормальной микрофлоры, то есть лактобактерий. Важно не просто устранить симптомы вагинита, но и избавиться от причины, которая спровоцировала его развитие. Как показывает практика, прохождение одноэтапного лечения приводит к тому, что в 35-50% случаев заболевание рецидивирует. Чтобы этого не случилось, нужно строго придерживаться сроков терапии, которая должна быть поэтапной.
Сначала пациентке назначают антибиотики. Они позволяют уничтожить патогенную флору, которая заселила влагалище. С этой целью могут быть использованы такие препараты, как: Метронидазол, Клиндамицин, Тинидазол. Все эти средства проявляют губительную активность в отношении анаэробов.
Врачи указывают, что при неосложненном течении болезни лучше отдавать предпочтение местной антибактериальной терапии. Это позволит избежать множества побочных эффектов, которые такие препараты оказывают на организм в целом.

Местная терапия подразумевает использование препаратов в виде вагинальных таблеток или капсул, как например препарат Макмирор комплекс® (вагинальные капсулы/крем) предназначен для системного лечения вульвовагинитов. Входящее в его состав активное вещество нифурател обладает противомикробной, противогрибковой и противопротозойной активностью. В клинических исследованиях Макмирор® доказал свою высокую эффективность в отношении грибов, бактерий, трихомонад и их ассоциаций с другими патогенными возбудителями. Макмирор® создаёт благоприятные условия для сохранения здорового биоценоза влагалища.
Терапия подбирается доктором в индивидуальном порядке:
Метронидазол. Препарат используют в форме геля концентрацией 0,75%. Его вводят во влагалище один раз в 24 часа. Курс лечения должен продолжаться не более 5 дней.
Клиндамицин гель с концентрацией основного действующего вещества 2%. Препарат вводят во влагалище 1 раз в 24 часа. Курс терапии составляет неделю.
Таблетки Тинидазол 2 г. Их принимают 1 раз в 24 часа. Курс лечения составляет 3 дня.
Клиндамицин в свечах 100 мг. Их вводят во влагалище 1 раз в 24 часа. Курс лечения должен продолжаться 3 дня.
Таблетки Метронидазол 2 г. Препарат принимают внутрь однократно.
Если вагиноз развивается у беременной женщины, то антибиотики ей назначают не ранее 2 триместра. Их используют в таблетированной форме. Лечение должно длиться 7 дней, но не дольше.
Во время прохождения терапии важно исключить любые спиртные напитки. Это касается даже незначительных доз алкоголя. Препараты, которые используют для лечения вагиноза, вступают в реакцию с этиловым спиртом и вызывают тяжелую интоксикацию организма. Ее симптомы схожи с признаками похмелья. У женщины усиливается слабость, наблюдается тремор рук и ног, повышается кровяное давление, возникают интенсивные головные боли. Пациентку тошнит и рвет.
В составе препарата Клиндамицин содержится жир, который способен повредить целостность презерватива. Вводить любые средства во влагалище нужно перед тем, как лечь спать. Это позволит препарату долгое время оставаться внутри организма женщины и не вытекать наружу.
Если у женщины имеется индивидуальная непереносимость антибактериальных средств, то для первоэтапной терапии ей назначают антисептики.
Это могут быть такие средства, как:
Гексикон. Необходимо будет вводить по 1 свече через каждые 12 часов. Курс лечения составляет 10 дней.
Мирамистин. Этим раствором орошают влагалище 1 раз в день. Курс лечения длится неделю.
Второй этап лечения вагиноза сводится к использованию препаратов, содержащих лактобактерии. Они позволяют привести в норму микрофлору влагалища. Их начинают использовать через 2-3 дня после завершения терапии антибиотиками.
С этой целью могут быть применены такие препараты, как:
Свечи Ацилакт. Их вставляют во влагалище по 1 штуке 2 раза в день. Курс терапии длится 5-10 дней.
Препарат Бифилиз. Его принимают внутрь по 5 доз 2 раза в день. Курс лечения длится 5-10 дней.
Свечи, содержащие противогрибковый компонент, женщинам не назначают. Их могут применять только в том случае, когда заболевание сопровождается патогенным ростом грибков рода Кандида. В этом случае используют препарат Клотримазол. Его вставляют во влагалище 1 раз в 24 часа. Лечение должно будет продолжаться 6 дней.
Специалисты настоятельно не рекомендуют заниматься самолечением. Если подобрать дозу неправильно, это может привести к резистентности патогенной микрофлоры. Справиться с таким заболеванием будет сложнее, также как и с хронической формой болезни. Поэтому при первых симптомах вагиноза нужно отправляться на прием к гинекологу.
Видео: врач-гинеколог Балацкая Юлия Фахрадинова о бактериальном вагинозе:
Профилактика вагиноза
Заболевание не передается половым путем, тем не менее, смена полового партнера может приводить к развитию вагиноза. Это же касается незащищенной интимной близости. Поэтому чтобы не допустить развития болезни, нужно пользоваться презервативами.
Если случилась незащищенный половой акт, то необходимо промыть влагалище с применением Мирамистина.
Важно своевременно лечить хронические болезни. Если требуется использование антибиотиков, то их принимают по схеме, указанной врачом.
Любые гормональные сдвиги нужно исправлять под контролем специалиста.
Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Образование:
Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
Наши авторы
Источник
