Как вылечить абсцесс после уколов

Среди постинъекционных осложнений абсцесс – самое распространенное. Ограниченное гнойное воспаление на начальной стадии характеризуется только локальным покраснением и припухлостью, в острой – нарывом и общим ухудшением самочувствия. Без лечения капсула вскрывается, что может привести к попаданию бактерий в общий кровоток.
Причины развития постинъекционного абсцесса
Согласно статистике, гнойное воспаление после укола чаще наблюдается у лиц старше 50 лет, имеющих иммунодефицитные заболевания, сахарный диабет. При домашнем проведении инъекций риск возникновения абсцесса выше, чем в больнице, поскольку основной причиной считается несоблюдение санитарных норм: тот, кто ставит укол, плохо вымыл руки, использовал нестерильный инструмент, плохо обработал кожные покровы. К возможным причинам абсцесса после укола также относят:
- врачебные ошибки – раствор для внутримышечного укола был введен подкожно, врач взял иглу неправильной длины, лекарство попало в верхние слои вместо глубоких;
- частые уколы в один и тот же участок;
- повреждение сосуда при введении раствора, приводящее к внутритканевому кровоизлиянию;
- нарушение правил гигиены со стороны пациента (прикосновение к месту укола грязными руками и поверхностями, расчесывание при зуде);
- наличие дерматологических заболеваний в зоне проведения инъекции;
- большое количество жировой прослойки (требует очень длинной иглы, чтобы добраться до мышцы).
Механизм формирования гнойного очага
Абсцесс возникает на фоне активности патогенных микроорганизмов – стафилококков или стрептококков, что вызывает воспалительный процесс. Ткани начинают отмирать (некротизация), расплавляться – это приводит к образованию полости, где скапливаются лейкоциты. Формируется капсула, которая препятствует проникновению гноя в соседние ткани. Абсцесс может появиться спустя 48 часов после того, как был сделан укол, или позднее – сроки индивидуальны. Гнойный очаг в своем развитии проходит 2 стадии, требующие разной тактики лечения:
- Стадия инфильтрации (начальная): наблюдается уплотнение в зоне укола. После возникают покраснение, болезненность, отек, местное повышение температуры. Не исключены признаки общего недомогания: слабость, усталость, снижение аппетита. Чем глубже абсцесс, тем меньше выражены местные симптомы.
- Стадия нагноения (острая): появляется подвижная капсула с мягким центром, болезненность зоны укола сохраняется и усиливается. В клинической картине наблюдаются симптомы интоксикации: тошнота, повышение температуры тела, головные боли.
Способы лечения
Возможность проведения амбулаторной (домашней) терапии определяет хирург, которому показался больной.
При активном нагноении зачастую решается вопрос о помещении пациента в стационар для срочного вскрытия нарыва: если это не сделать своевременно, может произойти излияние гноя на соседние внутренние ткани.
Тактика лечения выбирается не только согласно стадии развития гнойного очага, но и по его локализации:
- ягодица – абсцесс глубокий, поэтому домашняя терапия может не дать желаемого результата, потребуется стационарное лечение;
- рука – абсцесс поверхностный, легко устраняется;
- бедро – гнойный очаг после укола очень болезненный, клиническая картина может иметь мышечные спазмы, судороги, зачастую необходимо стационарное лечение.
Самостоятельное лечение абсцесса в домашних условиях допускается при небольших размерах гнойного очага и на стадии инфильтрации. В остальных случаях может потребоваться лечь в стационар. Прогноз зависит от клинической картины, сопутствующих заболеваний и действий больного:
- при тяжелом сепсисе есть вероятность летального исхода;
- при спонтанном вскрытии нарыва происходит изъявление гноя, в редких случаях наблюдается формирование свища;
- при ранней терапии инфильтрата нагноение не происходит;
- при грамотном и своевременном лечении даже готового гнойного очага прогноз благоприятный.
На этапе образования инфильтрата
Отказ от дальнейших уколов в пораженный участок – первое, что требуется сделать при первых симптомах постинъекционного абсцесса. Схема лечения, используемая на стадии образования инфильтрата, составляется для предотвращения нагноения и предполагает:
- Пероральное применение антибиотиков (полный курс согласно инструкции, а не до устранения симптомов абсцесса), чтобы подавить активность патогенных микроорганизмов. Врачи назначают Тетрациклин, Амоксициллин.
- Симптоматическую терапию: прием жаропонижающих (Парацетамол, Нурофен), анальгетиков (Нимесил, Анальгин).
- Местное использование гомеопатических препаратов для аппликаций и пероральный прием для ускорения рассасывания инфильтрата и предотвращения нагноения.
- Проведение физиопроцедур – электрофорез с гамма-глобулином, протеолитическими ферментами, лечение динамическими токами, что уменьшает воспалительный процесс.
При остром течении
Скопление гноя в мягких тканях опасно тяжелыми осложнениями. По этой причине лечение острой стадии нацелено на вытягивание гноя, удаление некротических масс и очищение полости для предотвращения распространения патогенных бактерий.
Важно: самостоятельно выдавливать гнойник запрещено.
Основных терапевтических схем 2, выбор зависит от клинической картины:
- Нарыв вскрылся сам: врач может назначить компрессы с мазями – Гепариновой, Вишневского, которые вытянут гнойный экссудат и будут стимулировать заживление тканей. Дополнительно проводится местная обработка раны перекисью водорода.
- Нарыв требуется вскрыть: назначается хирургическое лечение. Операция проводится с местной анестезией и предполагает вскрытие абсцесса, дренирование участка поражения, удаление мертвых тканей и обработку антибактериальными составами. При глубоком абсцессе некрэктомия проводится под внутривенным наркозом в хирургическом стационаре с иссечением тканей. Пациент остается под наблюдением врачей для регулярных перевязок и смен марлевых турунд в ране. После операции могут назначаться антибиотики и противовоспалительные препараты.
Лечение постинъекционных осложнений
При активном прогрессировании воспалительного процесса после укола гной накапливается в большом количестве, что приводит к повреждению или разрыву защитной оболочки. Попадание экссудата в близлежащие ткани провоцирует:
- флегмону – неограниченный гнойный очаг, который устраняется хирургическим путем с последующей антибиотикотерапией и посещением физиопроцедур;
- свищевые ходы – осложнение флегмоны, канал, по которому гной выходит наружу или в соседнюю полость, требует местного антибактериального лечения, противовоспалительного и хирургического дренирования;
- сепсис – заражение крови, системное воспаление, при котором пациента зачастую госпитализируют для проведения комплексного лечения с операцией, иммунотерапией, антибиотикотерапией;
- остеомиелит – гнойно-некротические процессы в костной ткани, костном мозге, требующие хирургического вмешательства и внутрикостного введения антибиотиков.
Методы народной медицины
Традиционное медикаментозное лечение абсцесса в стадии инфильтрации, осуществляемое дома, можно дополнять средствами, приготовленными по рецептам народной медицины. При отсутствии положительной динамики или ухудшении состояния больного от них отказываются. Самые действенные варианты:
- Ватной палочкой, смоченной в растворе йода, рисовать вечером и утром сетку на зоне поражения, но не проводя по самой точке укола. Лечение проводят не дольше 3-х суток.
- Снять лист с кочана капусты, сделать несколько надрезов, помять руками, приложить к набухающей шишке. Через каждые 6 часов менять компресс.
- Смешать 1:2 спиртовую настойку прополиса и жидкий мед, приложить на куске марли к абсцессу после укола. Держать 5-6 часов, повторять процедуру утром и на ночь. Лечение проводить до рассасывания инфильтрата.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник
Постинъекционный абсцесс является одним из осложнений внутримышечной или внутривенной инъекции лекарственных средств. В классификации абсцессов он выделен в отдельную группу, имеет свои особенности течения и лечения.
Постинъекционный абсцесс характеризуется образованием воспалительного очага гнойного характера в месте проведенной инъекции с расплавлением тканей.
Причины постинъекционного абсцесса
Основной причиной абсцесса на месте укола является несоблюдение правил асептики и антисептики. Инфекционный агент может попасть в ткани человека тремя путями:
- через необработанные руки медицинского персонала;
- через расходные материалы (вата, шприц, лекарство);
- с кожи пациента, не обработанной в месте введения инъекции или после таковой
Нарушение правил безопасности на любом этапе инъекционного введения лекарства может привести к серьезным последствиям, из которых инфильтрат и абсцесс являются далеко не самыми серьезными.
Другие этиологические факторы
- Ошибочное введение лекарств
Введение лекарственного средства, предназначенного для внутривенного или подкожного введения, в ягодичную мышцу (рибоксина, хлористого кальция и др.). При подобном ошибочном введении препараты просто не успевают рассосаться или вовсе не рассасываются, формируя сначала асептический инфильтрат, а затем и инфекционный вследствие застоя жидкости в тканях.
- Нарушение техники проведения инъекции
Это использование короткой иглы (например, инсулиновых шприцов для внутримышечного введения), недостаточное введение иглы (на треть или наполовину), когда игла просто не доходит до мышечной ткани.
- Длительное введение раздражающих ткани лекарств (антибиотики, сульфат магния и др.).
- Большое количество инъекций в одну область, часто возникает при длительном курсе лечения
- Большой слой подкожной жировой клетчатки у людей с выраженным ожирением.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Занесение инфекции самим пациентом через руки: расчесывание места инъекции.
- Гнойные инфекции кожи
- Пролежни
- Снижение иммунитета у лиц с иммунодефицитом, пожилых пациентов
- Повышенный аллергостатус
- Аутоиммунные заболевания
Самые частые места возникновения постинъекционных абсцессов
Постинъекционный абсцесс ягодичной области является самым частым осложнением уколов, поскольку именно в эту область проводят большинство внутримышечных инъекций. Особенность данной области заключается в хорошо развитой жировой клетчатке, служащей идеальной средой для размножения попавших в нее микроорганизмов.
Вторым местом, где возникают постинъекционные абсцессы, является область бедра. Очень часто пациенты, которые вводят себе лекарство сами, выбирают переднюю или боковую поверхность бедра для инъекции. Нарушение правил асептики или техники введения приводит к абсцессам мягких тканей бедра.
Как выглядит абсцесс, симптомы воспаления
Выраженность симптоматики постинъекционного абсцесса зависит от глубины воспалительного процесса: чем он глубже, тем менее выражены видимые симптомы, но при надавливании человек ощущает значительную болезненность, которая несопоставима с внешним видом места инъекции.
Постинъекционный абсцесс в классическом течении проявляется всеми характерными симптомами воспалительного гнойного процесса, протекающего внутри организма:
Местные признаки абсцесса
- Покраснение кожи в месте укола
- Припухлость
- Болезненность при прикосновении к припухлости, при надавливании. В дальнейшем развивается болезненность вне прикосновений к коже
- Симптом флюктуации: пальцы накладывают на припухлость, при нажатии на кожу пальцами одной руки приподнимается ткань и пальцы на другой руке вследствие скопления жидкости в тканях
- Повышенная температура пораженной области (кожа горячая на ощупь)
- В запущенном случае — генерализация процесса с формированием внутренних и наружных свищей, распространяющих инфекцию.

Общие симптомы
- Общая слабость
- Повышение утомляемости
- Снижение работоспособности
- Повышение температуры тела (до 40С)
- Потливость
- Потеря аппетита
Абсцесс после укола даже в случае занесения инфекции формируется не сразу – гнойному расплавлению предшествует инфильтративная стадия. Своевременное лечение инфильтрата позволяет предотвратить образование гнойного очага. Выраженность общесоматических проявлений зависит от тяжести и распространенности гнойного процесса: чем они сильнее, тем большее количество токсических веществ попало в кровоток.
Особенности постинъекционных абсцессов и осложнения
Абсцесс после инъекции, как и другие виды абсцессов, отличается от прочих заболеваний гнойно-воспалительного характера наличием пиогенной мембраны или инфильтративной капсулы. Из самого названия становится понятно, что гнойный воспалительный процесс ограничен этой капсулой от окружающих тканей, что защищает последние от попадания инфекции. Но прогрессирование процесса приводит к накоплению большого количества гноя и прорыву капсулы. При этом гной проникает в ткани и межмышечные пространства, формируя обширную флегмону и свищевые ходы.
Осложнения — наиболее часто осложняется формированием обширной флегмоны. В тяжелых случаев возможно возникновение остеомиелита и сепсиса.
Диагностика
Как правило, диагноз устанавливается уже во время первого врачебного осмотра и на основании жалоб пациента. Для определения степени выраженности абсцесса проводится ряд исследований: общие анализы мочи и крови, биохимическое исследование крови, посев инфильтрата на микрофлору.
При хроническом течении патологии назначается УЗИ, позволяющее точно определить локализацию и масштабы воспалительного процесса. В сложных ситуациях, с вовлечением в процесс внутренних органов, проводится магнитно-резонансная томография или компьютерная томография тканей.
Лечение абсцесса после укола
Как лечить абсцесс после укола? Без вариантов, следует обратиться к врачу и как можно скорее. Мягкие ткани очень быстро расплавляются некротическими массами, увеличивая область распространения инфекции.
Хирургическое и местное лечение
Самым эффективным методом лечения является хирургическая некрэктомия с ферментативным некролизом, формированием первичного шва и вакуумной аспирацией гнойных масс через дренажи с последующим проточно-промывным дренированием. Заживление ран происходит в 3 раза быстрее, нежели при открытом ведении.
Проточно-промывное дренирование проводится с использованием протеолитических ферментов и гипохлорита натрия. Помимо непосредственной функции вымывания гноя из раны, данный способ служит профилактикой присоединения вторичной инфекции.
Используемая ранее открытая техника ведения раны без формирования первичного шва приводила к вторичному инфицированию у каждого третьего пациента с превалированием синегнойных палочек в отделяемом раны.
Абсцесс после уколов на ягодицах можно лечить путем пункции очага, однако в последнее время данный способ теряет актуальность ввиду частых осложнений в виде флегмон и гнойных затеков, а также перехода в хроническую стадию.
Общее лечение
Проводится с учетом тяжести абсцесса и этиологического возбудителя, высеянного из отделяемого раны. Применяются антибактериальные препараты широкого спектра с параллельной дезинтоксикационной и обезболивающей терапией. Только общее лечение не всегда дает желаемый результат и приводит к формированию обширных зон некротического поражения тканей, угрожает сепсисом. Еще древние говорили, что гной должен быть выпущен — в данном случае это правило является залогом успешного лечения.
Лечение на стадии формирования инфильтрата
- При возникновении инфильтрата следует прекратить введение лекарств в эту область и начать активное лечение формирующегося воспаления.
- Показано физиотерапевтическое лечение динамическими токами, проведение электрофореза гамма-глобулина и протеолитических ферментов в область воспаления.
- Инфильтрат наблюдается в динамике: если после 3-4 сеансов физиотерапии не происходит видимого уменьшения припухлости, остается боль, а на УЗИ обнаруживается жидкостное образование, переходят к хирургическому лечению, описанному выше.
Профилактика
Абсцесс ягодицы и другой области даже в случае успешного и быстрого лечения оставляет некрасивый рубец кожи с деформацией подкожного жирового слоя в виде ямки. Поэтому профилактика постинъекционных осложнений играет важнейшую роль:
- Соблюдение правил введения лекарственных средств. Это касается дозы, скорости введения, кратности и совместимости лекарств в одном шприце.
- Соблюдение техники выполнения инъекции: игла должна практически полностью погрузиться в мягкие ткани и достичь мышцу.
- Легкий массаж области инъекции для лучшего рассасывания препарата.
- Исключение введения лекарств в одну и ту же точку.
- Соблюдение правил асептики и антисептики: обработка рук персонала обеззараживающими составами, обработка кожи в зоне инъекции до и после укола антисептиком, использование одноразовых, стерильных расходных материалов.
- Правильное определение топографических точек для введения иглы. Сложность представляет введение инъекций людям с выраженным ожирением, у которых наружно-верхний квадрант представляет собой зону подкожного жира. В таком случае выбирают другое место для укола.
Источник
Постинъекционный абсцесс – это ограниченный гнойно-воспалительный очаг в месте инъекционного введения лекарственного препарата. Для абсцесса характерно появление локального отека и покраснения кожи, постепенно увеличивающегося в объеме уплотнения, нарастание болей распирающего характера, флюктуация. Диагноз ставится на основании анамнеза и клинической картины (появление гнойно-воспалительного очага в месте проведения внутримышечных и внутривенных инъекций), данных УЗИ, МРТ мягких тканей. На стадии инфильтрации эффективно консервативное лечение. Сформировавшийся абсцесс вскрывают хирургическим путем и дренируют.
Общие сведения
Случаи постинъекционного абсцедирования мягких тканей встречаются у лиц всех возрастов, чаще у тучных, полных пациентов. Большая часть постинъекционных гнойников развивается в области ягодиц, так как для парентерального введения лекарственных средств ягодичную мышцу используют чаще всего. У детей велика доля абсцессов плеча как следствие проведения прививок. Внутривенное введение наркотиков – наиболее частая причина формирования очага нагноения в области локтевой ямки. Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркозависимых.
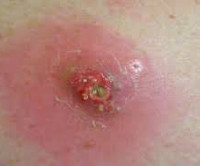
Постинъекционный абсцесс
Причины
Для формирования постинъекционного очага нагноения недостаточно одного лишь попадания бактерий в ткани. Иммунная система человека способна справиться с незначительным количеством патогенных и условно-патогенных микроорганизмов, преодолевших защитный барьер кожи. Для развития абсцесса должны присутствовать другие способствующие факторы:
- Высокая патогенность микроорганизмов. Разные виды бактерий имеют различную скорость деления клеток и способность противостоять иммунной системе. Золотистый стафилококк или синегнойная палочка чаще вызывают формирование постинъекционного абсцесса, чем условно-патогенные виды, составляющие микрофлору кожи.
- Ослабление иммунитета. Может быть следствием банального сезонного ОРВИ или серьезного сопутствующего заболевания. Вероятность развития абсцессов выше у больных сахарным диабетом, тяжелыми сердечно-сосудистыми, эндокринными, инфекционными заболеваниями.
- Локальное нарушение кровообращения. Этому способствует одномоментное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком абсцедирования является значительное уплотнение в месте уколов. Риск постинъекционного нагноения повышается у лежачих больных, пациентов с пролежнями.
- Местнораздражающее действие лекарств. Спровоцировать гнойное расплавление тканей способны не только бактерии, но и химические вещества. Ошибочное внутримышечное введение препаратов, предназначенных для внутривенных или подкожных вливаний, может вызвать некроз и воспаление. Индивидуальную реакцию может дать препарат, который разрешен для внутримышечного применения, но не подходит конкретному пациенту.
- Нарушение техники инъекций. Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
Патогенез
В основе развития воспалительной реакции лежит выход из поврежденных и погибших клеток во внеклеточную среду большого количества лизосомальных ферментов, которые изменяют обмен веществ в патологическом очаге. В зоне некроза обмен веществ замедляется, а в прилегающих к нему областях резко усиливается, что приводит к повышению потребления кислорода и питательных веществ, развитию ацидоза вследствие накопления недоокисленных продуктов: молочной, пировиноградной и других кислот.
Кровоснабжение патологического очага изменяется: усиливается приток крови и замедляется отток. Этим объясняется покраснение пораженной области. Кровеносные сосуды расширяются, повышается проницаемость капилляров для плазмы крови и клеток. В ткани выходят лейкоциты, макрофаги. Локальный приток жидкости приводит к формированию отека. Сдавливание нервных окончаний провоцирует болевые ощущения. Это этап инфильтрата, когда в очаге воспаления гноя еще нет. При благоприятных условиях на этапе инфильтрации изменения обратимы.
На этапе абсцедирования отмершие ткани и погибшие клетки иммунной системы образуют гной. Постинъекционный абсцесс располагается в центре очага воспаления. Сгустки гноя отграничены от здоровых тканей грануляционным валом. Гной не рассасывается. Устранить воспаление можно лишь в том случае, если создать условия для оттока содержимого абсцесса.
Симптомы постинъекционного абсцесса
Патологический очаг формируется в течение нескольких дней. Начало заболевания может пройти незамеченным для пациента в связи с незначительной степенью выраженности симптомов. Замаскировать первые проявления развивающегося гнойного воспаления могут боли и припухлость мест инъекции, обусловленные физиологической реакцией на введение лекарств. Разграничить формирование воспалительного инфильтрата и нормальную для внутримышечных инъекций реакцию можно при внимательном отношении к своим ощущениям.
Боль после укола сразу резкая распирающая, затем ноющая. Интенсивность ее достаточно быстро уменьшается. Боль при зреющем абсцессе постоянно усиливается. В норме уплотнение после уколов достаточно равномерное, температура его не отличается от температуры окружающих областей, кожа над уплотнением обычного цвета. Присоединение воспалительной реакции знаменуется заметным локальным повышением температуры. Нарастание отека и болей в ягодице приводит к тому, что на пораженной стороне невозможно сидеть. Неприятные ощущения усиливаются при ходьбе и выполнении других движений. Надавливание на область абсцесса резко болезненно, тогда как обычное уплотнение можно ощупать, не провоцируя у пациента выраженных неприятных ощущений.
Для постинъекционного абсцесса характерна лихорадка с повышением температуры тела до 39-40оС. Однако ориентироваться только на этот симптом не стоит. Если воспалительный очаг развивается на фоне продолжающихся инъекций нестероидных противовоспалительных средств, обладающих обезболивающим и жаропонижающим действием, то гипертермия отсутствует.
Осложнения
Бурное развитие инфекции в очаге может спровоцировать образование затеков гноя в межмышечные пространства. Распространение бактерий в тканях вызывает развитие обширных флегмон ягодицы, бедра, плеча. Существует опасность формированием длительно незаживающих свищей мягких тканей и прямокишечных фистул. Прорыв гноя в кровеносное русло становится причиной сепсиса, перикардита, остеомиелита, ДВС-синдрома – в этих случаях даже при назначении адекватного лечения исход для пациента может быть неблагоприятным.
Диагностика
Постановка диагноза не вызывает у консультирующего хирурга сложностей. Характерная пентада признаков воспаления (покраснение, отек, боли, повышение температуры, нарушение функции) в месте выполнения инъекций позволяет быстро определиться с характером патологического процесса. Положительный симптом флюктуации свидетельствует о наличии жидкости в очаге, что является показанием к проведению хирургической операции. Для подтверждения диагноза постинъекционного абсцесса в сомнительных случаях проводят:
- УЗИ абсцесса. В трех случаях из четырех скопление гноя локализуется в толще мышцы и межмышечных промежутках и только в 25% случаев в подкожной клетчатке. Форма гнойной полости овальная. Ее наибольший радиус расположен параллельно оси тела. УЗИ мягких тканей позволяет разграничить инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявить затеки и «карманы», которые могут остаться незамеченными в ходе хирургической операции.
- МРТ пораженной области. Назначается в тех случаях, когда информативность УЗИ недостаточна для постановки правильного диагноза. На снимках, полученных методом магнитно-резонансной томографии, визуализируются мягкие ткани, кости, внутренние органы исследуемой области. Это позволяет обнаружить патологические изменения, провести дифференциальную диагностику, выявить осложнения.
- Лабораторные тесты. С целью подбора эффективного антибактериального препарата может быть выполнен посев содержимого гнойника на флору и ее чувствительность к антибиотикам. В обязательном порядке выполняется общий и биохимический анализы крови, общий анализ мочи для исключения патологии со стороны внутренних органов.
Лечение постинъекционного абсцесса
Подходы к лечению абсцессов на этапах инфильтрации и нагноения кардинально различаются. В первом случае показана консервативная терапия, во втором – хирургическая операция. Основные принципы консервативного местного лечения инфильтратов могут быть с успехом применены для быстрого рассасывания постинъекционных уплотнений, не имеющих признаков воспаления.
- Общее лечение. Его объем определяется врачом исходя из клинической картины. Противовоспалительные препараты и антибиотики нацелены на разрешение воспалительного процесса. Дополнительно может быть назначена инфузионная терапия для борьбы с интоксикацией.
- Местная терапия. Предполагает нанесение на пораженную область мази Вишневского или использование компрессов с димексидом. На начальных этапах допускается выполнение йодной сетки. Если улучшения состояния не наступает в течение суток, целесообразно использовать более эффективные препараты.
- Физиотерапия. Все тепловые воздействия под запретом. Эффективны электрофорез противовоспалительных средств, диадинамические токи. Физиотерапевтические процедуры назначаются одновременно с местным и общим противовоспалительным лечением.
- Хирургическая операция. Вскрытие и дренирование гнойной полости проводится под местным обезболиванием. Под общим наркозом операция выполняется при расположении постинъекционного абсцесса глубоко в тканях. В послеоперационном периоде проводится общее и местное консервативное лечение, назначаются физиотерапевтические процедуры.
Прогноз и профилактика
Прогноз постинъекционного нагноения благоприятный при условии своевременного обращения за медицинской помощью. В противном случае возможно развитие осложнений заболевания. Самопроизвольное вскрытие и опорожнение глубокого абсцесса невозможно, а без эвакуации гноя из полости выздоровление не наступает. Хирургическое вскрытие гнойника позволяет решить проблему за один день.
Профилактика постинъекционных осложнений предполагает введение лекарств парентерально в условиях лечебных учреждений медицинским персоналом, отказ от самолечения. Места введения растворов при курсовом назначении целесообразно менять: если на ягодицах уже сформировались уплотнения, можно вводить лекарства в мышцы передней поверхности бедра. Нельзя вводить средства для в/в инфузий в мышцы, даже если вены тонкие и ломкие. Инъекционный курс желательно сделать максимально коротким, продолжив лечение приемом таблеток.
Литература 1. Хирургическое лечение постинъекционных абсцессов мягких тканей и фармакологические возможности в повышении эффективности и безопасности инъекций: Автореферат диссертации/ Елхов И.В. – 2007. 2. Постинъекционные кровоподтеки, инфильтраты, некрозы и абсцессы/ Ураков А.Л., Уракова Н.А.// Современные проблемы науки и образования. – 2012 – №5. 3. Локальные постинъекционные осложнения или медикаментозноеятрогенное заболевание – инъекционная болезнь/ Уракова Н.А., Ураков А.Л.// Проблемы экспертизы в медицине. – 2014. 4. Лечение постинъекционных инфильтратов, абсцессов и флегмон/ Колб Л.И.// Военная медицина. – 2009 – №1. | Код МКБ-10 L02.3 L02.4 |
Постинъекционный абсцесс – лечение в Москве
Источник
