Как вылечить болезнь виллебранда
Как любое наследственное заболевание, вылечить болезнь Виллебранда нельзя; возможны лишь лечение или профилактика проявлений заболевания.
Специфическое гемостатическое воздействие (концентраты фактора Виллебранда, десмопрессин).
Препараты фактора Виллебранда показаны при типе 3 и тяжёлом течении других типов болезни Виллебранда.
Введение СЗП при болезни Виллебранда с гемостатической целью не рационально из-за относительно низкой концентрации в ней фактора Виллебранда. Фактор свёртывания крови VIII (криопреципитат) содержит в 10 раз больше фактора Виллебранда в единице объёма. Его недостатки – высокий риск инфицирования гемотрансфузионными инфекциями и содержание большого количества балластных веществ, в том числе с выраженной иммуногенной активностью. Поэтому, несмотря на низкую цену, его применение нерационально.
Наиболее эффективно использование очищенных вирус-инактивированных концентратов (фактор свёртывания крови VIII + фактор Виллебранда).
Десмопрессин
Синтетический аналог антидиуретического гормона вазопрессина – 1-дезамино-8-Б-аргинин вазопрессин (десмопрессин) стимулирует высвобождение фактора Виллебранда из депо, приводящее к повышению концентрации фактора в плазме крови. Наиболее эффективно применение десмопрессина при типе 1 болезни Виллебранда, но возможен эффект и при типе 2А. Препарат вводят 1 раз в сутки внутривенно капельно в дозе 0,3 мкг/кг в 50-100 мл изотонического раствора натрия хлорида в течение 20-30 мин, либо подкожно в такой же дозе без разведения. Существуют дозированные спреи, содержащие высококонцентрированный десмопрессин для интраназального введения в дозе 150-300 мкг. Длительное применение (в течение нескольких дней подряд) приводит к формированию тахифилаксии вследствие истощения фактора Виллебранда в депо. Не рекомендуют использовать у детей до 3 лет.
Антифибринолитики
Аминокапроновая кислота вводят внутривенно капельно из расчёта 100 мг/кг в течение первого часа, затем 30 мг/кг в час. Максимальная суточная доза составляет 18 г. Можно принимать внутрь. Транексамовую кислоту можно принимать внутрь или внутривенно капельно в дозе 20-25 мг/кг каждые 8-12 ч. Показания к применению: маточные кровотечения, кровотечения из слизистых оболочек полости рта, носовые и желудочно-кишечные кровотечения. Транексамовую кислоту применяют, как правило, в сочетании со специфическим гемостатическим лечением, но в лёгких случаях – основным препаратом.
При кровотечениях из мочевых путей применение антифибринолитиков категорически противопоказано из-за риска обтурации сгустками крови мочевыводящих путей.
Местные гемостатические препараты
Местные гемостатические препараты, – фибриновый клей, аминометилбензойная кислота (гемостатическая губка с амбеном) и другие, – показаны при оперативном лечении и в стоматологической практике. Этамзилат (дицинон) применяют в качестве дополнительного гемостатического препарата при купировании кровотечений различной этиологии, часто эффективен для профилактики носовых кровотечений. Препарат вводят парентерально в дозе 3-5 мг/кг 3 раза в сутки. При энтеральном приёме дозу можно увеличить в 1,5-2 раза.
Осложнения лечения болезни Виллебранда
Введение фактора Виллебранда с целью гемостаза у пациентов с 3-м типом болезни Виллебранда в 10-15% случаев вызывает образование ингибитора (блокирующих антител). При ингибиторе введение концентратов фактора Виллебранда противопоказано из-за риска развития постинфузионных анафилактических реакций.
Для гемостаза возможно применение рекомбинантного активированного концентрата фактора VII (эптаког альфа активированный, НовоСэвен) в средней дозе 90 мкг/кг каждые 2-4 ч до остановки кровотечения. Показано применение антифибринолитиков и воздействия, направленные на элиминацию ингибитора (применение гормонов, плазмаферез, внутривенное введение иммуноглобулина и др.).
Лечение приобретенной болезни Виллебранда
Симптоматическое воздействие и/или профилактика кровотечений. В ряде случаев эффективно применение десмопрессина и концентрата фактора VIII + фактор Виллебранда (фактор свёртывания крови VIII + фактор Виллебранда). Возможно применение антиингибиторного коагулянтного комплекса (Фейба Тим 4 Иммуно) и эптакога [альфа активированного] (НовоСэвен). Патогенетическое лечение включает воздействие на основное заболевание.
Рекомендуемые дозы препаратов фактора Виллебранда для некоторых клинических ситуаций у детей
Характер кровотечения | Доза, МЕ/кг | Число введений | Необходимый уровень в плазме крови |
большие операции, аденотонзиллотомии (профилактика кровотечения) | 50-70 | Раз в сутки | >50% до наступления репарации |
Небольшие хирургические вмешательства (профилактика кровотечения) | 30-60 | Раз в сутки | >30-50% до наступления репарации |
Небольшие хирургические вмешательства (профилактика кровотечения) | 30-60 | Раз в сутки | >30-50% 2-3 дня |
Маточные кровотечения | 50-80 | Раз в сутки | >50% до прекращения |
Носовые кровотечения | 30-60 | Однократно | >30-50% |
Источник
Болезнь Виллебранда – врожденная патология гемостаза, проявляющаяся количественным и качественным дефицитом плазменного фактора Виллебранда и повышенной кровоточивостью. Болезнь Виллебранда характеризуется спонтанным образованием подкожных петехий, экхимозов; рецидивирующими кровотечениями из носа, ЖКТ, полости матки; избыточной потерей крови после травм и операций, гемартрозами. Диагноз устанавливается по данным семейного анамнеза, клинической картины и лабораторного скрининга системы гемостаза. При болезни Виллебранда применяется трансфузия антигемофильной плазмы, местные и общие гемостатические средства, антифибринолитики.
Общие сведения
Болезнь Виллебранда (ангиогемофилия) – разновидность наследственного геморрагического диатеза, обусловленная недостатком или сниженной активностью плазменного компонента VIII-го фактора свертывания крови – фактора Виллебранда (VWF). Болезнь Виллебранда является распространенной патологией свертываемости крови, встречающейся с частотой 1-2 случая на 10 000 чел., а среди наследственных геморрагических диатезов стоит на 3-м месте после тромбоцитопатий и гемофилии А. Болезнь Виллебранда в равной мере диагностируется у лиц обоего пола, но в связи с более тяжелым течением чаще выявляется у женщин. Заболевание может сочетаться с соединительнотканной дисплазией, слабостью связок и гипермобильностью суставов, повышенной растяжимостью кожи, пролапсом клапанов сердца (синдромом Элерса-Данлоса).

Болезнь Виллебранда
Причины
Болезнь Виллебранда является генетически обусловленной патологией, вызываемой мутациями гена фактора VWF, локализующегося в 12 хромосоме. Наследование болезни Виллебранда I и II типов аутосомно-доминантное с неполной пенетрантностью (больные – гетерозиготы), III типа – аутосомно-рецессивное (больные – гомоозиготы). При III типе болезни Виллебранда имеют место делеции больших участков гена VWF, мутации или сочетание этих дефектов. При этом оба родителя обычно имеют легкое течение I типа заболевания.
Приобретенные формы болезни Виллебранда могут возникать как осложнение после множественных гемотрансфузий, на фоне системных (СКВ, ревматоидного артрита), сердечных (стеноз аортального клапана), онкологических (нефробластомы, опухоли Вильмса, макроглобулинемии) заболеваний. Эти формы болезни Виллебранда связаны с образованием аутоантител к VWF, избирательной абсорбцией олигомеров опухолевыми клетками или дефектами мембран тромбоцитов.
Патогенез
В основе болезни Виллебранда лежит количественное (I и III типы) и качественное (II тип) нарушение синтеза фактора Виллебранда – сложного гликопротеина плазмы крови, представляющего собой комплекс олигомеров (от димеров до мультимеров). Фактор Виллебранда секретируется клетками сосудистого эндотелия и мегакариоцитами в виде пропротеина, поступает в кровь и субэндотелиальный матрикс, где депонируется в a-гранулах тромбоцитов и тельцах Вейбла-Паллада.
Фактор Виллебранда участвует в сосудисто-тромбоцитарном (первичном) и в коагуляционном (вторичном) гемостазе. VWF является субъединицей антигемофильного глобулина (VIII фактора свертывания крови), обеспечивая его стабильность и защиту от преждевременной инактивации. Благодаря наличию специфических рецепторов, фактор Виллебранда опосредует прочную адгезию кровяных пластинок (тромбоцитов) к субэндотелиальным структурам и агрегацию между собой в местах повреждения кровеносных сосудов.
Уровень VWF в плазме крови в норме составляет 10 мг/л, временно повышается при физической активности, беременности, стрессе, воспалительно-инфекционных процессах, приеме эстрогенов; конституционально снижен у лиц с I группой крови. Активность фактора Виллебранда зависит от его молекулярной массы, наибольший тромбогенный потенциал отмечается у самых крупных мультимеров.
Классификация
Различают несколько клинических типов болезни Виллебранда – классический (I тип); вариантные формы (II тип); тяжелую форму (III тип) и тромбоцитарный тип.
- При самом распространенном (70-80% случаев) I типе болезни происходит небольшое или умеренное снижение уровня фактора Виллебранда в плазме (иногда чуть меньше нижней границы нормы). Спектр олигомеров не изменен, но при форме Винчеза отмечается постоянное присутствие сверхтяжелых мультимеров VWF.
- При II типе (20-30% случаев) наблюдаются качественные дефекты и снижение активности фактора Виллебранда, уровень которого находится в границах нормы. Причиной этого могут быть отсутствие или дефицит высоко- и среднемолекулярных олигомеров; избыточная аффинность (сродство) к рецепторам тромбоцитов, снижение ристомицин-кофакторной активности, нарушение связывания и инактивация VIII фактора.
- При III типе фактор Виллебранда в плазме практически полностью отсутствует, активность VIII фактора низкая. Тромбоцитарный тип (псевдо-болезнь Виллебранда) наблюдается при нормальном содержании VWF, но повышенном связывании его с соответствующим измененным рецептором тромбоцитов.
Симптомы болезни Виллебранда
Болезнь Виллебранда проявляется геморрагическим синдромом различной интенсивности – преимущественно петехиально-синячкового, синячково-гематомного, реже – гематомного типов, что определяется тяжестью и вариантом заболевания.
Легкие формы болезни Виллебранда I и II типов характеризуются спонтанным возникновением носовых кровотечений, небольших и умеренных внутрикожных и подкожных кровоизлияний (петехий, экхимозов), продолжительной кровоточивостью после травм (порезов) и хирургических манипуляций (экстракции зубов, тонзиллэктомии и др.). У девушек отмечаются меноррагии, маточные кровотечения, у рожениц – избыточная потеря крови во время родов.
При III типе и тяжелых случаях I и II типов болезни Виллебранда клиническая картина может напоминать симптомы гемофилии. Появляются частые подкожные геморрагии, болезненные гематомы мягких тканей, кровотечения из мест инъекций. Происходят кровоизлияния в крупные суставы (гемартрозы), длительно некупируемые кровотечения при операциях, травмах, обильные кровотечения из носа, десен, ЖКТ и мочевых путей. Типично формирование грубых посттравматических рубцов.
При тяжелом течении болезни Виллебранда геморрагический синдром манифестирует уже в первые месяцы жизни ребенка. Гемосиндром при болезни Виллебранда протекает с чередованием обострения и почти полного (или полного) исчезновения проявлений, но при яркой выраженности может приводить к тяжелой постгеморрагической анемии.
Диагностика
В распознавании болезни Виллебранда важную роль играет семейный анамнез, клиническая картина и данные лабораторного скрининга сосудисто-тромбоцитарного и плазменного гемостаза. Назначается общий и биохимический анализ крови, коагулограмма с определением уровня тромбоцитов и фибриногена, времени свертывания; ПТИ и АЧТВ, проводятся проба щипка и проба жгута. Из общих обследований рекомендовано определение группы крови, исследование общего анализа мочи, анализа кала на скрытую кровь, УЗИ брюшной полости.
Для подтверждения факта болезни Виллебранда определяют уровень VWF в сыворотке крови и его активность, ристоцетин-кофакторную активность с использованием методов иммуноэлектрофореза и ИФА. При болезни Виллебранда II типа, при нормальном уровне VWF и VIII факторов, информативно исследование фактора активации тромбоцитов (PAF), активности VIII фактора свертывания, агрегации тромбоцитов. Для пациентов с болезнью Виллебранда характерно сочетание сниженного уровня и активности VWF в сыворотке крови, удлинения времени кровотечения и АЧТВ, нарушения адгезивной и агрегационной функции тромбоцитов.
Болезнь Виллебранда требует проведения дифференциальной диагностики с гемофилией, наследственными тромбоцитопатиями. Кроме консультации гематолога и генетика, дополнительно проводятся осмотры отоларинголога, стоматолога, гинеколога, гастроэнтеролога.

Болезнь Виллебранда
Лечение болезни Виллебранда
Регулярного лечения болезни Виллебранда с малосимптомным и умеренно выраженным гемосиндромом не проводится, но у пациентов остается повышенный риск кровотечений. Лечение назначается в случае их возникновения во время родов, при травмах, меноррагиях, гемартрозе, профилактически – до хирургического и стоматологического вмешательства. Цель подобной терапии – обеспечить минимально необходимый уровень дефицитных факторов свертывания крови.
В качестве заместительной терапии показана трансфузия антигемофильной плазмы и криопреципитата (с высоким содержанием VWF) в дозах меньших, чем при гемофилии. При болезни Виллебранда I типа для прекращения кровотечения эффективно назначение десмопрессина. При легких и среднетяжелых формах геморрагий может применяться аминокапроновая кислота, транексамовая кислота. Для остановки кровотечения из раны используется гемостатическая губка, фибриновый клей. При повторяющихся маточных кровотечениях применяются КОК, в отсутствие положительного результата выполняется гистерэктомия – хирургическое удаление матки.
Прогноз и профилактика
В случае адекватного гемостатического лечения болезнь Виллебранда обычно протекает относительно благоприятно. Тяжелое течение болезни Виллебранда может привести к выраженной постгеморрагической анемии, фатальным кровотечениям после родов, серьезных травм и операций, иногда – субарахноидальным кровоизлияниям и геморрагическому инсульту. В целях профилактики болезни Виллебранда необходимо исключить браки между больными (в т. ч., родственниками), при наличии диагноза – исключить прием НПВС, антиагрегантных препаратов, избегать травм, точно выполнять рекомендации врача.
Источник
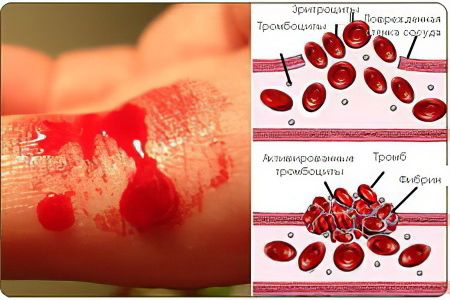
Болезнь Виллебранда – это разновидность геморрагического диатеза, которая передается по наследству. Характеризуется заболевание повышенной кровоточивостью, развивающейся на фоне дефицита плазменного фактора Виллебранда. При этом страдает вся система гемостаза в целом. Фактор свертывания крови VIII подвергается распаду, кровеносные сосуды расширяются, проницаемость их стенок повышается. Все это ведет к тому, что у человека возникают частые спонтанные кровотечения, при этом локализуются они в самых различных местах и имеют различную интенсивность.
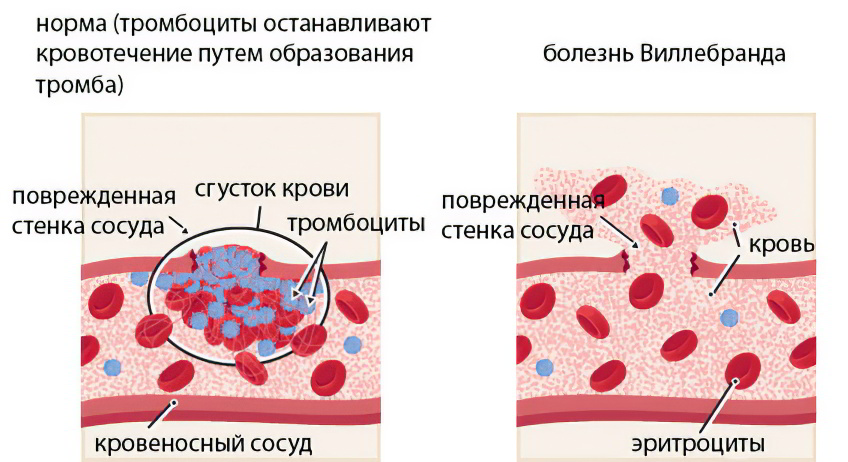
Гемостаз обусловлен нормальным функционированием свертывающей и противосвертывающей системы. Если нарушается целостность сосудистой стенки, развивается кровотечение, которое будет продолжаться до тех пор, пока не активизируются противосвертывающие компоненты крови. В результате их работы в крови формируется сгусток (тромб), который перекрывает образовавшийся просвет и способствует прекращению кровотечения. В этом процессе активное участие принимают плазменные факторы. Если в крови не хватает хотя бы одного из них, процесс формирования тромба будет нарушен.
Фактор Виллебранда представляет собой протеиновый компонент, входящий в состав крови и обеспечивающий адекватную работу системы гемостаза. Если его вырабатывается в недостаточном количестве, то это влечет за собой сбои в процессе коагуляции. Фактор Виллебранда является белком, который обеспечивает прилипание тромбоцитов к поврежденной сосудистой стенке. Вырабатывается VIII фактор в эндотелиоцитах. Болезнь Виллебранда передается по наследству от родителей детям. Чаще от данного нарушения страдают женщины.
Болезнь Виллебранда также называют ангиогемофилией. Именно этот термин максимально отражает суть патологии, однако употребляют его редко.
В прошлые годы люди, которые страдали от болезни Виллебранда, уже в раннем возрасте становились инвалидами, продолжительность их жизни была коротка. Сейчас больные с таким диагнозом способны прожить практически полноценную жизнь, они могут работать, заниматься спортом.
Содержание:
- Классификация болезни Виллебранда
- Причины развития болезни Виллебранда
- Симптомы болезни Виллебранда
- Диагностика
- Лечение болезни Виллебранда
- Профилактические мероприятия
Классификация болезни Виллебранда
В зависимости от характера течения заболевания, различают следующие его типы:
Первый тип болезни, который является самым распространенным. В этом случае наблюдается снижение уровня фактора Виллебранда, но в незначительных количествах. Поэтому работа свертывающей системы крови нарушается, но не слишком сильно. Человек с таким типом болезни чувствует себя удовлетворительно. Возможно развитие кровотечения, которое с трудом поддается остановке, но манифестирует оно во время оперативного вмешательства или во время стоматологических процедур, а не само по себе. У таких людей синяки появляются даже от незначительного нажатия на кожу.
Второй тип болезни, при котором уровень фактора Виллебранда в крови не снижается, но нарушается структура самого вещества. При воздействии на организм факторов-провокаторов возможно развитие внезапного кровотечения, которое может быть весьма интенсивным.
Третий тип болезни Виллебранда является самой тяжелой патологией. В крови больного полностью отсутствует VIII фактор свертываемости, что влечет за собой микроциркуляторные кровотечения и накопление крови в полостях суставов.
Тромбоцитарный тип болезни Виллебранда – это патология, которую следует рассмотреть отдельно. При этом в организме человека происходит мутация гена, которая отвечает за тромбоцитарный рецептор фактора Виллебранда. Он высвобождается из активных тромбоцитов и не дает им нормально слипаться и крепиться к сосудистой стенке.
Очень редко у людей диагностируется приобретенная форма болезни, которая развивается не с рождения, а на фоне появления в крови аутоантител к собственным тканям. Стать пусковым фактором могут перенесенные инфекции и стрессы, полученные травмы. Такой тип болезни Виллебранда чаще всего развивается у людей, страдающих аутоиммунными патологиями, раковыми опухолями, болезнями щитовидной железы.
Причины развития болезни Виллебранда
Болезнь Виллебранда характеризуется нарушением свертываемости крови, что является важнейшим звеном системы гемостаза. При этом фактора свертываемости крови, который носит название фактора Виллебранда, в организме не хватает, либо он имеет ряд структурных нарушений. Это приводит к несостоятельности свертывающей системы крови, так как тромбоциты утрачивают способность к нормальной агрегации и адгезии.
Болезнь Виллебранда – это генная патология. Хотя поражать заболевание может как мужчин, так и женщин, представительницы слабой половины человечества от данного нарушения страдают чаще.
Иногда болезнь Виллебранда имеет настолько легкое течение, что человек даже не подозревает о ее наличии. Кровотечение (если оно возникает) при этом будет локализовано в области матки, кожи или желудочно-кишечного тракта, то есть в тех органах, которые имеют развитую капиллярную сетку.
Если у человека первая группа крови, то патология может иметь тяжелое течение. Ингода даже обычное носовое кровотечение может заканчиваться весьма плачевно
Симптомы болезни Виллебранда

Если кровотечение развивается у здорового человека, то в место повреждения сосуда направляются тромбоциты, которые слипаясь друг с другом, закупоривают имеющуюся рану. У людей с болезнью Виллебранда такой процесс происходит с нарушениями.
Главным симптомом заболевания выступают именно кровотечения. Спровоцированы они могут быть оперативным вмешательством, удалением зуба, полученной травмой. Во время кровотечения состояние человека ухудшается, кожные покровы бледнеют, голова начинает кружиться, может снизиться артериальное давление. Симптоматика будет ухудшать быстро, если кровотечение обширное и интенсивное.
Дети с болезнью Виллебранда страдают от геморрагического диатеза, который особенно остро проявляется после перенесенной ОРВИ. Организм, который подвергается интоксикации, реагирует на это повышением проницаемости сосудистых стенок, что грозит развитием спонтанного кровотечения.
Полностью вылечить болезнь Виллебранда невозможно. Патология имеет волнообразное течение, с периодами затишья и обострения.
Симптомы болезни Виллебранда можно выделить следующие:
На фоне приема нестероидных противовоспалительных препаратов часто наблюдается кровотечение ЖКТ. Также его развитию способствует лечение дезагрегантами. Кровоточат геморрагические узлы и язвенные поражения слизистой оболочки желудка и кишечника. На кровотечение органов пищеварения указывает темный кал, который принимает дегтеобразную консистенцию. При этом его цвет становится практически черным. Также у больного может наблюдаться рвота с кровью.
Гемартроз – это кровоизлияние в полость сустава. Человек испытывает болезненные ощущения в соответствующей области, функции сустава ограничены, кожа вокруг него отекает. Если кровотечение не остановить, то отечность будет увеличиваться, мягкие ткани приобретут синюшный оттенок, станут напряженными и тугими. Кожа в месте поражения будет горячей на ощупь.
Кроме геморрагического синдрома у людей с болезнью Виллебранда могут возникать признаки мезенхимальной дисплазии. При этом кровотечения будут иметь определенную локализацию, случаться в этих местах они начнут регулярно.
С течением времени симптомы заболевания могут видоизменяться. Периодически человек чувствует себя абсолютно здоровым, так как признаки патологии отсутствуют вовсе. Многие люди с диагнозом «болезнь Виллебранда» вовсе не испытывают какого-либо дискомфорта от данной патологии. В то же время другие пациенты постоянно страдают от регулярных кровотечений, которые несут смертельную угрозу. Качество жизни таких больных будет страдать с самого рождения. Кровотечения могут быть настолько интенсивными, что для их остановки требуется обращение в стационар.
Симптомы болезни Виллебранда легкой степени тяжести:
Носовые кровотечения, которые повторяются достаточно часто.
Менструальные кровотечения у женщин отличаются обильными выделениями.
На коже появляются синяки, даже при незначительных ее повреждениях.
На коже часто образовываются петехии.
В месте полученных травм формируются обширные гематомы.
Если болезнь имеет тяжелое течение, то это будет сопровождаться следующими симптомами:
Присутствие крови в моче. При этом человек будет испытывать боль в поясничной области, страдать от дизурических расстройств.
После незначительного ушиба на коже человека будут появляться большие синяки. Геморрагии сильно отекают, оказывают давление на нервные окончания, что отзывается болью.
Частые кровоизлияния в суставные полости.
Длительные и непрекращающиеся кровотечения из десен.
Кровотечение из носа и носоглотки, которое может приводить к обструкции бронхов.
Кровоизлияния в головной мозг. Эта ситуация опасна летальным исходом.
При тяжелом течении болезни Виллебранда, ее симптомы имеют схожесть с гемофилией.
Диагностика

Болезнь Виллебранда выявить достаточно сложно. Чаще всего ее диагностируют у подростков. Чтобы выставить верный диагноз, врач должен подробно изучить семейный анамнез, тщательно опросить больного. Наличие геморрагического синдрома и отягощенная наследственность позволяют заподозрить данную патологию.
Чтобы подтвердить подозрения, доктор назначит пациенту следующие диагностические мероприятия:
Все молодые пары, которые планируют беременность, но при этом находятся в группе риска, обязательно должны пройти генетические тесты, направленные на выявление мутированного гена.
Кровь пациента исследуют на активность фактора Виллебранда, осуществляют исследование его качественных и количественных характеристик.
Выполняют коагулограмму крови и общий анализ крови.
Для обнаружения гемартрозов показано рентгенологическое исследование суставов, либо проведение их МРТ и артроскопии.
Внутреннее кровотечение может быть обнаружено с помощью УЗИ исследования, а также при проведении лапароскопии.
Выполняют анализ кала на скрытую кровь.
Также возможно проведение пробы жгута и щипка.
Лечение болезни Виллебранда
Терапией болезни Виллебранда занимается гематолог. Следует заранее настроиться на то, что полноценного выздоровления добиться не удастся, так как вызывают патологию генные аномалии. Однако улучшить качество жизни пациентов вполне реально.
Базируется лечение на заместительной трансфузионной терапии, это позволяет нормализовать работу всех ступеней гемостаза. Пациентам назначают гемопрепараты в которых содержится фактор Виллебранда. Это может быть криопреципитат или антигемофильная плазма. Такое лечение дает возможность повысить продукцию фактора VIII в организме больного.
Если у человека развивается незначительное кровотечение, то попытаться его остановить можно с помощью жгута и гемостатической губки. Также хорошо препятствует кровопотере обработка раны тромбином.
Чтобы остановить кровотечение, пациенту могут быть назначены такие препараты, как: антифибринолитики, гормональные пероральные контрацептивы, Десмопрессин.
На раневую поверхность, которая кровоточит, может быть наложен фибриновый гель.
Гипсовая лонгета накладывается на конечность с пораженным суставом (при развитии гемартроза). Обязательно нужно придать суставу возвышенное положение. Когда кровоизлияние будет остановлено, пациенту назначают УВЧ. Больной сустав нужно ограничить в нагрузках. Если состояние пациента тяжелое, то ему назначают пункцию с откачиванием крови.
Десмопрессин – это препарат, который назначают для лечения болезни Виллебранда 1 и 2 типа. Прием этого лекарственного средства стимулирует организм на продукцию фактора VIII. Препарат можно использовать как в форме назального спрея, так и в виде инъекций. Если терапия не приносит желаемого успеха, то больному назначают переливание плазменного концентрата недостающего фактора.
Транексамовая кислота и Аминокапроновая кислота являются препаратами-антифибринолитиками. Их вводят внутривенно, либо принимают внутрь. Эти лекарственные средства назначают при повторяющихся маточных кровотечениях, носовых и желудочно-кишечных кровотечениях.
Если болезнь имеет неосложненное течение, то возможно использование препарата Транексам. В сложных случаях Транексам комбинируют с Этамзилатом или Дициноном.
Профилактические мероприятия
Не допустить развития болезни Виллебранда невозможно, так как она передается по наследству. Однако можно попытаться минимизировать риск кровотечения различной локализации.
Для этого нужно соблюдать следующие профилактические мероприятия:
Информировать супружеские пары, которые входят в группу риска по данной болезни.
Дети с установленным диагнозом подлежат диспансерному наблюдению.
Пациенты должны регулярно наблюдаться у лечащего доктора.
Следует соблюдать осторожность, чтобы не допускать получения травм.
Нельзя принимать Аспирин и иные препараты, которые способствуют снижению функциональности тромбоцитов.
Оперативные вмешательства таким пациентам проводят только в том случае, если на это имеются жизненно важные показания.
Обязательно нужно вести здоровый образ жизни и правильно питаться.
Эти рекомендации дадут возможность избежать внутрисуставных и внутримышечных кровотечений, а также связанных с ними осложнений. Чем быстрее будет выставлен диагноз и начато лечение, тем лучше прогноз. Он является неблагоприятным лишь в том случае, когда болезнь протекает в тяжелой форме.
Видео: лекция для враче по болезни Виллебранда:
Видео: болезнь Виллебранда в программе «Жить здорово»:

Автор статьи: Шутов Максим Евгеньевич | Гематолог
Образование:
В 2013 году закончен Курский государственный медицинский университет и получен диплом «Лечебное дело». Спустя 2 года окончена ординатура по специальности «Онкология». В 2016 году пройдена аспирантура в Национальном медико-хирургическом центре имени Н. И. Пирогова.
Наши авторы
Источник
