Как вылечить дисфункцию надпочечников

В данной статье подробно изложено и описано простым языком, что такое дисфункция надпочечников, как выявить и как лечить данное заболевание.
Современный мир диктует человеку свои правила. Постоянно ускоряющийся темп жизни, стрессы, несоблюдение режима питания – всё это может стать причиной развития различных заболеваний.
Отдельное внимание следует уделить такому небольшому органу, как надпочечники, поскольку именно они отвечают за гормональный фон человека. У женщин дисфункция надпочечников может стать причиной нарушений, связанных с гинекологией.
Симптомы нарушения работы надпочечников, могут проявляться совершенно незаметно на фоне стресса, из-за чего человек может пропустить первые признаки болезни.
Дисфункция надпочечников
Надпочечники это парные железы, которые располагаются сверху почек. Состоят из двух веществ: коркового, составляет до 90% органа, и мозгового вещества.
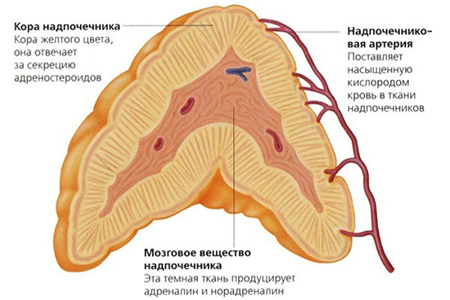
Основная работа надпочечников происходит в корковой части вещества, разделить которое можно на:
- Клубочковую зону. Отвечает за гормоны минералокортикоиды. Среди них главным является гормон альдостерон, регулирующий работу почек у людей.
- Пучковую зону. Вырабатываются гормоны глюкокортикоиды. Данные гормоны (кортизол и кортизон) отвечают за правильную работу процессов, связанных с обменом веществ. Контролируют выработку и наполнение организма глюкозой, необходимыми жирами и аминокислотами. Так же данные гормоны влияют на чувствительность нервной системы и ее возбудимость. С помощью глюкокортикоидов производится контроль над реакцией организма на внешние и внутренние раздражители (воспаления, аллергия). В том числе кортизол и кортизон, отвечают за работу иммунной системы.
- Сетчатую зону. В данной зоне, особенно до полового созревания, генерируются половые гормоны такие, как андрогены и эстрогены. Именно от их наличия будет зависеть внешнее соответствие развитию мальчика или девочки.
В свою очередь мозговое вещество, отвечает за формирование и поступление в организм адреналина, а так же норадреналина, в том числе, некоторых пептидов, отвечающих за работу ЦНС и пищеварительной системы человека.
Заболевания, связанные с нарушением работы надпочечников
В медицинской практике встречаются следующие расстройства, которые связанны с нарушением работы надпочечников:
- Болезнь Аддисона. В этом случае надпочечники прекращают производить достаточное количество гормонов, в особенности это касается кортизола.
- Синдром Конна, выражается в чрезмерной выработке альдостерона.
- Адренокортикальный рак.
- Синдром гиперкортицизма. Включает в себя целую группу заболеваний, при которых надпочечники, по разным причинам начинают бесконтрольно вырабатывать большое количество гормонов.
- Врожденная дисфункция коры надпочечников (ВДКН). При данном заболевании нарушается выработка кортизола.
- Феохромоцитома является доброкачественной или злокачественной гормонально-активная опухолью, которая влияет на повышение выработки надпочечниками адреналина или норадреналина.
Причины возникновения
В мировой врачебной практике отмечают различные возможные причины, которые ведут к нарушению работы надпочечников и возникновению заболеваний. Однако среди них наиболее часто это происходит в следующих случаях:
- В случае заболевания туберкулезом.
- При наличии аутоиммунных заболеваний.
- В результате кровоизлияния.
- При метастазах раковой опухоли. В особенности это касается рака почек или молочной железы.
- При длительном приёме гормональных препаратов.
- При заражении некоторыми инфекционными заболеваниями, например, сифилис, бруцеллез и другие.
Симптомы дисфункции надпочечников
Для каждого конкретного заболевания существует своя симптоматика. Поэтому для получения полной картины, нужно знать особенности проявления симптомов того или иного заболевания.

О нарушении работы надпочечников могут свидетельствовать следующие признаки:
- Болезнь Аддисона. Характеризуется хронической усталостью, мышечной слабостью, потерей веса и аппетита, тошнотой, рвотой, поносом, полиурией, болями в животе. Сильно понижается артериальное давление и учащается сердцебиение, появляется раздражительность, тревога, вспыльчивость и депрессия. У женщин неравномерными становятся менструации, а у мужчин развивается импотенция. Изменяются вкусовые пристрастия в сторону соленой и кислой пищи, возникает жажда и обильное потребление жидкостей.
- Синдром Конна. Возникает избыточное выделение мочи (полиурия), нарастает мышечная слабость, повышается артериальное давление, возникают судороги.
- Синдром гиперкортицизма. На ранних этапах возникает ожирение. Подобное ожирение сопровождается определенными, заметными и специфическими отложениями в областях живота, лица (луноликий образ), груди, шеи. На щеках появляется болезненный, пурпурного цвета румянец. Руки и ноги при подобном ожирении могут остаться худыми или стать тоньше от гормонального сбоя, вследствие чего уменьшается мышечная масса и развивается остеопороз. На коже появляются синевато-багровые полосы растяжений. Порезы кожного покрова затягиваются гораздо медленнее. Возможны высыпания на коже лица угревой сыпи. У женщин синдром гиперкортицизма надпочечников проявляется в нарушении индивидуального менструального цикла. Так же нарушение гормонального фона может послужить причиной, при которой у женщин обильно растут волосы на груди, верхней губе и подбородке. При подобном нарушении у мужчин развивается импотенция.
- Врожденная дисфункция коры надпочечников и адренокортикальный рак выявляются при помощи более глубокого медицинского исследования.
- Феохромоцитома. Имеет характер приступа, который может длиться до нескольких часов, иногда сопровождающийся кровоизлиянием в глаз или мозг. Появляется чувство страха, дрожь, озноб, сухость ротовой полости, тошнота и рвота, бледность, повышается температура. Возникает головная боль, тахикардия, боль сердца в области за грудиной, потливость, полиурия.
При проявлении нескольких симптомов следует обратиться к врачам для диагностирования нарушений, чтобы по возможности избежать в дальнейшем осложнений.
Диагностика
Для постановки диагноза врач, в обязательном порядке назначает сдачу анализа мочи и крови, которую исследуют на гормоны. Анализ крови на гормоны наиболее полно покажет отклонения в работе надпочечников.
В качестве дополнительной диагностики, назначается МРТ, УЗИ, МКТ и лучевое исследование опухолей, что особенно помогает при выявлении рака и метастазов. При подозрении на синдром гиперкортицизма врач может назначить исследования костной системы для уточнения количества кальция.
У детей врождённая дисфункция коры надпочечников выявляется при рождении. Болезнь может возникнуть из-за наследственного аутосомно-рецессивного типа генов, которые невозможно выявить при обычном обследовании или диагностики родителей, поскольку у них может отсутствовать подобный диагноз.
Лекарства
Все лекарственные препараты назначаются врачом при выявлении конкретного заболевания. Для многих болезней надпочечников в первую очередь назначают гормональные препараты. К примеру, при болезни Аддисона назначают гидрокортизон (при пониженном кортизоле), таблетки флудрокортизона ацетат (при недостатке альдостерона).
Медикаментозное лечение
Лечение дисфункции надпочечников должно назначаться исключительно врачом после проведения полного обследования и получения результатов анализов. Так как неверно назначенный препарат или неправильный приём, может привести к осложнениям и усугубить течение или последствия болезни.
Врожденная дисфункция коры требует от врачей назначать гормональную терапию, при которой постоянно проводятся исследования и анализы на состояние пациента.
Так же врачом может быть назначена химиотерапия, физиотерапия или операционное вмешательство для удаления опухоли. После подобных мер назначается прием определенных антибиотиков, иммунодепрессантов, иммуномодуляторов.
Народные средства
Любые народные средства не могут заменить курс лечения, который назначается специалистом. Однако параллельно с гормональными препаратами возможен прием некоторых отваров трав.
Не забывайте только перед их применением проконсультироваться с врачом по данному поводу, так как самостоятельный прием любых сторонних лекарственных препаратов или трав может навредить вашему здоровью.
Среди лекарственных растений, которые применяются при заболеваниях надпочечников, следует выделить солодку. Оно в презентации не нуждается, однако при прочих лечебных свойствах, поможет защитить гидрокортизон при ферментации в печени.
Для приготовления отвара понадобится 500 мл воды и 2 чайной ложки корня. Вода доводиться до кипения, добавляется корень и варится 3 — 5 минут, после чего настаивается в темном месте в течение 7 часов. Пьется по 100 мл до еды.
Также в аптеках можно приобрести готовые сборы в фильтр-пакетах, которые удобно заваривать и пить.
В подобные сборы могут следующие травы:
- Корень петрушки.
- Одуванчик.
- Любисток.
- Ягоды можжевельника.
Резюме
Таким образом, при возникновении симптомов, которые могут свидетельствовать о наличии нарушения в работе надпочечников, стоит обязательно обращаться за консультацией к врачу. А ещё лучше периодически проходить плановый осмотр у узких специалистов.
| 6697 просмотров
Источник
Общие сведения
Надпочечники — это парный эндокринный орган, который вырабатывает огромное количество гормонов, регулирующих несколько процессов в организме человека. Каждый надпочечник располагается на верхнем полюсе почки и состоит из двух слоёв: корковый и мозговой. Для коркового слоя характерна выработка минералокортикоидов, половых гормонов и глюкокортикостеоидов. Мозговой слой отвечает за выработку норадреналина и адреналина.
При заболеваниях надпочечников выраженность клинической симптоматики зависит от того, какой слой был повреждён патологическим процессом. Надпочечниковая недостаточность обусловлена недостаточной выработкой корой надпочечников своих гормонов, что может быть связано с патологией в звене гипоталамо-гипофизарно-надпочечниковой системы.
Патогенез
Хроническая надпочечная недостаточность
Клинически надпочечниковая недостаточность начинает себя проявлять только после повреждения 90% объёма надпочечниковой ткани. Постепенно нарастающий недостаток альдостерона и кортизола негативно сказываются на белковом, углеводном, водно-солевом и липидном обмене. Формируется дегидратация с гипогликемией, гиперкалиемией, гипонатриемией и кетозом. Внутриклеточная дегидратация нарастает при уменьшении объёма циркулирующей плазмы, развивается выраженная артериальная гипотония, метаболический ацидоз, снижается показатель сердечного выброса (фракция выброса на ЭхоКГ), уменьшается скорость клубочковой фильтрации вплоть до развития анурии. У пациентов с первичной хронической недостаточностью надпочечников отмечается отрицательная обратная связь, обусловленная гиперпродукцией АКТГ гипофизом из-за недостатка кортизола. Именно этим объясняется гиперпигментация у таких пациентов.
Острая надпочечниковая недостаточность
При синдроме отмены патогенез острой надпочечниковой недостаточности связан с дисфункцией гипофиза на фоне его длительного подавления. При ДВС-синдроме может случиться острое кровоизлияние в надпочечники. Если кровоизлияние случилось на фоне менингококцемии, то говорят о синдроме Уотерхауса-Фридериксена. К острому кровоизлиянию может привести тяжёлый геморрагический диатез (СКВ, болезнь Шенлейна-Геноха) или любой вид сепсиса.
Классификация
Заболевания надпочечников подразделяются на заболевания коры и мозгового слоя.
Заболевания коры
Надпочечниковая недостаточность подразделяется на острую и хроническую формы в зависимости от скорости развития клинической симптоматики.
Острая надпочечниковая недостаточность это ургентный клинический синдром, вызванный резким либо выраженным снижением функциональных резервов надпочечниковой коры. Острая форма требует своевременной заместительной гормональной терапии.
Хроническая надпочечниковая недостаточность подразделяется на:
- Первичную форму. Первичная хроническая недостаточность связана с недостаточной выработкой гормонов из-за деструктивных процессов в самих надпочечниках.
- Вторичная форма. Вторичная надпочечниковая недостаточность развивается с участием гипофиза, который либо недостаточно, либо полностью не справляется с выработкой АКТГ.
- Третичная форма. Гипоталамус не способен вырабатывать кортикотропин-рилизинг-гормон.
Опухоли коры надпочечников:
- Синдром Конна. Чаще всего причиной патологии является двусторонняя гиперплазия коры надпочечников.
- Синдром Иценко-Кушинга.
Гиперплазия левого надпочечника встречается чаще, чем правого. Гиперплазия правого надпочечника протекает практически бессимптомно и чаще всего диагностируется уже при патологоанатомическом обследовании после смерти пациента. Узелковая гиперплазия латеральной ножки левого надпочечника может деформировать орган в зависимости от размера узла. Гиперплазия медиальной ножки также может стать причиной дисфункции надпочечника.
Заболевания мозгового слоя
К патологии мозгового слоя относится феохромоцитома.
Причины
Первичная хроническая недостаточность может развиваться в результате нескольких причин:
- аутоиммунная деструкция надпочечниковой коры (встречается чаще всего);
- опухолевые метастазы, туберкулёз, грибоквые инфекции, ВИЧ, амилоидоз, сифилис, адренолейкодистрофия;
- двустороннее кровотечение в надпочечники на фоне антикоагулянтной терапии, удаление надпочечников у пациентов с синдромом Иценко-Кушинга.
Вторичная надпочечниковая недостаточность формируется при объёмных образованиях в турецком седле и часто сочетается сниженным уровнем тиреотропного, лютеинизирующего, соматотропного и фолликулостимулирующих гормонов.
Третичная надпочечниковая недостаточность формируется при длительной терапии глюкокортикостероидами у пациентов с системными заболеваниями.
Острая надпочечниковая недостаточность развивается из-за декомпенсации хронической формы, на фоне отмены глюкокортикостероидов и из-за кровоизлияния в надпочечники.
Симптомы надпочечниковой недостаточности
Хроническая надпочечниковая недостаточность
Для первичной надпочечниковой недостаточности характерно бессимптомное течение. Заболевания надпочечников характеризуются плавным нарастанием мышечной слабости, утомляемости, отсутствием аппетита, гипотензией, гипокалиемией, гиперпигментацией.
- Астения. Самая основная жалоба. На начальном этапе мышечная и общая слабость могут беспокоить только эпизодически после перенесённых стрессов. Симптоматика проходит после сна, а затем снова постепенно нарастает. Помимо физической адинамии параллельно отмечается психическая астенизация вплоть до психоза. Слабость в мышцах появляется из-за гипогликемии (нарушением углеводного обмена) и гипокалиемии (патология электролитного обмена).
- Гиперпигментация слизистых оболочек и кожных покровов. Появляется при первичной недостаточности и приобретает вид диффузного бронзового или коричневого потемнения как на открытых, так и на закрытых участках тела. Генерализованная гиперпигментация вызвана избыточной выработкой b-миелостимулирующего гормона и АКТГ. В некоторых случаях появляются веснушки или витилиго, свидетельствующие об аутоиммунном процессе. Самым первым признаком патологии может быть слишком длительная сохранность загара.
- Расстройства ЖКТ. Пациенты жалуются на тошноту с рвотой, отсутствие аппетита. Редко появляется жидкий стул. Изменения в работе пищеварительного тракта связаны с повышенной секрецией NaCl в просвет кишечника, а также со снижением выработки пепсина и соляной кислоты. Потеря натрия при рвоте и диарее усиливается, что провоцирует развитие острой недостаточности надпочечников.
- Снижение веса. Является постоянным симптомом, что связано с дегидратацией, нарушением всасываемости в просвете кишечника и сниженным аппетитом.
- Гипотония. Может проявляться уже на самых ранних стадиях патологии и связана со снижением натрия в организме, уменьшением объёма плазмы.
- Гипогликемия. Снижение сахара регистрируется как натощак, так и через 2-3 часа после приёма продуктов, богатых углеводами. Гипогликемические приступы сопровождаются потливостью, чувством голода, выраженной слабостью. Сахар в крови падает из-за уменьшения выработки кортизола, снижения запасов гликогена в печени, уменьшения глюконеогенеза.
- Нарушения в работе нервной системы. У каждого второго пациента отмечается снижение памяти, умственной активности. Появляется раздражительность, апатия.
- Никтурия. Развивается из-за сниженной клубочковой фильтрации и замедления почечного кровотока.
Болезни надпочечников у взрослых протекают по-разному. При сохранности яичек у мужчин не наблюдается половая дисфункция даже при прекращении выработки надпочечниками андрогенов. А у женщин снижается либидо, исчезают волосы в лобковой и подмышечной областях.
Длительная дисфункция коры надпочечников может привести к образованию ушных кальцификатов, что обусловлено гиперкалициемией. Врождённая дисфункция коры надпочечников, известная также как андрогенитальный синдром или врождённая гиперплазия надпочечников, проявляется ускоренным физическим развитием и ранним половым созреванием по мужскому типу. Отмечается неправильное строение наружных гениталий.
Клиническая картина при вторичной недостаточности аналогична за исключением гиперпигментации. Также отмечается наименьшая выраженность либо полное отсутствие признаков недостаточности минералокортикоидов. Воспаление надпочечников может сопровождаться недостаточностью гормона роста, гипотиреозом и гипогонадизмом.
Острая надпочечниковая недостаточность
Патология может протекать по трём сценариям:
- Сердечно-сосудистая форма. У пациента преобладает симптоматика острой недостаточности кровообращения в виде нитевидного пульса, выраженной гипотонии, похолодания конечностей, бледности лица с акроцианозом, коллапсом и анурией.
- Желудочно-кишечная форма. Нарушение работы надпочечников проявляются симптоматикой, схожей с острым животом – пациенты жалуются на спастический болевой синдром в эпигастрии, выраженный метеоризм, жидкий стул, неукротимую рвоту с прожилками крови, непрекращающуюся тошноту.
- Нервно-психическая форма. Преобладают менингеальные симптомы, головная боль, ступор, заторможенность, бред, очаговая симптоматика, судорожный синдром.
Крайне редко эти формы встречаются в чистом виде, в большинстве случаев отмечается их сочетание.
Симптомы надпочечниковой недостаточности у женщин в остром периоде не отличаются от проявлений у мужчин. Симптомы заболевания надпочечника у мужчин:
- бледность кожных покровов;
- быстрая утомляемость;
- нервозность.
Болезнь надпочечников у женщин протекает по разному типу в зависимости от причины и диагноза.
Диагностика заболевания надпочечника
У пациентов с хронической недостаточностью надпочечников часто диагностируется гипохромная либо нормохромная анемия, эозинофилия, относительный лимфоцитоз и умеренная лейкопения.
Характерным признаком при лабораторных обследованиях является повышение уровня креатинина и калия при одновременном заниженном показателе натрия, что указывает на влияние кортикостероидов на работу почечной системы и изменение соотношения электролитов во внутри- и внеклеточном пространстве.
Дополнительная диагностика позволяет выявить снижение уровня сахара в крови натощак. Глюкозотолерантный тест выводит плоскую сахарную кривую.
Подтвердить гормональный дефицит коры надпочечников можно по результатам уровня свободного кортизола в суточной моче (радиоиммунный метод) и уровня кортизола в утренний период (6-8 часов).
Для дифференциальной диагностики первичной и вторичной недостаточности проводятся исследования АКТГ, концентрация которого будет повышена при первичной форме и снижена при вторичной.
Стимулирующие фармакологические тесты, выявляющие пограничную патологию, позволяют более достоверно исследовать функциональные особенности надпочечников. Для диагностирования гиперальдостеронизма определяют концентрацию ренина и альдостерона в плазме крови.
Лечение надпочечниковой недостаточности
При хронической недостаточности терапия направлена на замещение недостающих гормонов и устранение причин, повлекших формирование патологии. Лечение воспаления надпочечников проводится по нескольким направлениям:
- Этиотропная терапия. Медикаментозно лечатся грибковые заболевания, туберкулёз, сепсис. Хирургически – новообразования и аневризмы.
- Патогенетическая терапия. Назначаются анаболические стероиды, глюкокортикостероиды, минералокортикоиды.
- Симптоматическая терапия. Основывается на диетотерапии и витаминотерапии.
При острой патологии назначается иное лечение. Болезнь надпочечников купируется при проведении комплексной терапии:
- коррекция электролитного дисбаланса (раствор глюкозы 10-20%, изотонический раствор Na);
- массивная кортикостероидная заместительная терапия (Гидрокортизон);
- лечение патологии, спровоцировавшей острый процесс.
Болезнь надпочечников у женщин требует тщательного поиска первопричины.
Доктора
Лекарства
- глюкокортикостероиды (Ацетат кортизона, Гидрокортизон, Преднизолон);
- анаболические стероиды (Феноболил, Ретаболил, Силаболил);
- минералокортикоиды (ДОКСА).
Процедуры и операции
К оперативному вмешательству прибегают при подозрении на злокачественное новообразование надпочечника, а также, если в результате разрастания опухоли орган начинает вырабатывать гормоны в избыточном количестве, негативно влияя на качество жизни пациента. Неактивные опухоли небольших размеров без подозрения на озлокачествление не оперируют.
Хирургическое вмешательство может проводиться по нескольким оперативным доступам.
Предпочтение отдаётся наименее травматичным и наиболее прогрессивным доступам к надпочечнику. Таким является ретроперитонеальный (внебрюшинный) поясничный доступ, которым имеет 2 модификации:
- CORA. При проведении классической ретроперитонеоскопической операции пациента кладут на стол на живот. В области поясничного отдела делается 3 прокола и вводятся два инструмента с видеокамерой. Не проникая в брюшную полость и манипулируя инструментами хирург выделяет надпочечник, клипирует его сосуды и удаляет орган. Длительность операции при неосложнённом случае составляет всего 30-40 минут. Плюсом операции является отсутствие шрама на передней брюшной полости и отсутствие нагнетания углекислого газа в брюшную полость. Травматичность метода настолько минимальна, что уже вечером пациенты могут спокойно ужинать самостоятельно и через 2-3 дня выписываются домой. Доступ CORA позволяет удалить опухоли размером до 8 см. После удаления надпочечниковая опухоль подвергается измельчению в специальном контейнере с последующим выведением из тела через размеры в поясничной области длиной 1,5-2 см. После оперативного вмешательства пациенту накладывается 3 небольших шва.
- SARA. Однопортовая ретроперитонеоскопическая адреналэктомия считается наименее травматичным, т.к. оперативное вмешательство проводится на одном единственном разрезе длиной 3 см. Для операции используется эндоскоп с видеокамерой и инструменты. Оперативное вмешательство завершается удалением опухоли и формированием единственного шва на поясничной области.
Надпочечниковая недостаточность у детей
Надпочечниковая недостаточность в педиатрии встречается крайне редко, и не имеет каких-либо специфических проявлений. Патология может носить врождённый характер (врождённая дисфункция коры надпочечников), а может быть приобретённой. Гипокортицизм представляет угрозу для жизни ребёнка.
Учитывая физиологическую и анатомическую незрелость надпочечников у детей не достигших 3-летнего возраста, острую форму недостаточности может вызвать любой из перечисленных факторов:
- Инфекционные заболевания. Воспаление надпочечников может быть паразитарной, грибковой, вирусной или бактериальной этиологии.
- Аутоиммунные процессы (повреждение тканей надпочечников собственными антителами).
- Стрессы.
- Кровоизлияния в надпочечники (в результате травматического повреждения либо на фоне менингококковой инфекции).
У детей острая форма может развиться при родовом повреждении надпочечников при тазовом предлежании плода, а также в результате применения антикоагулянтов, при отмене глюкокортикостероидов. Основной причиной патологии у детей считается аутоиммунный процесс (у 80% пациентов).
Начальными симптомами патологии может быть малоподвижность ребёнка, снижение суточного объёма мочи, падение кровяного давления, тахикардия, сниженный мышечный тонус. Рвота и жидкий стул довольно быстро приводят к обезвоживанию детского организма.
Прогноз
Прогноз зависит от индивидуальных особенностей организма, диагноза, наличия сопутствующей патологии. В большинстве случае патология поддаётся коррекции. При отсутствии адекватной терапии у пациента с феохромоцитомой, могут развиться инфаркты и инсульты на фоне осложнённых гипертонических кризов. Возможен и летальный исход.
Список источников
- Джериева И.С. Лекция на тему «Заболевания надпочечника»
- Фадеев В.В., Мельниченко Г.А. «Надпочечниковая недостаточность», статья в журнале РМЖ №24, 2001
- Мельниченко Г.А., Фадеев В.В., Бузиашвили И.И. «Этиологические аспекты первичной хронической надпочечниковой недостаточности», Проблемы эндокринологии, 1998
Источник
