Как вылечить гемофильную палочку
Гемофильная палочка – в медицинской сфере носит второе название – инфекция инфлюэнца. Острый инфекционный процесс в подавляющем большинстве случаев поражает органы дыхательной системы и ЦНС, а также приводит к формированию гнойных очагов на различных органах.
Онлайн консультация по заболеванию «Гемофильная палочка».
Задайте бесплатно вопрос специалистам: Инфекционист.
Возбудителем выступает микроорганизм, который относится к классу гемофлюсов. Его опасность заключается в том, что он имеет большое количество разновидностей. В настоящее время известно больше пятнадцати. Источником заражения выступает только человек.
Инфекция имеет большое количество симптомов, основными из которых являются повышение температуры тела, насморк, болезненность и неприятные ощущения в горле, кашель и сильные головные боли.
Диагностика основывается на данных, полученных в ходе осуществления лабораторных анализов. Не последнее место также занимает физикальный осмотр. Тактика терапии в подавляющем большинстве случаев консервативная и основывается на приёме лекарств.
Возбудителем инфекции инфлюэнца выступает микроорганизм, который имеет такие характеристики:
- по виду представляет собой небольшую коккобациллу, диаметр которой может варьироваться от 0.3 до одного микрометра;
- имеет более пятнадцати разновидностей;
- разделяется на семь биотипов;
- существует в шести антигенно различающихся капсульных типах;
- чувствителен к антибактериальным веществам.
Одновременно источником и резервуаром гемофильной палочки является человек. Наиболее часто возбудитель локализуется в носу и поражает детей, не достигших шестилетнего возраста. Клиницисты отмечают, что в последнее время увеличивается процент встречаемости патологии у взрослых.
Основной путь передачи – воздушно-капельный, а это означает, что распространение возбудителя осуществляется в таких случаях:
- во время сильного кашля или чихания;
- при разговоре;
- выделения слизи или мокроты из ротоглотки или носоглотки.
Наибольшая вероятность заражения наблюдается у тех, кто находится в радиусе трёх метров и менее от заражённого человека. Больной опасен для окружающих с момента появления первых симптомов вплоть до полного выздоровления.
Дополнительным путём инфицирования выступает контактно-бытовой механизм, например, через полотенце, игрушки, посуду и иные предметы быта.
Помимо этого, отмечается сезонность заболеваемости гемофильной палочкой – наиболее опасным является зимне-весенний период.
Основную группу риска составляют:
- груднички до шести месяцев и малыши до двух лет, реже от инфекции страдают дети возрастом от 3 до 5 лет. У новорождённых подобная патология практически не развивается, поскольку они имеют «материнский иммунитет»;
- люди преклонного возраста, а именно старше 65 лет;
- младенцы, которые по какой-либо причине находятся на искусственном вскармливании;
- недоношенные малыши;
- пациенты, перенёсшие удаление селезёнки;
- лица, страдающие от алкоголизма и наркомании;
- люди, в истории болезни которых, есть онкология;
- дети, проживающие в детских домах.
Из этого следует, что зачастую инфицированию подвергаются люди со слабой иммунной системой. При этом происходит увеличение численности палочки, проникновение возбудителя в кровь и распространение по внутренним тканям и системам. Наиболее часто поражается ЦНС, лёгкие, пазухи носа и костная система.
Гемофильная палочка существует в нескольких формах, которые будут отличаться по характеру протекания и симптоматике.
Таким образом, подобный микроорганизм вызывает:
- менингит гнойной формы;
- острое воспаление лёгких;
- сепсис;
- острую форму артрита;
- отит и синусит;
- перикардит;
- гемофильный целлюлит;
- эпиглоттит;
- остеомиелит.
Отдельно стоит выделить такую форму, как носительство. В таких случаях, несмотря на присутствие гемофильной палочки симптоматика полностью отсутствует, а человек ощущает себя совершенно здоровым. Однако даже при этом инфицированный является опасным для окружающих – это заключается в том, что он постоянно выделяет возбудителя в окружающую среду.
Продолжительность инкубационного периода установить достаточно сложно, однако клиницисты считают, что с момента заражения до появления первых клинических признаков проходит от двух до четырёх суток.
Симптоматика будет отличаться в зависимости от того, в какой форме протекает инфекция инфлюэнцы. Однако существует несколько проявлений, характерных для любой разновидности. Такая категория представлена:
- возрастанием температуры до 40 градусов;
- насморком и заложенностью носа;
- першением и болезненностью в горле;
- неприятными ощущениями, появляющимися во время глотания;
- кашлем с мокротой;
- постоянной сонливостью;
- головными болями;
- слабостью и общим недомоганием.
При развитии отита клиническая картина будет дополняться:
- пульсирующей болью в ухе;
- снижением слуха;
- выделением жидкости, нередко с примесью гноя, из слухового прохода.
В случаях формирования синусита или воспалительного процесса в придаточных пазухах носа у ребёнка или взрослого появятся:
- неприятные ощущения в носу, переносице или под глазом;
- обильные прозрачные или гнойные выделения из носа;
- хроническая заложенность носовой полости.
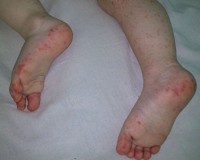
Протекание воспалительного процесса в подкожной жировой клетчатке будет выражаться в:
- отёчности щёк и области вокруг глазниц;
- приобретении кожным покровом в местах опухлости синевато-красного оттенка;
- появлении целлюлита на лице и шее – у грудничков, руках и ногах – детей старше пяти лет.
Для эпиглоттита или воспаления надгортанника характерна такая симптоматика:
- сильный озноб;
- синюшность кожи;
- одышка;
- нарушение ЧСС;
- обильное выделение слюны;
- остановка дыхания.
Пневмония, вызванная гемофильной палочкой, в своей клинической картине имеет такие признаки:
- ярко выраженная боль в груди;
- кашель, приводящий к выделению гнойной мокроты.
При развитии менингита основная симптоматика будет дополняться:
- увеличением размеров живота;
- характерным урчанием в желудке;
- расстройством акта дефекации;
- обильной рвотой;
- повышением температуры до 41 градуса;
- периодами потери сознания;
- судорожными припадками.
Такая форма нередко приводит к летальному исходу, наиболее часто у детей.

Менингит
Клиническая картина остеомиелита представлена:
- ознобом;
- бредом, галлюцинациями;
- потерей сознания;
- сильными болями в конечностях;
- отёчностью тканей, расположенных над поражённым участком кости;
- патологическим покраснением кожи.
Симптоматика септицемии включает в себя:
- спленомегалию или увеличение селезёнки;
- снижение АД;
- учащение пульса;
- появление кровоизлияний на кожном покрове туловища, рук, ног и лица.
При возникновении одного или нескольких из вышеуказанных симптомов необходимо обратиться за помощью к инфекционисту или педиатру. В случаях заражения гемофильной палочкой женщин в период вынашивания ребёнка, то в диагностике также принимает участие специалист из области гинекологии.
Перед тем как назначить лечение гемофильной палочки клиницисту необходимо изучить данные лабораторно-инструментальных обследований пациента, однако, прежде всего, врачу следует самостоятельно выполнить несколько манипуляций:
- изучить историю болезни пациента;
- собрать жизненный анамнез больного;
- провести тщательный физикальный осмотр, направленный на оценивание состояния кожного покрова, измерение АД, температуры и пульса. Поскольку могут быть поражены ЛОР-органы, дополнительно человека осматривает отоларинголог;
- детально опросить пациента или его родителей для выяснения степени выраженности симптоматики.
Лабораторные исследования предусматривают осуществление:
- анализа плазмы крови – для выявления ДНК возбудителя;
- ПЦР-тестов;
- бактериального посева мокроты, ликвора или мазка из зева на специфические питательные среды, которые могут присутствовать в мазке;
- серологических проб.
Инструментальные диагностические мероприятия нужны не столько для установления правильного диагноза, сколько для выявления осложнений. Наиболее информативными считаются УЗИ, рентгенография, КТ и МРТ.
Лечить гемофильную палочку можно консервативными методиками. Ребёнку или взрослому показано:
- соблюдение постельного режима;
- отказ от солёной пищи и обильное питье;
- приём антибактериальных средств – зачастую антибиотики пьют не дольше двухнедельного срока;
- введение дезинтоксикационных растворов;
- использование лекарств для купирования симптоматики, в частности, жаропонижающих, отхаркивающих и сосудосуживающих средств;
- применение витаминных комплексов и иммуномодуляторов.
Хирургическое вмешательство при инфекции инфлюэнцы не предусматривается.
Если по какой-либо причине пациент игнорирует симптоматику или отказывается сдавать анализы для лабораторных изучений и проходить лечение, то существует высокая вероятность развития таких последствий:
- инфекционно-токсический шок;
- потеря слуха;
- стойкое снижение остроты зрения;
- сепсис;
- асфиксия;
- отёчность головного мозга;
- острая дыхательная недостаточность;
- расстройства психики.
Специфические профилактические мероприятия заключаются в осуществлении прививки от гемофильной палочки. Лучше всего проводить такую процедуру детям, возрастом от 3 месяцев до 2 лет. На сегодня наиболее эффективными вакцинами выступают:
- «Акт-Хиб»;
- «Хиберикс»;
- «Пентаксим»;
- «Инфанрикс Гекса»;
- «Вакцина гемофильная типа b конъюгированная сухая».
Вакцинацию также может назначить лечащий врач по индивидуальным показаниям для каждого пациента. Среди дополнительных мер профилактики выделяют укрепление иммунной системы.
Прогноз патологического влияния гемофильной палочки будет диктоваться формой протекания инфекционного процесса. У лиц из основной группы риска летальность наблюдается в 20% случаев, а осложнения развиваются в 35%.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Источник
Гемофильная инфекция – это группа бактериальных инфекций, вызываемых палочкой инфлюэнцы (Пфейффера). Наиболее часто поражаются органы дыхания, головной мозг, опорно-двигательная система; при генерализации возникает сепсис. Около трети переболевших остаются пожизненными инвалидами либо имеют стойкие нарушения работы ЦНС, суставов, ЛОР-органов. Диагностика гемофильной инфекции строится на обнаружении возбудителя (молекулярно-генетическое, бактериологическое исследование), растущего титра антител к патогену (ИФА). Лечение: этиотропная антибиотикотерапия, патогенетические меры, симптоматическая терапия.
Общие сведения
Гемофильная инфекция (Хиб-инфекция) представляет собой патологический процесс, вызываемый условно-патогенными микроорганизмами. Возбудитель был открыт в 1892 г. немецким иммунологом Р. Пфейффером (палочка носит его фамилию). Инфекция распространена повсеместно, заболеваемость повышается в зимне-весенний период. До трети всех менингитов детского возраста вызывается гемофильной палочкой. Преимущественно страдают дети младше 5 лет, гендерных различий нет. По некоторым данным, до 40-70% детей, посещающих дошкольные учреждения, являются носителями бактерии.
Причины
Возбудитель инфекции – бактерия рода Haemophilus (вид Н. influenzae), наиболее часто поражения у человека вызывает палочка H. influenzae типа b. Микроорганизм является условно-патогенным представителем нормальной микрофлоры слизистых оболочек респираторного тракта человека. Источником инфекции могут быть здоровые носители, а также больные люди. Пути передачи – воздушно-капельный, у детей нередко сочетается с контактным (через общие игрушки, столовые приборы).
Факторы риска
Группу высокого риска составляют проживающие в домах престарелых, интернатах, лица после спленэктомии, новорожденные дети на искусственном вскармливании, ВИЧ-инфицированные, пациенты, длительно получающие системные глюкокортикостероиды, онкологические больные. Основные факторы риска:
- возраст: до 2-х лет и старше 60-ти;
- вредные зависимости: алкоголизм, наркомания;
- иммуносупрессия;
- недоношенность;
- пороки сердца;
- гипогаммаглобулинемия;
- неудовлетворительные санитарно-гигиенические условия.
Патогенез
Патогенез инфекции окончательно не изучен. При попадании внутрь организма человека бактерия длительно персистирует во входных воротах, находясь вне- и внутриклеточно. Колонизация может происходить типируемыми и нетипируемыми штаммами с динамической сменой микробного пейзажа. У серотипа b имеются протеазы, способные инактивировать секреторные иммуноглобулины слизистой. Белки оболочки-капсулы гемофильной палочки могут блокировать фагоцитоз.
При снижении резистентных свойств организма (сопутствующее вирусное поражение, стресс, переохлаждение) возникает активация размножения возбудителя и местное воспаление. Гемофильная палочка может пенентрировать слизистую, попадать в системный кровоток, распространяться по органам-мишеням (головной мозг, легкие, мягкие ткани). Бактерия способна размножаться в крови, формируя бактериемию с вторичными очагами, а затем септическое состояние.
Классификация
Гемофильная инфекция чаще представляет собой болезнь, связанную с переходом латентной патологии в манифестную после бессимптомной колонизации верхних дыхательных путей микроорганизмами. Хиб-инфекцию можно классифицировать по клиническим проявлениям:
- Инвазивная. Включает эпиглоттит, менингит, пневмонию, поражения костей, суставов, подкожно-жировой клетчатки. Более 85% случаев выявляется у детей младше 4-х лет.
- Неинвазивная. Часто вызывается нетипируемыми штаммами, протекает как рецидивирующий синусит, отит, конъюнктивит. Поражаются как дети, так и взрослые.
- Сепсис. Характерно бурное течение, высокая летальность, отсутствие вторичных очагов. Обычно заболевают младенцы в возрасте 6-12 месяцев, роженицы. Больные погибают от септического шока.
Симптомы гемофильной инфекции
Хиб-инфекция обладает коротким инкубационным периодом ‒ 2-4 дня. Симптомы разнятся в зависимости от поражаемого органа, но в типичных случаях начинаются остро с повышения температуры тела более 38,5°C, озноба, слабости. При воспалении надгортанника страдает способность к речи, глотанию, возникает слюнотечение, нехватка воздуха на вдохе. Дыхание становится шумным, кожа приобретает синюшный оттенок. Пациенты сидят, вытянув подбородок и подавшись вперед.
Для начала менингита характерны проявления, сходные с ОРВИ: кашель, насморк, лихорадка более 38°C. Затем возникают заторможенность, выраженные головные боли с рвотой на высоте болевого пика, ригидность затылочных мышц, светобоязнь. Появляются бред, галлюцинации, сонливость. Присоединение сепсиса манифестирует геморрагической сыпью на различных участках тела. На лице, шее возникают болезненные красные уплотнения (целлюлит, флегмона).
Симптомы пневмонии – насморк, сухой кашель, першение в горле. Через несколько суток возникает учащение кашлевых толчков, появление скудной мокроты, боли в грудной клетке при вдохе, лихорадка более 39°C. Пациенты отмечают нарастающую нехватку воздуха, бледность, а затем синюшность кожи, обильное потоотделение. Одышка поначалу заметна только при физической нагрузке, со временем появляется в покое. Нарастает слабость, требуется вынужденное положение.
У детей до первого года жизни симптомы менингита, вызванного гемофильной палочкой, могут проявляться как стойкая лихорадка свыше 39°C, не купируемая жаропонижающими средствами, срыгивания (эквивалент рвоты), постоянный пронзительный «мозговой крик». Нередко возникают судороги, подергивания мимических мышц, выбухание и пульсация большого родничка. Дети могут отказываться от еды, становиться вялыми, сонливыми либо, наоборот, пребывать в психомоторном возбуждении.
Осложнения
Гемофильная инфекция имеет ряд осложнений, основным из которых является острая дыхательная недостаточность. Она развивается вследствие асфиксии либо из-за отека респираторной ткани. До 70% случаев пневмоний, вызванных гемофильной бактерией, у детей осложняются плевритом. Часто возникают абсцессы надгортанника. Опасным осложнением менингита является отек головного мозга.
Сепсис вызывает симптомы полиорганной недостаточности у 20% больных. Отдаленные последствия перенесенной гемофильной инфекции: хронические патологии ЛОР-органов (отиты, синуситы, глухота), слепота после менингита и эндофтальмита, остеомиелит. До 50% детей, переболевших гемофильным менингитом, получают группу инвалидности. Редкими осложнениями являются хронические перикардиты, артриты.
Диагностика
Диагностика гемофильной инфекции осуществляется врачами различных специальностей, чаще педиатрами, инфекционистами. Важен тщательный сбор эпидемиологического анамнеза, особенно вакцинальной истории ребенка либо взрослого. Основные лабораторно-инструментальные и клинические признаки болезни:
- Физикальные данные. Объективно выявляются симптомы ДН: одышка, изменение оттенка кожи, втягивание межреберных промежутков, вынужденное положение. На коже туловища и конечностей при сепсисе определяется геморрагическая сыпь. Неврологические проявления включают ригидность мышц затылка, положительный симптом Ласега, Кернига, Брудзинского. Гнойные поражения кожи выглядят гиперемированными, флюктуирующими, отекшими, резко болезненными.
- Ларингоскопия. Симптомы эпиглоттита требуют осмотра ЛОР-врача с проведением визуальной оценки состояния дыхательных путей. При непрямой ларингоскопии выявляется гиперемия зева, большое количество слюны, слизи. Надгортанник увеличен в размерах, багрово-синюшного оттенка, вход в гортань сужен из-за отека стенок.
- Лабораторные исследования. Определяется лейкоцитоз с резким сдвигом формулы влево, ускорение СОЭ. При сепсисе возникает анемия, тромбоцитопения, регистрируется рост активности печеночных трансаминаз, мочевины, креатинина, а также билирубина, Д-димера, гипоальбуминемия. В ОАМ – увеличение плотности, протеинурия, эритроцитурия. Ликворограмма характеризуется нейтрофильным плеоцитозом.
- Идентификация инфекционных агентов. Обнаружение бактерии производится путем микроскопии и посева на питательные среды смывов из носоглотки, зева, мокроты, ликвора, крови или гнойного отделяемого. Наиболее быстрым методом детекции инфекционной палочки является ПЦР. Серологическая диагностика (ИФА) проводится в парных сыворотках с интервалом не менее 14 дней, служит для ретроспективного подтверждения диагноза.
- Инструментальные методы. Необходимо проведение рентгена органов грудной клетки либо низкодозовой КТ легких. Рентгенография шеи в боковой проекции применяется при подозрении на эпиглоттит. В тяжелых случаях возможно выполнение оптиковолоконной ларингобронхоскопии. Рекомендуется УЗИ мягких тканей, брюшной полости. При симптомах менингита обязательна люмбальная пункция.
Дифференциальная диагностика
Дифференциальная диагностика проводится с гнойными менингитами и пневмониями иной этиологии (часто различия только лабораторные, определяются при выделении возбудителя). Эпиглоттит клинически сходен с паратонзиллярным, заглоточным абсцессами. Похожую клинику имеют инородные тела гортани, ожоги кислотами, щелочами, однако в этих случаях обычно известны подробности анамнеза. Может потребоваться исключение острого стенозирующего ларингита, истинного дифтерийного крупа.
Лечение гемофильной инфекции
Показания для госпитализации
Хиб-инфекция в форме эпиглоттита, флегмоны, поражения жировой клетчатки на лице или менингита – показание для экстренной госпитализации, нередко в отделение интенсивной терапии. Стационарное лечение рекомендовано проводить, исходя из тяжести состояния. Так, пневмония без дыхательной недостаточности может купироваться амбулаторно. Существуют эпидемические показания для госпитального прохождения терапии.
До 5-7 дня нормальной температуры тела при менингитах и воспалении надгортанника назначается строгий постельный режим, проводится профилактика пролежней, гипостатической пневмонии. Рекомендуется высокобелковая, витаминизированная диета, увеличение водной нагрузки (в отсутствие противопоказаний).
Консервативная терапия
Пациенты с гемофильной инфекцией обязательно должны получать антибактериальные средства, которые необходимо вводить с первых часов подтверждения диагноза. Лечение лучше начинать с инфузионного введения лекарств. Важно проводить санацию контактных лиц, поскольку у 70% ухаживающих за больными выявляются патогенные гемофильные палочки. Лечебная тактика включает:
- Этиотропное лечение. Назначаются антибиотики широкого спектра действия с учетом растущей антибиотикорезистентности. Препараты выбора: защищенные пенициллины, цефалоспорины, можно использовать макролиды, карбапенемы и фторхинолоны.
- Патогенетические средства. Проводится массивная инфузионная дезинтоксикация гидроксиэтилкрахмалами, кристаллоидами, введение растворов альбумина, свежезамороженной плазмы. Возможно назначение НПВС, реже глюкокортикостероидов.
- Симптоматическая терапия. Включает жаропонижающие, обезболивающие, седативные и другие препараты – муколитики, противокашлевые. Используются диуретики, оксигенотерапия, противосудорожные средства. Проводится коррекция кислотно-щелочного баланса, компенсирование хронических патологий.
Хирургическое лечение
Осуществляется в случае возникновения флегмон и абсцессов, особенно на лице. У половины больных с гнойными артритами плечевых и тазобедренных суставов возникает необходимость в лечебной артроскопии. Местное лечение после широкого иссечения гнойного очага состоит в промывании, применении антисептиков для повязок в растворимых, реже мазевых формах. Нередко для улучшения проходимости респираторного тракта осуществляется трахеостомия.
Прогноз и профилактика
Прогноз всегда серьезный и зависит от формы гемофильной инфекции. Летальность достигает 10-20%. Разработана специфическая профилактика. Вакцины разрешены к введению с 3-х месяцев жизни, по схеме 3-4,5-6 месяцев, ревакцинация проводится в 1,5 года. Применяются как в виде многокомпонентных (Пентаксим, Инфанрикс Гекса), так и монопрепаратов (АктХИБ, Хиберикс). После 5-ти лет вакцинация здоровым детям не проводится.
Неспецифическими мерами является санитарно-просветительская работа с населением, санация бактерионосителей в очагах, улучшение условий проживания. Важным звеном профилактики является изоляция больных и контактных лиц на дому или стационаре, карантинные мероприятия в детских учреждениях (до 10 дней). Экстренная антибиотикопрофилактика показана лицам из групп риска.
Источник
