Как вылечить микоз крупных складок

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Микоз крупных складок – поражение кожи складок и прилегающих к ним участков, вызываемое Trichophyton rubrum, Epidermophyton floccosum (seu inguinale), a также Trichophyton mentagrophytes.
[1], [2], [3], [4], [5]
Код по МКБ-10
B37.2 Кандидоз кожи и ногтей
Патогенез микоза крупных складок
Микоз крупных (паховобедренные и межъягодичная складки и кожа под молочными железами, складки живота и др.) складок чаще всего развивается в результате предрасполагающих экзогенных факторов, благоприятствующих внедрению и распространению гриба. Основными экзогенными факторами являются мацерация и трение, возникающие у полным людей и при ношении тесной, синтетической, не по сезону теплой одежды, предрасполагающей к повышенной потливости. Эндогенные факторы для развития поражения складок такие же, как и для распространенного микоза гладкой кожи. Микоз складок чаще всего развивается при наличии очаговой грибковой инфекции на стопах. При микозе стоп патогенный гриб может попадать в кожу паховых складок экзогенно, реже лимфогенно или гематогенно. Заболевание обычно рецидивирует весной или осенью, оно широко распространено в странах с влажным, жарким климатом.
Симптомы микоза крупных складок
Микоз паховых складок, вызванный красным трихофитоном, характеризуется полиморфными высыпаниями на коже, зудом разной интенсивности и хроническим течением. Заболевание проявляется красными шелушащимися очагами, круглой или овальной формы, со склонностью к периферическому росту, слиянию, полициклическими очертаниями и отечным, вишнево-красного цвета, прерывистым валиком, состоящим из фолликулярных папул, отдельных пустул и везикул. Кожа в пределах паховой складки слабо инфильтрирована, в ее глубине возможны мацерация и поверхностные трещины. Со временем очаг в средней части приобретает 6ypоватый оттенок и постепенно выходит за пределы складки. Проявления болезни бывают и двухсторонними, однако располагаются в складках и на 6eдpax обычно асимметрично.
Аналогичные клинические проявления возникают в пахово-бедренных складках при паховой эпидермофитии. Этот микоз преимущественно поражает кожу паховых складок, редко – ногтевые пластинки, и характеризуется хронически рецидивирующим течением. Заражение происходит при контакте с больным человеком, а также через предметы туалета, которыми пользовался больной (мочалки, судна, белье).
Какие анализы необходимы?
Дифференциальная диагностика микоза крупных складок
Поражение дерматофитами крупных складок надо дифференцировать от эритразмы, псориаза складок, себорейного дерматита, стрептококковой и кандидозной опрелости (интертриго).
[6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Лечение микоза крупных складок
Рекомендуют наружную терапию препаратами с противогрибковой активностью и широким спектром действия, такими, как азолы, аллиламины, производные циклопирокса и аморолфина. Важным является адекватное воздействие на патогенетический фон заболевания.
Источник
Одним из самых распространенных кожных грибковых заболеваний является микоз крупных складок. Болезнь охватывает кожу промежности и паха, мошонки у мужчин, под молочными железами у женщин, область между ягодицами, стопы ног. Недуг опасен осложнениями в виде появления язв на пораженных участках, вторичного инфицирования и интоксикации от грибка. Своевременное обращение к врачу и четкое следование схеме лечения, избавит от неприятных симптомов и последствий.

Этиология и патогенез
Микоз складок кожи развивается вследствие деятельности грибков трихофитона красного и эпидермафитона пахового. Передается через общественные банные заведения, одежду и обувь зараженного человека, а также при тесном общении с ним через инструменты педикюра и маникюра, которые не прошли дезинфекцию. Жизнеспособными грибы становятся только при наличии благоприятных для них условий. Причины поражения могут быть внешними и внутренними.
| Внешние причины | Внутренние причины |
| Тесная одежда или обувь, которая натирает складки кожи и нарушает ее целостность | Ослабленный иммунитет, прием антибиотиков |
| Игнорирование правил личной гигиены | Нерегулярное питание, вредные привычки |
| Обильное потоотделение (потовые выделения — идеальная среда для размножения грибков и бактерий) | Проблемы с ЖКТ |
| Редко сменяемое нижнее белье и ежедневные прокладки, повышенная влажность промежности | Хронические заболевания |
Вернуться к оглавлению
Симптоматика
Начало болезни по признакам может быть похоже на дерматит, раздраженную кожу, аллергические проявления, потому к врачу обращаются, когда недуг уже прогрессирует. В зависимости от локализации грибка, симптомы заболевания такие:
| Заболевание | Локализация | Симптомы |
| Паховый микоз или эпидермофития паховая | Пах и прилегающие области кожи, внутренняя сторона бедер, в межъягодичной зоне. У мужчин — область мошонки, у женщин — складки под грудью. Иногда распространяется на локти и подколенные складки |
|
| Рубруфития крупных складок | Внутренняя сторона бедер, пах, складки между ягодицами, зона под коленями |
|
| Микоз стоп | Стопы ног. Заболевание может возникнуть из-за общего инфицирования организма трихофитоном и эпидермафитоном |
|
Вернуться к оглавлению
Диагностика микоза крупных складок
Диагностические меры заключаются в определении вида грибка и исключения заболеваний с похожими симптомами: стрептококковые воспаления, опрелости, псориаз, себорея, эритразма. Для этого делают соскоб на микроспорию грибка. Биоматериал берут с краев очага поражения и помещают на предметное стекло. Если грибок с крупных складок переместился на стопы, на анализ берут частицы ороговевшего слоя пораженных участков и соскоб с ногтя. Также используется метод культурирования. Чешуйки или экссудат высевают на питательные среды, а затем проводят микроскопическое исследование.
Вернуться к оглавлению
Как лечить?
 После осмотра у специалиста назначается лечение противогрибковыми препаратами.
После осмотра у специалиста назначается лечение противогрибковыми препаратами.
Лечение проводится только после диагностики, поскольку необходимо точно знать вид патогенного грибка, иначе терапия может быть неэффективной. Проводиться она должна под контролем врача, самостоятельно назначать себе препараты нельзя. Можно использовать народные средства, но они не должны замещать медикаментозного лечения. Лечение микоза крупных складок длится от 2-х до 4-х недель. Сначала требуется снять воспаление. Для этого применяются примочки с борной кислотой, хлоргексидином или резорцином. Применяется крем «Низорал», «Ламизил», «Экзодерил», «Травокорт». Для предотвращения возврата болезни, после устранения очагов поражения, применяют «Амиказол», «Леварил», «Батрафен», примочки из салицилового спирта.
Вернуться к оглавлению
Народные методы
Широко применяются различные травяные сборы, отвары и настои, которые можно употреблять внутрь или делать примочки. Перед использованием следует проконсультироваться с врачом, поскольку лекарственные травы имеют противопоказания. Можно заварить смесь из сухих цветков зверобоя, ромашки, фиалки, листьев брусники и эвкалипта, тысячелистника. Отвар настоять, остудить, процедить через марлю или ситечко, и принимать по полстакана 3 раза в день. Готовый отвар хранить в холодильнике и не более 2-х суток.
 Полезные свойства травяных отваров в виде примочек и напитков помогут в лечении кожных заболеваний.
Полезные свойства травяных отваров в виде примочек и напитков помогут в лечении кожных заболеваний.
Для примочек подойдут настои из трав. Лечить можно травой ломоноса: заварить кипятком, дать настояться. Теплым настоем хорошо промокать пораженные участки. Для каждой процедуры ветошь или марлю брать новую. Также можно прикладывать спиртовую настойку из почек березы и тополя. Для этого следует в сырье налить водку или пищевой спирт. Затем поставить настаиваться в прохладное темное место на несколько дней. Потом настойку следует процедить и делать ею примочки на пораженные микозом складки.
Вернуться к оглавлению
Профилактика
Профилактические меры заключаются в соблюдении личной гигиены, особенно в жаркое время года. Крупные складки тела лучше всего промывать антибактериальным мылом. Каждый день менять нижнее белье, ежедневные прокладки — каждые 2—3 часа. Женщины должны так выбирать бюстгальтеры, чтобы они не давили и не натирали складки под молочными железами. Одежда должна хорошо пропускать воздух и быть из натуральных материалов. Обувь должна быть подходящего размера, удобной, хорошо вентилироваться. Если ноги промокли, обувь следует хорошо высушить и проветрить, ноги тщательно вымыть. В банях, бассейнах и саунах ходить в тапочках и пользоваться только своими банными принадлежностями. Брать чужие и отдавать свои нельзя. Также следует избегать случайных половых связей, поскольку микоз паховых складок передается при тесном телесном контакте.
Источник
При поражении грибковой инфекцией кожных складок можно говорить о развитии дерматомикоза. Если поражены складки в паховой области, ставят диагноз паховый микоз. В большинстве случае виновником недуга становится паховый эридермофитон или красный трихофитон. Реже этот недуг вызывают другие виды грибковых микроорганизмов. Эта болезнь чаще поражает мужчин, чем женщин. Такие виды микозов очень распространены в регионах с теплым влажным климатом. Заболевание имеет хроническое течение.
Основные причины грибка в паху
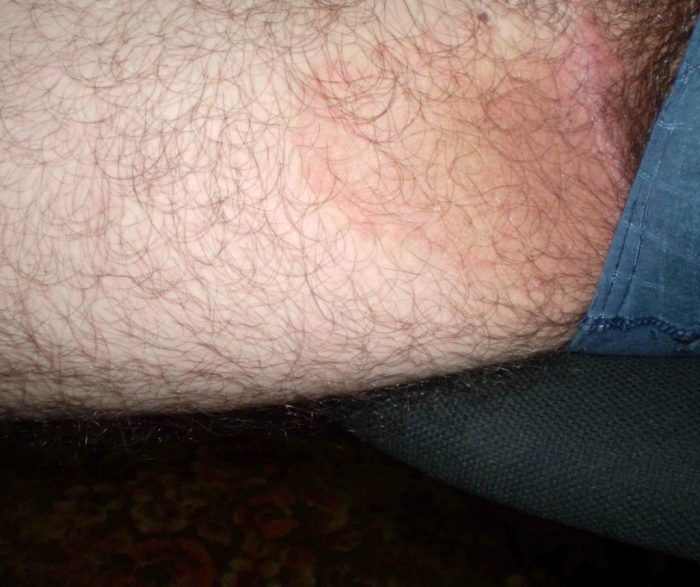
Главная причина возникновения заболевания – грибковая инфекция. Микоз паховых складок возникает на фоне экзогенных факторов. Они создают благоприятные условия для внедрения инфекционного агента. К таким внешним факторам можно отнести трение и повышенную влажность, которые возникают из-за:
- ношения синтетической и тесной одежды;
- лишнего веса и повышенной потливости;
- привычки очень тепло одеваться.
К эндогенным (внутренним) факторам, провоцирующим микоз паховой области, можно отнести следующее:
- состояния и заболевания, которые приводят к иммунодефициту;
- сахарный диабет и другие болезни эндокринного характера;
- различные злокачественные новообразования, например, базалиома, веррукозная карцинома и др.
Важно отметить, что причины микоза в паху нужно искать в иных очагах грибка в организме. Так, если есть грибковая инфекция в межпальцевых складках, на ногах или стопах, то может произойти инфицирование и других участков тела. Часто микоз в интимном месте (на мошонке у мужчин) становится причиной распространения инфекции в паховые складки.
Внимание! Отсутствие признаков инфицирования мошонки не является доказательством отсутствия инфекции, поэтому при паховом микозе у мужчин обязательно берется соскоб с мошонки для микробиологического исследования.
Основные признаки и симптомы
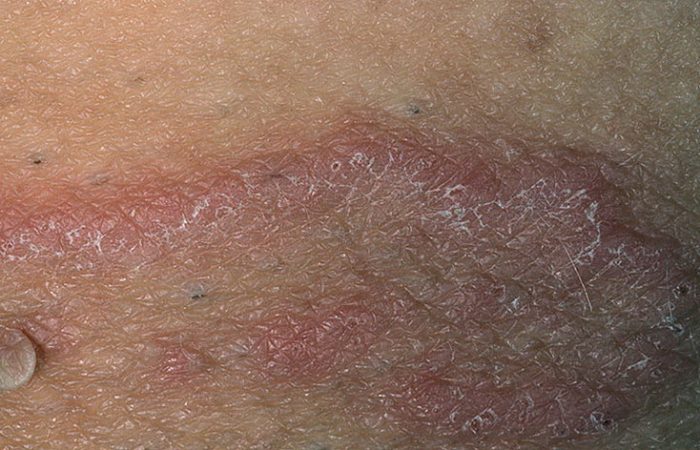
Клинические проявления микоза паха во многом зависят от разновидности инфекции, вызвавшей заболевание. Так, выделяют следующие виды паховых микозов:
- Если в зоне паховых складок обитает грибок разновидности E. Floccosum, то диагностируют паховую эпидермофитию;
- Если недуг спровоцировали грибки рода Trichophyton и Microsporium, то говорят о паховом трихомикозе;
- Грибковая инфекция вида T. Rubrum провоцирует руброфитию.
Дерматомикоз кожи в области паховых складок обычно проявляется остро и может перейти в хроническую форму при отсутствии лечения. Первыми признаками заболевания считаются пятна красновато-коричневого или красного цвета. Эти пятна имеют четко очерченные границы. Их поверхность немного шелушится.
По мере прогрессирования заболевания симптомы микоза в паху усиливаются. Пятна начинают увеличиваться в размерах и сливаются в большие образования. Обычно на коже образуются фигуры, наподобие гирлянд. По краю таких образований на границе со здоровой кожей можно заметить возвышающийся над поверхностью валик из пузырьков.
Грибок в паху вызывает следующие неприятные симптомы:
- зуд;
- жжение;
- болезненность.
Обычно симптомы усиливаются при движении. Рецидивы болезни чаще случаются летом во время обильного потения из-за жары.
При руброфитии недуг сразу принимает хроническое течение. Для данной формы характерно то, что инфекция может распространиться с паховых складок на живот и ягодицы. Отличием этой формы является то, что пораженные участки ограничиваются не пузырьками, а небольшими синюшными узелками. Еще одним характерным симптомом этой формы болезни является сильный зуд.
Диагностика и лечение пахового грибка

Для диагностики грибка паховой области необходимо провести лабораторные исследования: микроскопическое и культуральное. С их помощью можно не только выявить наличие инфекции, но и идентифицировать возбудителя заболевания.
В первую очередь проводят микроскопическое исследование, чтобы подтвердить диагноз. Для этого кожные чешуйки соскабливают с периферии очагов поражения. Все дело в том, что именно по периферии грибковые микроорганизмы присутствуют в большой концентрации.
После этого проводится культуральная диагностика для выявления вида грибка. Для этого посевы микроорганизма выращивают в искусственной питательной среде, а потом проводят исследование колоний грибов и оценивают их чувствительность к различным антимикотическим препаратам.
Важно! Обязательно проводится дифференциальная диагностика, поскольку симптомы недуга схожи с эритразмой, псориазом, себорейным дерматитом и опрелостями, вызванными стрептококком и кандидами.
Медикаментозная терапия
Обычно для лечения этого недуга врач назначает антимикотические препараты местного действия. Терапию проводят по такой схеме:
- Вначале делают влажно-высыхающие аппликации с растворами борной кислоты, хлоргексидина биглюконата, резорцина. Также с этой целью могут использовать комбинированные средства, состоящие из глюкокортикостероидов и противомикозных лекарств. Такое лечение продолжают на протяжении 1-3 суток.
- После этого терапию продолжают с использованием мазей, гелей и кремов с антимикотическим действием. Обычно назначают Клотримазол, Циклопирокс, Эконазол.
- Очень редко в особо тяжелых случаях проводится системная противогрибковая терапия с использованием препаратов для внутреннего употребления.
Если в процессе обследования были выявлены эндокринные нарушения, которые способствовали возникновению недуга, то их необходимо откорректировать. Пациентам с ожирением для полного выздоровления важно похудеть.
Народное лечение грибка в паху

Наряду с местными антимикотическими препаратами можно пользоваться народными средствами:
- Внутрь полезно употреблять следующий настой: в термосе запаривают смесь из 5 г фиалки, 15 г ромашки и листьев брусники, 20 г зверобоя, 10 г тысячелистника и эвкалипта. 100 грамм этой смеси заливаем литром кипятка, настаиваем 12 часов. После процеживания принимаем по 50 г трижды в сутки.
- Можно приготовить специальный настой для примочек на больные места. Для этого смешивают кору дуба, тысячелистник, череду, льняное семя в равных количествах. 50 г смеси заливают литром кипятка и настаивают сутки. Настой процеживают, им пропитывают марлевые салфетки и накладывают на пораженные места. После процедуры в кожу втирают цинковую мазь.
Профилактика заболевания
С целью профилактики заболевания полезно придерживаться следующих рекомендаций:
- Важно полностью убрать провоцирующие факторы, например, натирание кожи в районе паха, повышенную потливость. С этой целью желательно носить свободное белье из хлопка;
- Нужно своевременно лечить микотические поражения стоп;
- В профилактических целях рекомендовано регулярно обрабатывать паховые кожные складки двухпроцентным раствором йода или салицилового спирта.
Избегайте иммунодефицитных состояний. Для этого полноценно питайтесь, гуляйте на свежем воздухе, занимайтесь спортом и принимайте витамины.
Источник
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапов С. А., венеролога со стажем в 36 лет
Автор статьи: Агапов С. А. Венеролог, стаж 36 лет Дата публикации 2018-02-15 |
Определение болезни. Причины заболевания
Паховая эпидермофития — паразитарное, инфекционное заболевание кожи, вызванное патогенными грибами, характеризующееся зудом и сыпью в области преимущественно паховых складок.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела, помимо E. floccosum, чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин микоз крупных складок тела(Tinea cruris).
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность — поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате;
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга;
- гипергидроз (повышенная потливость);
- ожирение;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность.
Паховая эпидермофития является распространённым заболеванием, так, в США пациенты с этой патологией составляют до 10-20% всех посещений дерматологов. Мужчины в три раза чаще, чем женщины, болеют этой инфекцией. Наиболее часто заболевание отмечается у военнослужащих, заключённых, спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением.
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом без лечения в вялотекущий хронический процесс.
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью, которые вследствии быстрого периферического роста формируют обширные очаги до 10-15 см в диаметре.
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи.
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдаются. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке, в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Приблизительно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Паховую эпидермофитию следует отличать от:
- Эритразмы — хронически протекающего заболевания кожи, вызванного Corynebacterium minutissimum;
- Опрелости (интертриго, интертригинозный дерматит) — дерматита от механического раздражения кожи за счёт трения соприкасающихся складок тела;
- Стрептококкового интертриго, часто возникающего у детей и у взрослых с ожирением;
- Ограниченного нейродермита, который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки;
- Кандидоза складок, чаще возникающего у больных с сахарным диабетом;
- Чёрного акантоза, связанного с ожирением;
- Гистиоцитоза Х у детей — генетически обусловленного заболевания;
- Аллергического дерматита крупных складок, возникающего вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах;
- Инверсионного псориаза складок;
- Себорейного дерматита при его локализации в складках кожи;
- Доброкачественной семейной хронической пузырчатки Гужеро–Хейли–Хейли — наследственного буллёзного дерматоза.
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется и начинает размножаться в коже. Важное значение придается продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
После внедрения гриб прорастает в виде ветвистого мицелия, если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции IgA). Дерматофиты содержат молекулы углеводной стенки (β-глюкан), которые распознаются врожденными иммунными механизмами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты. Определенную роль имеют ненасыщенный трансферрин плазмы (ингибирует дерматофиты, связывая их гифы), комплемент, опсонизирующие антитела и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, и поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа, в результате чего образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной, видимо, здоровой кожей, где процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации не существует. Международная классификация болезней 10 пересмотра в российской редакции определяет заболевание как В35.6 — эпидермофития паховая, оригинальная редакция — как Tinea inguinalis [Tinea cruris] — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов, который составляет в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности, продолжающаяся от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант;
- самопроизвольное излечение, которое наступает в редких случаях;
- бессимптомное носительство, которое может наблюдаться изначально и без стадии клинических проявлений и представляющее опасность в эпидемиологическом плане.
Без лечения заболевание может продолжаться годами, обостряясь в летнее время или при пребывании в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Частым осложнением хронической формы паховой эпидермофитии является лихенизация, возникающая от расчёсов при сильном зуде, при которой процесс напоминает ограниченный нейродермит.
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становится атипичной. Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований.
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15% раствором едкой щёлочи (КОН), при помощи которого можно выявить мицелий и споры гриба. Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15% случаев).
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро, которое позволяет определить вид возбудителя и чувствительность его к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР). Самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтвержден лабораторными методами исследования.
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
- применение этиотропных средств: фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы);
- мероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни (патогенетическое лечение);
- применение препаратов, влияющих на объективные и субъективные симптомы заболевания (симптоматическая терапия).
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов.
Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий фунгицидным действием против различных видов дерматоф10тов5 более сильным, чем тербинафин. Применяется в форме 1% крема один раз в день в течение 1–2 недель. Одобрен US Food and Drug Administration для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки:
- и10тио5, раствор 5-10% (D) 2–3 раза в сутки наружно в течение 1–2 дней;
- бриллиантовый зеленый, водный раствор 1% (D) 1–2 раза в сутки наружно в течение 1–2 дней;
- фукорцин, раствор (D) 1–2 раза в сутки наружно в течение 2–3 дней;
с последующим назначением 10аст5и мазей, содержащих противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон (B) 2 раза в сутки наружно в течение 7–10 дней;
- изоконазол нитрат + дифлукортолон валерат (B) 2 раза в сутки наружно в течение 7–10 дней;
- 10лот5имазол + бетаметазон, крем (B) 2 раза в сутки наружно в течение 7–10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты:[re10ere5ce:14]
- ихтиол, раствор 5–10% (D) 2–3 раза в сутки наружно в течение 2–3 дней;
- натамицин + неомицин + гидрокортизон, крем (B) 2 раза в сутки наружно в течение 3–5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем (B) 2 раза в сут10и н5ружно в течение 3–5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
- итраконазол 100 мг 1 раз в сутки в течении 14 дней;
- тербинафин 250 10г 15раз в сутки в течении 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновен10ю р5цидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтирание ее влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекоменду10тся5обтирать кожу 2% салициловым или 1% таниновым спиртом с последующей присыпкой 10% борной пудрой, амиказолом, певарилом, батрафеном, толмиценом.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения и возникновения заболевания необходимо исключить все факторы риска и соблюдать профилактические меры:
- не пользоваться чужим постельным бельем, полотенцами, мочалками;
- при посещении бассейнов, саун, бань, пляжей использовать простыни, подкладки;
- при посещении общественных туалетов применять специальные накладки на сидения унитазов;
- бороться с ожирением и потливостью;
- стараться не носить тесную и облегающую одежду;
- после купания тщательно высушивать область паха полотенцем или феном;
- при первых признаках заболевания обращаться к врачу.
Список литературы
- Drake LA, Dinehart SM, Farmer ER, Goltz RW, Graham GF, Hardinsky MK, et al. Guidelines of care for superficial mycotic infections of the skin: Tinea corporis, tinea cruris, tinea faciei, tinea manuum, and tinea pedis. Guidelines/Outcomes Committee. American Academy of Dermatology. J Am Acad Dermatol 1996;34(2 Pt 1):282-6
- Jaradat SW, Cubillos S, Krieg N, Lehmann K, Issa B, Piehler S. Low DEFB4 copy number and high systemic hBD-2 and IL-22 levels are associated with dermatophytosis. J Invest Dermatol 2015; 135:750-8
- Foster KW, Ghannoum MA, Elewski BE. Epidemiologic surveillance of cutaneous fungal infection in the United States from 1999 to 2002. J Am Acad Dermatol. 2004 May. 50(5):748-52
- Patel GA, Wiederkehr M, Schwartz RA. Tinea cruris in children. Cutis. 2009 Sep. 84(3):133-7
- Dahl MV. Dermatophytosis and the immune response. J Am Acad Dermatol 1994;31(3 Pt 2): S34-41
- Tainwala R, Sharma Y. Pathogenesis of dermatophytoses. Indian J Dermatol 2011; 56:259-61
- Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. – М.: ГЭОТАР-Ме?
