Как вылечить мокнущие раны на груди

Язва на груди у женщин – это глубокие кожные дефекты, при которых нарушена целостность базальной мембраны. В случае заживления язвочек на их месте формируется рубцовая ткань.
Причины появления язв на груди и сосках

Язвочки на груди или других участках тела образуются вследствие повреждения кожного покрова и дальнейшего омертвления тканей эпидермиса.
Возникновение язв провоцируется многими факторами, как внутреннего, так и внешнего характера. Обычно они появляются на фоне полностью не излеченного либо запущенного инфекционного, бактериального, аллергического или онкологического заболевания.
| Причины | Особенности |
| Травма груди | Язвенные включения в области МЖ зачастую являются следствием травм: — механических; — термических; — химических; — лучевых; — электрических. |
| Инфекции | При попадании гнойной микрофлоры в тканевые структуры груди происходит развитие обычных язв. |
| При проникновении в железы возбудителей сифилиса, туберкулеза, грибка и лепры проявляются специфические язвочки. | |
| Острый мастит | Болезненное состояние возникает в период грудного вскармливания. При отсутствии своевременного лечения течение недуга осложняется – переходит в гнойную стадию. В последующем гнойный тип мастита перерождается во флегмонозную или гангренозную форму. На поверхности кожного покрова бюста начинают формироваться язвенные поражения. |
| РМЖ | Присутствие язв при раке груди в совокупности с покраснением кожи говорит о том, что онкологический процесс достиг поздней стадии и свидетельствует о прорастании новообразования в кожный покров. |
| Нарушение метаболизма или кровообращения в области бюста | При некорректном кровообращении и недостаточно качественном обмене веществ в груди, даже при незначительной травматизации кожи может образоваться трофическая язва. Развивается на фоне некроза, спровоцированного различными заболеваниями. |
| Туберкулез МЖ | Туберкулезная язва встречается очень редко. |
| Синдром Педжета | Злокачественная опухоль формируется непосредственно в тканях соска и ареолы. Проявляется в виде корочки или мокнущих язв и эрозий. В околососковых тканях образуется твердый атипичный узелок. |
| Дерматит | Провоцируется длительным присутствием в организме какого-то аллергена. Имеет три формы проявления: — атопический; — себорейный; — контактный. При запущенном состоянии сыпь перерождается в мокнущие язвы. |
| Герпес | В большинстве случаев появляется у женщин после родов вследствие ослабления иммунной системы. |
| Трофическая язва | К данному виду язвенных поражений относят раны, которые не заживают более 8 недель. Отличается глубоким поражением кожи и тканей груди. Не имеет тенденции к заживлению. |
| Язвы под МЖ | Является следствием воспалительного процесса на фоне систематического скопления влаги под бюстом из-за обильного потения. Влажная среда – прекрасные условия для размножения бактерий и микробов. Трение одежды вызывает опрелости, что в свою очередь ведет к покраснению кожи и болезненному дискомфорту. По мере усугубления ситуации образуются эрозивные и язвенные участки. Считаются самыми легкими по сравнению с другими язвенными поражениями. |
Только при обширном обследовании организма можно определить, что именно привело к ее появлению.
Связь язвенных образований с раком молочной железы

Язвы при раке молочной железы являются результатом прорастания (изъявления) злокачественной опухоли сквозь кожу груди. Зачастую язвочки сливаются в одно целое, образуя обширную незаживающую рану.
Язвенные участки могут формироваться в любом месте груди:
- Сосок.
- Кожа.
- Ареола.
В большинстве случаев появляются на фоне:
- Увеличения ракового новообразования.
- Распада центральной области опухоли, где отсутствуют сосуды, поставляющие питательные вещества для раковых клеток.
- Вследствие хронического голодания атипичные клетки начинают отмирать, а затем прорываются через истонченную и болезненную кожу груди.
Поверхность язв на фоне злокачественного процесса:
- Кровоточит.
- Мокнет.
- Источает зловонный запах.
Именно сильный неприятный аромат, а не боль, которая на данном этапе патологии весьма умеренная либо вообще отсутствует, доставляет немало мучительных страданий пациентке.
Внешнее проявление язвы и дополнительные симптомы

Язва на соске или на остальной области груди при различных недугах не имеет особых отличий. Визуально ее трудно отличить от раковой, туберкулезной или саркомной язвочки.
Язвенные болячки на молочных железах имеют следующие особенности:
| Критерий | Характер проявления |
| Форма и размер | Произвольная (от округлой до продолговатой или неопределенной). |
| Болевой дискомфорт | Отсутствует или имеет разную интенсивность. |
| Дно | Четкое и твердое, возвышенное или углубленное как кратер. |
| Края | Гладкие или неровные, утолщенные или зазубренные. |
| Цвет краев | Бледный или синюшный. |
| Содержимое | Мутная жидкость, грануляционная ткань с ячейками омертвевших кожных частиц. |
| Заживление | Не проходят бесследно – всегда остаются рубцы. |
Сопутствующие клинические признаки могут различаться, в зависимости от причины возникновения, но в основном пациентку тревожат:
- Зуд.
- Жжение.
- Тошнота.
- Растрескивание сосков.
- Покраснение кожного покрова.
- Наличие множественных красных точек или пузырей с жидкостью внутри.
- Возможно проявление эритемы.
- Образование узелковых шишек.
- Возникновение струпьев.
- Шелушащаяся или сухая кожа вокруг язвочек.
- Отек кожи вокруг язв.
- Деформация и втяжение соска.
- Присутствие корок, волдырей.
- Неприятный запах, выделяемый из язвенной ранки.
- Выделения – прозрачные, гнойные или кровянистые.
Насколько опасно образование язв на теле

Язвочки, образующие на молочных железах, повышают риск развития тяжелых осложнений. Особенно чрезвычайно опасны те язвенные образования, которые возникли на фоне злокачественной опухоли.
Однако вне зависимости от патогенеза язвы, присутствуют следующие риски:
- Высока вероятность открытия кровотечения, особенно если язва находится рядом с крупными кровеносными сосудами.
- Кровотечения из изъявленных новообразований – частая причина летального исхода в случае стремительного распространения метастазов.
- Образование очень глубоких язв.
- Сепсис – заражение крови бактериальной инфекцией.
- Ампутация груди вследствие сепсиса.
- Малигнизация (резкое перерождение в злокачественную форму).
- Прорастание язвы в близкорасположенные ткани и полости организма.
- Гангрена – некроз тканей вследствие недостаточного поступления крови.
- Опухоль в стадии распада является прекрасной средой для инфекции с высокой опасностью ее генерализации.
Проявление болевого симптома:
- Инфицированные язвенные участки становятся болезненными либо провоцируют усиление уже присутствующего болезненного синдрома.
- Болевой дискомфорт и зловонные выделения из язвенной раны усугубляют мучения пациентки.
Диагностика патологического явления

Особенности диагностики зависят от основополагающей причины возникновения язв. Если провокатор не известен, то для его установления пациентке необходимо будет пройти обширное обследование.
Потребуется консультация таких специалистов:
- Маммолог.
- Дерматолог.
- Иммунолог.
- Эндокринолог.
- Невролог.
- Фтизиатр.
- Гастроэнтеролог.
- Онколог.
- Сосудистый хирург.
Лабораторные исследования назначаются, исходя из предполагаемого провоцирующего фактора:
- Общий анализ крови.
- Тест мочи.
- Гормональный тест.
- Бактериологическое исследование.
- Анализ крови на глюкозу.
- Гистология.
- Ревмопробы.
- Проба Манту.
- Тестирование мазка на определение возбудителя.
- Тест на иммуноферменты.
- Полимерная цепная реакция (ПЦР).
Инструментальные методы диагностирования включают:
- УЗИ.
- МРТ.
- Рентген.
- Маммография.
- Лазерная флоуметрия.
- Допплерография.
- Рентген-контрастная ангиография.
Лечение язвенных образований на МЖ и сосках
Терапия язвы молочных желез зависит от характера болезни, спровоцировавшей данное явление. Исходя из результатов диагностики, используются следующие лечебные методики:
- Медикаментозная (консервативная).
- Хирургическая.
Применение терапии – комплексное, с соблюдением следующих правил:
- Купирование внешних явлений посредством лекарств местного воздействия.
- Усиление иммунной системы витаминными комплексами.
- Устранение провоцирующего фактора.
Консервативное лечение

При лекарственной терапии выполняются манипуляции, обеспечивающие отток жидкостного экссудата из язвенного участка груди в повязку.
С этой целью на болезненное место накладываются компрессы, пропитанные раствором натрия хлорида, который:
- Очищает язвочку.
- Улучшает питание здоровых тканей.
- Содействует формированию грануляций.
После того, как болезненный участок будет очищен и заполнен грануляциями, применяются мазевые и гелевые лекарства, в зависимости от того, язвочка – мокрая или сухая:
- Эплан.
- Бепантен.
- Солкосерил.
- Целестодерм.
Эффективное медикаментозное действие оказывает мазь Солкосерил:
- Совершенствует процессы метаболизма в поврежденных тканях.
- Ускоряет процесс заживления болезненного участка.
Помимо этого рекомендуются:
| Для обезболивания | При грибковых язвах |
| Левомеколь. | Микозорал, Низорекс, Себозол. |
Методы консервативного лечения могут отличаться, в зависимости от происхождения провоцирующего фактора.
Туберкулезная язва МЖ
Использование противотуберкулезных препаратов на ранней стадии заболевания оказывает достаточно результативный эффект. С этой целью применяются:
- Изониазид.
- Этамбутол.
- Рифампицин.
При тяжелом течении проводится секторальная резекция области груди, пораженной туберкулезом.
В качестве дополнительных методик используются:
- УВЧ.
- УФО.
- Ультразвук.
- Электрофорез.
- Индуктотермия.
- Магнитотерапия.
Трофическая язва
Болезнь нуждается в комплексном лечебном подходе. Для устранения патологии прописываются:
| Группа лекарств | Пример препаратов |
| Ангиопротекторы и дезагреганты | Гепарин, Простагландины, Пентоксифиллин, Ацетилсалициловая кислота. |
| Антибактериальные средства | Фузидин, Левомицетин, Мирамистин и Гексикон. |
| Ранозаживляющие | Эбермин, Сульфаргин и Актовегин. |
Помимо препаратов практикуется промывание язв стерильным физиологическим раствором.
При тяжелом течении применяется операция с целью удаления некротических участков, аномальных выделений и поврежденных тканей. После хирургического вмешательства наносятся мази с антибактериальным либо регенерационным действием.
Для ускорения затягивания раны рекомендованы физиопроцедуры:
- Магнитотерапия.
- УФ-облучение.
- Лазеротерапия.
- УЗ-кавитация ран.
- Гипербарическая оксигенация.
Язвы под областью бюста
Язвы под грудью устраняются препаратами местного воздействия и иными средствами с исцеляющими свойствами:
- Мазь Теймурова.
- Цинковая мазь.
- Линин.
- Масло облепихи.
- Кремы на основе календулы.
- Десятин (детский крем).
- Дегтярная мазь (для обеззараживания).
Для затягивания ранок прописываются:
- Левосин.
- Левомеколь.
При тяжелом течении показан прием гормональных медикаментов:
- Лоринден.
- Солкосерил.
- Пантенол.
Грудной герпес
Особенности лечения болячки зависит от типа вируса-провокатора и стадии патологического состояния. В первую очередь применяются действия для устранения из организма вирусного раздражителя. Назначаются медикаменты:
- Противовирусные.
- Противовоспалительные.
- Кортикостероиды.
- Витаминные комплексы.
- Антигистаминные.
При язвах себорейного либо атопического дерматита показано использование наружных лекарств:
- Ла-Кри.
- Мазь с каламином.
- Салицилово-цинковая мазь.
- Крем с гидрокортизоном.
При аллергическом дерматите рекомендованы средства:
- Противоаллергенные.
- Гормональные.
- На растительной основе.
Хирургическое вмешательство

Оперативный метод лечения показан в тех случаях, когда язва на молочной железе является следствием:
- Гнойного мастита.
- Злокачественной опухоли.
Мастит гнойной формы
Осуществляется вскрытие абсцесса и удаление гнойного содержимого. При наличии некротического процесса в тканях МЖ назначается курс антибиотиков. Если женщина кормит грудью, то на время лечения ГВ сворачивается.
РМЖ
При онкологии запущенных стадий специалисты стараются сохранить, насколько это возможно, максимум здоровых тканей груди, иссекая только патологическое новообразования. Однако при невозможности ее сохранения выполняется полная ампутация больной груди. После этого проводится маммопластика.
Медикаментозное лечение язвенных образований при раковом процессе заключается в применении:
- Гормонотерапии.
- Химиотерапии.
- Лучевой терапии.
- Паллиативной терапии.
Народные рецепты
Специалисты не отрицают возможность использование рецептов нетрадиционной медицины при язвенных образованиях на МЖ, но целесообразность их применения зависит от характера их первопричины.
Если язвы являются следствием запущенного мастита или распада злокачественной опухоли, то облегчить состояние женщины способны только интенсивная терапия с применением специфических медикаментов и хирургия.
Народные средства целесообразно использовать при других патологических ситуациях вызванных герпесом, дерматитом, травмами и только с разрешения врача.
| Рецепты | Особенности применения |
| Борно-лимонная смесь | Добавить в 50 г остуженной кипяченой воды по 6 капель борной кислоты и лимонного сока. Пропитывать марлю и накладывать на поврежденные места. |
| Травяная ванна | Используется при дерматите. Для лечебной ванны потребуется: мята, череда, ромашка, душица – по 1 ст.ложке. Компоненты соединить, залить кипятком, настоять не менее часа и процедить. Принимать ванну таким образом, чтобы пораженная грудь полностью была в лечебной воде. |
| Черный чай с мятой | Приготовить крепкий чай с добавлением мяты, настоять. Залить в формочки для льда, заморозить. Готовые кубики прикладывать к язвенным поражениям. Применяется при язвах под бюстом с целью: — снижения зудящего дискомфорта; — устранения жжения; — понижения температуры. |
| Мед | Проявляет хорошие антисептические свойства. Смазывать медом больные места на 10-15 минут 2 раза в сутки. |
| Примочки из чистотела и отрубей | Запарить отруби и чистотел. Прикладывать 2 раза в день на 15-20 минут. После процедуры ополоснуть МЖ теплой водой. |
| Отвар из ромашки и череды | На стакан кипятка взять по 1 ст.л. череды и ромашки. Допускается добавление минеральной воды в соотношении 1:1. Готовой жидкостью протирать больной участок. |
Предполагаемый прогноз

Вероятность благоприятного исхода при язвах на грудных железах зависит от степени тяжести клинического состояния и характера причины, которая спровоцировала их возникновение:
- Если язвенные участки вызваны инфекцией, грибками или легкими болезнями, лечение пройдет быстро и успешно.
- При запущенном состоянии с присутствием осложнений терапия продлится намного дольше и скорее всего с хирургическим вмешательством.
- Если язвы появились на фоне распада злокачественной опухоли, то шансы на выздоровление практически нулевые.
Выводы
Язвенные ранки на грудных железах появляются по разным причинам. Прежде чем приступать к лечению, необходимо установить провоцирующий фактор.
Патология может развиваться как на фоне инфекций, так и злокачественных процессов.
В соответствии с результатами диагностики врач подбирает необходимое лечение, которое может быть как медикаментозным, так и радикальным.
Загрузка…
Источник
Мокнущая рана — это механическое повреждение здоровых тканей, которое проявляется выделением специфической жидкости — сукровицы. Это означает нарушение целостности кожных покровов с образованием патологического содержимого прозрачного характера желтоватого оттенка.
Под действием негативных факторов на кожных покровах образуются ссадины, язвы. В норме местный иммунитет самостоятельно справляется с проблемой. Образованный дефект заживает за 1–2 недели в зависимости от размера поврежденной поверхности. При ослаблении защитных сил организма период заживления раны увеличивается. Она начинает сыреть.
Симптомы и особенности локализации мокнущих ран
Отличительной чертой таких дефектов является механизм возникновения. Мокнущая рана образуется в результате механического повреждения: при сильном ударе, сдавливании, ушибе. За появление сукровицы отвечает плазма, которая выходит наружу. Язвочки возникают при неправильном метаболизме, нарушении трофики тканей, например, при сахарном диабете или ишемии сосудов нижних конечностей.
Основными источниками появления патологического очага могут быть:
- Укусы комаров с последующим расчесыванием
- Дерматологические заболевания, которые сопровождаются интенсивным зудом и жжением.
- Раздражение на коже от памперсов.
- Мозоли, свежие потертости на ногах.
- Ожоги, в том числе средней и тяжелой степени, которые занимают обширные участки тела.
- Незаживающие мокнущие раны после операции, которые возникают при неправильном снятии швов.
Появлению способствует бактериальное инфицирование. Патогенные микроорганизмы образуют патологический очаг при нарушении правил асептики/антисептики, правил личной гигиены, неправильном или позднем лечении.
Мокнущий кожный дефект проявляется следующими симптомами на разных участках тела:
- Рана мокнет и течет жидкость.
- Пациент чувствует неприятное жжение. Если поверхность чешется, значит присоединилась бактериальная инфекция, нарушилось заживление.
- Края краснеют.
- Повреждение на коже может не заживать 3–4 недели.
Если проникает инфекция, течет гнойная жидкость. Кроме гноя, может выделяться также и кровь при вторичном повреждении раны.
Патологический очаг может возникать практически на любом участке кожи на теле. У пациента с длительно незаживающим мокнущим повреждением нарушается обычный ритм жизни. При расположении на стопах трудно ходить по причине боли, на кистях рук — писать, мыть посуду.
Чем отличается от других повреждений кожи, отделяющих жидкость?
Такая рана изначально появляется точно таким же путем, как и прочие, сопровождающиеся отделением плазмы (сукровицы). Настолько проблемным ее делает пониженный уровень местного иммунитета, которым обычно сопровождаются следующие заболевания:
- ВИЧ любого типа, особенно в стадии СПИДа.
- Тажелые формы сахарного диабета.
- Онкозаболевания, особенно органов ЖКТ и эндокринной системы.
- Обострения экземы, псориатических патологий.
- Средние и обширные ожоги любой природы также имеют склонность к образованию мокнущих ран.
Все эти заболевания серьезно ухудшают положение при возникновении даже несерьезных, казалось бы, ранений.
Хороший иммунитет также не гарантирует от появления мокнущих ран. Дело в том, что сукровица, будучи естественной природной защитой нашего организма, призванной при повреждении или отсутствии кожного покрова на определенном участке, смывать с подкожных тканей болезнетворные бактерии, сама является прекрасной средой для их размножения. Именно поэтому за потертостями, ссадинами и подобными неприятностями нужно тщательно следить и своевременно промывать, обрабатывать до тех пор, пока они не «закроются». В противном случае может появиться мокнущая рана.
Чем, все-таки, отличаются мокнущие раны от прочих схожих повреждений?
- Сроки заживления. У обычных последствий механического воздействия срок заживления относительно небольшой — до двух недель. Сохнут же они, в зависимости от изначальных размеров и глубины за 1–5 дней. Заживление мокнущей может длиться до полутора и более месяцев. Рубцы же разглаживаются в течение лет.
- По внешнему виду. Края первой — чистые и ровные по толщине, хотя и воспаленные. Последняя же и выглядит «нездорóво». Часто ее края более светлые, утолщенные.
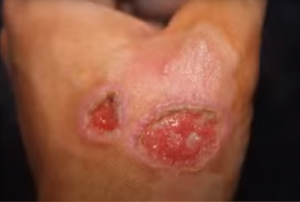
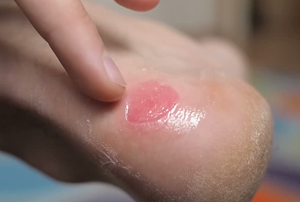
- Мокнущая рана, несмотря на предпринимаемые меры, может расширяться, углубляться. Самопроизвольно вскрывается даже при отсутствии механического воздействия. Казалось бы устойчивая корочка словно «плавает» в плазме, периодически отделяясь от поверхности. Выделения могут содержать гной. Нередко, недалеко от нее, могут появляться такие же образования, язвы. Обычная же ссадинка, напротив, при правильном уходе быстро уменьшается в размерах, перестает течь. Даже при повторных повреждениях (при сгибах конечности, например), когда лопается корочка, сукровицы уже меньше, она быстрее прекращаются. Кожа снова надежно рубцуется.
В целом объем лечебных мероприятий тоже различается. Если для ухода за потертостью, ссадиной или волдырем достаточно лишь несложных, хотя и частых в первое время обработок, то мокнущая требует более сложной и длительной терапии, как правило, включающей физпроцедуры с применением специальной медицинской техники.
Чем подсушить мокнущую рану
Лечение мокнущей раны должно проводиться регулярно с применением подсушивающих средств, асептических повязок, антибактериальных, дезинфицирующих препаратов, которые выпускаются в форме мазей, кремов, порошков и растворов. Подсушить ее можно с помощью таких средств, как:
- Ихтиол – антисептическая противовоспалительная мазь, обладающая, помимо прочего, отличным подсушивающим эффектом.
- Левомеколь — мазь с противомикробными, антисептическими, заживляющими свойствами. Способствует отхождению гноя, улучшает местный иммунитет, подавляет размножение бактерий в патологическом очаге. Обработку Левомеколем необходимо проводить 1–2 р/день тонким слоем.
- Солкосерил содержит специальный состав, который подсушивает рану, усиливает репаративные процессы. Лекарство останавливает образование, выделение сукровицы. Положительно влияет на синтез новых волокон, которые закрывают очаг повреждения. Сначала наносят на марлевую повязку, затем прикладывают к поврежденной области в течение 10–14 дней.
- Повидон-йод — лекарственное средство, обладающее заживляющим эффектом. Гель борется с симптомами воспаления, нагноения. Восстанавливает целостность кожных покровов, препятствует формированию келоидных рубцов. Повидон-йод нужно хорошо втирать в поверхность. Смывают через полчаса теплой водой. За день проводят 2–3 процедуры. Не подойдет для ребенка младше 6 лет, взрослого с аллергией на компоненты препарата.
- Крем Бепантен ускоряет процесс заживления. Способствует прекращению выделения сукровицы за счет нормализации обмена веществ между тканями. За счет данного эффекта используют для лечения мокнущих ран.
- Эплан улучшает репаративные процессы внутри кожи. Препарат уменьшает болевой синдром, подавляет размножение патогенных микроорганизмов внутри инфицированного очага. Патологическую область нужно смазывать 2–3 р/сут.
- Аргосульфан — лекарственное средство на основе серебра. Используют в комплексной терапии распространенных дерматологические, хирургических заболеваний. Серебро известно своими противомикробными, заживляющими свойствами. Крем рекомендовано наносить 2–3 р/сут на поврежденную область.
- Водный раствор АСД любой фракции при наружном применении также хорошо себя зарекомендовал, несмотря на то, что препарат официально запатентован только для применения в ветеринарии. Исследованиями доказано, что данное средство имеет способность положительно влиять на местный иммунитет, заставляет организм «выталкивать» из себя некротические массы, как чужеродные образования. А также, особенно при сочетании с цинковой мазью, оказывает мощное подсушивающее действие.
Если раневая поверхность на лице мокнет и из нее вытекает жидкость, то назначаются физиопроцедуры с применением дарсонваля или лазера.
Выбор лекарственного средства зависит от выраженности патологического процесса, самочувствия больного, состояния раны или наличия осложнений.
Особенности патологического процесса
Неправильное лечение, развитие аллергической реакции на компоненты препаратов, присоединение бактериальной инфекции, несоблюдение гигиены приводит к развитию неприятных осложнений. Патологический процесс, связанный с мокнущей раной, заключается в следующием:
- Рана не заживает, мокнет и чешется. Отсутствие положительных сдвигов в лечении назначенных препаратов говорит о неправильно подобранной терапии. Состояние требует врачебного вмешательства, назначения более подходящей терапии.
- Появляется покраснение, отечность краев дефекта.
- Образование корочки не гарантирует заживление. Под ней может продолжать выделяться гной. Состояние грозит развитием сепсиса.
- Вокруг поврежденной области могут формироваться дополнительные язвочки или пузыри с жидкостью. Могут свидетельствовать о начале аллергической реакции, присоединении патогенной флоры.
Когда стоит обратиться к врачу
В медицине существуют патологические состояния, связанные с мокнущей раной, которые требуют немедленной врачебной помощи. К ним относятся:
- Вокруг поврежденной области возникли темные пятна с нечеткими границами.
- Дефект находится вблизи крупного лимфатического узла.
- С поверхности начало выделяться гнойное содержимое с неприятным резким запахом. Свидетельствует о развитии септического заражения крови.
- Мокнущая рана на лице нуждается в консультации специалиста.
- Патологическая область существенно увеличилась в размерах. Наблюдается выраженный отек тканей.
- Болезнь атакует весь организм. У пациента появляется озноб, высокая температура тела, выраженная слабость, вялость.
- Жидкость выделяется обильно, приходится менять повязки по 4–5 раз в день.
Эти осложнения требуют корректировки лечения со стороны доктора, назначения определенных препаратов и средств.
Сдирать корочки, пленки категорически запрещено. Нужно обратиться к лечащему врачу.
Как быстро заживает мокнущая рана
Процесс заживления разделяется на три этапа:
- Фаза воспаления — начальная стадия, которая начинается с момента повреждающего действия на кожу человека. Длится до 5 суток. Начальная фаза проявляется типичными симптомами воспаления мокнущей раны: покраснением, отеком здоровых тканей. Реакция связана с нарушением целостности сосудов, изменением их деятельности, выходом плазмы крови наружу. При патологии фаза воспаления затягивается на 20–40 дней.
- Фаза регенерации. Происходит активный синтез коллагеновых волокон, образование новых сосудов. Грануляционная ткань замещает область кожного дефекта. Продолжительность занимает 2–4 недели.
- Фаза эпителизации характеризуется полным восстановлением целостности кожных покровов. При огромных повреждениях остается рубец.
В среднем заживление мокнущей раны происходит за 1–1.5 месяцев при интенсивном лечении.
Источник
