Как вылечить очаг хронической инфекции
*ВАЖНО! Каждую статью, я начинаю со слов «НЕ ВРАЧ!» (тренер), дабы уберечь вас от возможных последствий моих советов, я хоть и стараюсь тщательно отбирать информацию, но упреждать вас об этом, считаю своим долгом, потому что устал от различного рода диванных аналитиков и лечения по их советам. Все болезни должны диагностироваться и наблюдаться квалифицированными врачами, не пытайтесь вылечить тот или иной недуг по советам интернет-специалистов.
Речь пойдёт о недооцененных, на мой взгляд, факторах, влияющих на результаты от тренировок у спортсменов и не только. Когда мы худеем или набираем массу, мы обращаем внимание на корректировку питания, ограничиваем или увеличиваем калораж, и если не получаем должных результатов, начинаем искать проблемы в нарушенном обмене веществ, гормональном фоне (моя статья “Гормоны при похудении” ), иногда даже в генетике, но почему-то игнорируем такие очевидные вещи, как хронические очаги инфекции.
3 основные группы очагов хронической инфекции
Заболевания ЛОР-органов, из которых более 50% составляют хронические тонзиллиты, по данным различных источников здравоохранения, по отношению ко всем заболеваниям спортсменов составляют от 25 до 40%, а кариозные зубы – от 28 до 96,3%.
Значение очагов хронической инфекции или очаговой инфекции, как источника интоксикации и сенсибилизации (чуствительности) организма хорошо известно. Вместе с тем они, несомненно, недооцениваются как в клинической, так и в спортивной медицине, и диагностируемые патологические изменения в организме редко ставятся в связь с очагом инфекции. Попробую сказать более просто, при наличии в организме очага хронической инфекции, мы можем получать осложнения в другой системе и подсистеме организма, пытаясь вылечить именно её, то есть устраняем последствия, а не причины.
В основном далее речь пойдёт о спортсменах, но людям, кто решил изменить себя следует также обратить внимание на очаги хронической инфекции, как на фактор ограничивающий получение результатов.
Недостаточное знакомство с многообразием клинической картины, вызываемой очагами хронической инфекции, игнорирование значения интоксикации из этих очагов нередко приводят к неправильной трактовке некоторых жалоб спортсмена и к гипердиагностике различных неврозов, переутомления и перетренированности, которые при тщательном анализе оказываются проявлением такой интоксикации.
Точных статистических данных о заболеваемости спортсменов вообще и в частности об очагах хронической инфекции нет.
Это объясняется двумя обстоятельствами. Во-первых, тем, что вопросу о заболеваемости спортсменов не уделяется должного внимания и даже официальная отчетность врачебно-физкультурных диспансеров не требует разделения заболеваний у спортсменов на отдельные нозологические формы. Во-вторых, тем, что спортсмены, в значительной части, лечатся по месту жительства, а это чрезвычайно затрудняет этот учет.
Что же касается хронических холециститов, то, по данным Ю.М. Шапкайца, А.Г. Дембо и др., специально изучавших этот вопрос, «процент спортсменов с хроническим холециститом в 4–6 раз превышает процент больных холециститом среди населения и существенно разнится по видам спорта (от 0,4% – у гимнастов до 8,5% – у конькобежцев).
Именно эти три заболевания – хронический тонзиллит, хронический холецистит и кариес зубов – следует считать основными очагами хронической инфекции у спортсменов. Значение других возможных очагов инфекции (отиты, синуситы, сальпингоофориты и др.) в спортивной медицине значительно меньше, однако недооценивать их не следует.
Очаги хронической инфекции нередко сочетаются, что усиливает их патологическое влияние, и потому, обнаружив один очаг инфекции, следует всегда искать другой.
1. Зубы
Больная Ш., 18 лет, студентка. Около полугода тому назад начала жаловаться на общую разбитость, периодические головные боли. Иногда повышалась температура до 37,5°С, появлялось чувство познабливания. В крови определился небольшой лейкоцитоз и значительный лимфоцитоз – до 40%. Больная находилась под наблюдением различных специалистов (терапевтов, ларингологов, гинекологов, фтизиатров), никаких определенных изменений со стороны внутренних органов не обнаружено. Только через пять месяцев больную направили к стоматологу. Обнаружено 14 разрушенных кариесом зубов с наличием периапикальных очагов. Все указанные 14 зубов удалены с выскабливанием очагов в два сеанса. Через 5–6 недель наступило полное выздоровление:
Другой больной – Р., 44 лет, врач-преподаватель, бывший спортсмен-лыжник в течение года отмечал общую слабость, субфебрилитет. Вскоре он настолько ослаб, что вынужден был прекратить работу. Обращался ко многим специалистам, но безрезультатно. Фтизиатры, не найдя каких-либо патологических изменений, дали совет уехать на 4–8 месяцев в Крым. Ввиду усилившейся слабости, больной вернулся в Ленинград и вскоре обратился в стоматологическую клинику. В полости рта обнаружены только два зуба с наличием периапикальных изменений: с открытой кариозной полостью и с рентгенологически определяемым гранулирующим периодонтитом, другой с запломбированным каналом и с периапикальной гранулемой (гранулематозный периодонтит). Было проведено необходимое лечение. Через месяц наступило улучшение общего состояния, больной начал вновь работать. В дальнейшем – полное выздоровление.
Необходимо также принять во внимание, что различные заболевания систем и органов, несомненно, могут способствовать возникновению и прогрессированию кариеса зубов и, следовательно, образованию патологических очагов в периодонте.
2. Горло
Хронический тонзиллит – заболевания миндалин известны всем и практически каждый человек в том или ином возрасте перенес острое воспаление небных миндалин (острый тонзиллит — ОТ), который на сегодняшний день относится к наиболее распространенным заболеваниям верхних дыхательных путей человека во всех возрастных группах, уступая лишь ОРВИ. Более того у многих пациентов, перенесших острый тонзиллит, наблюдается хронизация патологического процесса с развитием хронического тонзиллита.
Многие не понимают в чем разница и в обиходе путаются в терминологии ангина и тонзиллит. Отличие между термином «острый тонзиллит» и «ангина» отсутствует и под острым тонзиллитом в большинстве случаев подразумевается ангина. То есть, противоречия в терминологии острый тонзиллит и ангина нет, по сути, это синонимы и в практике ОТ часто обозначается термином «ангина», однако, код по мкб-10 «ангина» как таковой отсутствует. Также, часто употребляется в обиходе термин «гнойный тонзиллит», хотя медицинского термина «гнойный тонзиллит (ангина)» не существует. Тем не менее, в быту разговорной речи этот термин часто употребляется при описании состояния, при котором визуально виден гной на миндалинах. В то время как в медицинской терминологии наличие гнойного налета на миндалинах обозначается как фолликулярная/лакунарная форма тонзиллита.
3. Пищеварение.
Хронический холецистит – это длительное, вялотекущее воспаление в области стенок и шейки желчного пузыря, приводящее к нарушению выделения желчи в просвет тонкой кишки и нарушающее нормальное пищеварение.
В течении хронического холецистита наблюдаются периоды обострения с выраженными симптомами, (они провоцируются внешними и внутренними факторами), и периоды ремиссии, когда практически все симптомы отсутствуют, и больной относительно хорошо себя чувствует. Обычно хронический холецистит сопровождает другие проблемы пищеварения – гастродуодениты, колиты или панкреатиты.
Болезни органов пищеварения, которые можно рассматривать как очаги хронической инфекции, можно практически свести к следующим наиболее часто встречающимся нозологическим формам: хроническому воспалению желчевыводящих путей, хроническому энтериту (энтероколиту) и хроническому аппендициту. Необходимо учитывать, что болезни органов пищеварения нередко, быть может, даже чаще, чем это имеет место при изучении заболеваний других органов, сочетаются друг с другом: хронический холецистит с хроническим гастритом, хронический энтерит с колитом и т.д. Естественно, что это накладывает отпечаток как на клинику и диагностику, так и на лечение таких больных. Спортсмены с хроническим воспалением желчевыводящей системы, по наблюдениям Н.В. Эпштейна, составляли 8,06% среди больных внутренними болезнями и 23,1% – среди тех, у кого диагностирована патология органов пищеварения. У спортсменов с болезнями системы пищеварения, лечившихся и стационаре, хронический холецистит диагностирован в 31,4% случаев (данные А.К. Зубенко).
Согласно исследованиям Ю.М. Шапкайца, среди конькобежцев, легкоатлетов-бегунов и лыжников хронический холецистит наблюдается чаще, чем представителей других видов спорта. А.Г. Дембо (1965) указывает, что процент спортсменов высокой квалификации, у которых при клиническом обследовании (включая дуоденальное зондирование) выявлен хронический холецистит (2,1%), значительно превышает процент больных хроническим холециститом среди населения Ленинграда. Несомненно, однако, что в этом сказывается и активное выявление патологии у спортсменов, в то время как заболеваемость остального населения отражает главным образом показатели обращаемости.
В то же время большинство советских и зарубежных авторов отмечали рост заболеваний желчевыводящей системы за последние годы. По мнению многих авторов, в основе этого находится прежде всего возросшая частота дискинезий желчных путей. Расстройства нормальной деятельности желчевыводящих путей могут быть вызваны длительным переутомлением, перегрузкой центральной нервной системы. В этой связи интересны указания Б. Буги на то, что большие нагрузки у спортсменов приводят к замедленной моторике желчевыводящих путей.
К расстройствам нормальной деятельности желчных путей приводит также нерегулярное питание. Р.А. Лурия (1933) установил, что 78% заболевших хроническим холециститом питались беспорядочно, этот же фактор нередко имеет место и у спортсменов.
Выводы:
Дорогие друзяшки, многие из нас считают, что обращаться к врачам следует, только тогда, когда нас что-то беспокоит, но в случае когда мы что-то меняем, перенастраиваем в своём организме (худеем, набираем массу, тренируемся для каких-то результатов, готовимся стать мамой), очаги хронической инфекции могут стать осложняющим или же стоп-фактором в этом процессе. И перед поиском проблем с гормонами, либо других глубинных заболеваний, необходима санация очагов хронической инфекции – лечебно-профилактические меры по оздоровлению организма. Четыре врача, которые вам в этом помогут:
1. Терапевт
2. Стоматолог
3. ЛОР
4. Гастроэнтеролог.
А на сегодня всё, я напоминаю, что если вы действительно решили изменить себя, и не знаете с чего начать, я готов вам помочь, именно с этой целью мною была написана и издана небольшая книга “PRO похудение”, которую я распространяю практически даром, через Литрес. (кликабельно) Все вопросы о личном сопровождении на почту Rorschachnewlife@gmail.com
Более того, если у вас по каким-то причинам нет денег на приобретение моего труда, я готов абсолютно безвозмездно выслать вам PDFочку на почту, просто пришлите мне на указанный адрес письмо с темой “Хочу книгу” и я вышлю вам её в ответ.
P.s. Наш с супругой Instagram там вы найдёте множество рецептов вкусной, здоровой пищи, различные варианты тренировок, упражнений и много чего ещё.
Источник
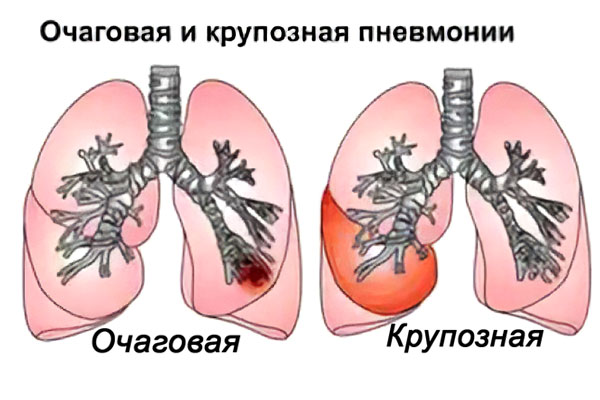
Что такое очаговая пневмония?
Очаговая пневмония – это острое воспаление, которое сосредоточено на ограниченном участке легочной ткани в пределах долек легкого. Заболевание сопровождается повышением температуры тела, кашлем с отделением небольшого количества мокроты, выраженной интоксикацией организма и болью в грудной клетке.
Очаговая пневмония имеет широкое распространение. На нее приходится около 2/3 от всех случаев воспаления легких. Сначала в патологический процесс вовлекаются бронхи, после чего он распространяется на одну или несколько долек легкого. Поэтому очаговую пневмонию еще называют бронхопневмонией и лобулярной пневмонией.
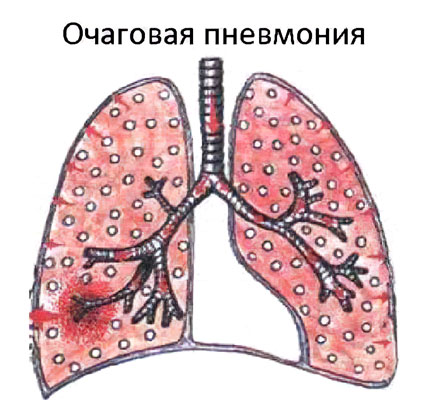
Код по МКБ-10: J18.0 – бронхопневмония неуточненная, J18.1 – долевая пневмония неуточненная.
Чем отличается очаговая пневмония от крупозной?
Крупозная пневмония также относится к острому воспалению легких, но при ней клиническая картина более ярко выражена. При крупозном воспалении в патологический процесс вовлекается не долька легкого, а его целая доля и плевра, то есть поражение масштабнее.

Причины возникновения и факторы риска
Очаговая пневмония чаще всего выступает в качестве осложнения основного заболевания. Она может развиться на фоне ОРВИ, сопровождающейся воспалением трахеи и бронхов. Массовые вспышки очаговой пневмонии наблюдается на фоне подъема сезонной заболеваемости гриппом. Это связано с тем, что вирусы ослабляют иммунитет, снижают сопротивляемость органов дыхания перед микробными атаками. Причем возбудителем пневмонии в данном случае может стать даже условно-патогенная флора.
Другие заболевания, которые способны выступать в качестве первопричины очаговой пневмонии:
Всевозможные инфекции: корь, коклюш, тиф, менингит и пр.
Вирусная флора: аденовирусы, риновирусы, парагрипп, респираторно-синцитиальные вирусы.
Микробная флора. В 80% случаев причиной пневмонии становятся пневмококки. К иным бактериям-возбудителям воспаления легких относятся: кишечная палочка, менингококк, стафилококк, стрептококк и пр.
Редкими провокаторами болезни являются микоплазмы и хламидии.
Если заболевание первичное, то есть ему не предшествовала иная инфекция, патогенная флора попадает в органы дыхания бронхогенным путем. В остальных случаях имеет место гематогенный или лимфогенный механизм.
Факторы риска по развитию очаговой пневмонии у взрослых:
Снижение иммунитета, как общего, так и местного.
Курение, злоупотребление спиртными напитками.
Переохлаждение.
Стрессы.
Сахарный диабет, ВИЧ.
Попадание в бронхи и легкие токсинов.
Заболевания органов дыхания, например, пневмосклероз, ХОБЛ.
Дефицит витаминов, нерациональное питание.
Госпитальная пневмония часто развивается у лежачих больных. В этом случае главным фактором становится вынужденная иммобилизация.
Симптомы
Очаговая пневмония – опасное заболевание, так как у людей со сниженным иммунитетом она дает смазанную клиническую картину. Температура тела может оставаться в пределах нормы, либо подниматься до субфебрильных отметок. Кашель будет сухим, со скудным отделением мокроты. Поэтому таким людям нужно проявлять особую настороженность. При недомогании, которое не проходит в течение 2-3 дней, нужно обращаться к врачу.
Классические симптомы очаговой пневмонии:
Симптомы | Описание |
Повышение температуры тела | Лихорадка наблюдается не более чем у 50% пациентов. Если лечение было начато вовремя, она отступает через 3-5 дней. У оставшейся части больных температура тела остается на субфебрильных отметках, либо в пределах нормы. |
Кашель | Он может быть сухим или влажным, с отделением мокроты. Чаще всего она представлена слизью, но иногда в ней присутствуют гнойные включения. |
Дыхание | Оно учащается до 25-30 вдохов в минуту, становится жестким. Врач может аускультировать громкие влажные хрипы. Если параллельно у человека развивается бронхит, то хрипы сухие, рассеянные. Шумы трения плевры будут слышны у пациентов с сухим плевритом. |
Одышка | В большинстве случаев она выражена слабо, но при прогрессировании воспаления с захватом нескольких долек, одышка становится более выраженной. |
Боль в груди | Это один из распространенных симптомов. Боль усиливается на глубоком вдохе, при смене положения тела, при прикосновениях к спине. |
Тахикардия | Частота сердцебиения может достигать 110 ударов в минуту. |
Общие симптомы | У больного усиливается слабость, вялость и сонливость, пропадает аппетит. При тяжелом воспалении наблюдается посинение носогубного треугольника. |
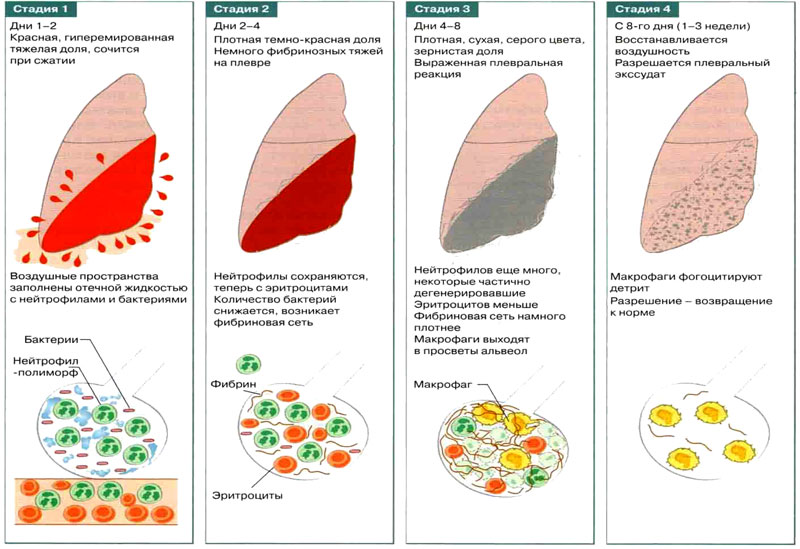
Стадии очаговой пневмонии
Очаговая пневмония проходит 4 стадии развития:
Стадия прилива. Пораженные ткани гиперемированы, микроциркуляция крови нарушена, проницаемость сосудов повышена. Стенки альвеол в очаге воспаления отекают, легочная ткань становится более эластичной, сосуды, питающие очаг воспаления, резко наполняются кровью. В этот период у больного возникает сухой кашель, появляются боли на вдохе. Продолжительность стадии 1-3 дня.
Стадия красного опеченения. Пропотевающая плазма заполняет альвеолы, они утрачивают воздушность, становятся красными и плотными. В этот период пораженный участок легкого напоминает по своей структуре печень. Боль в груди усиливается, температура тела повышается, нарастают явления интоксикации. Длится эта стадия от 1 до 3 дней.
Стадия серого опеченения. Эритроциты и гемоглобин, просочившиеся в альвеолы распадаются. Пораженный участок легкого приобретает серый оттенок. Клиническая картина характеризуется влажным кашлем, в мокроте возможно появление гноя и большого количества слизи. Температура тела начинает снижаться, может оставаться на субфебрильных отметках, боль в груди присутствует, но она становится менее интенсивной. В целом, самочувствие пациента нормализуется. Эта стадия длится от 2 до 8 дней.
Стадия разрешения. В этот период происходит восстановление нормальной структуры пораженных долек легкого.
Виды
В зависимости от эпидемиологии, очаговая пневмония может быть госпитальной, внебольничной, вызванной иммунодефицитом и атипичной.
В зависимости от возбудителя воспаления легких, различают следующие виды пневмонии:
Бактериальная.
Вирусная.
Грибковая.
Микоплазменная.
Смешанная.
По механизму развития очаговая пневмония может быть:
Первичной (не вызвана другими заболеваниями, развивается как самостоятельная болезнь).
Вторичной (спровоцирована первичным очагом инфекции в организме).
Послеоперационной.
Аспирационной (развивается при попадании инородного тела в бронхи).
Инфаркт-пневмония (спровоцирована закупоркой мелких сосудов тромбами).
Очаговая пневмония может одно- и двусторонней. В зависимости от особенностей течения болезни, различают острое, острое затяжное и хроническое очаговое воспаление легких. Отдельно выделяют неосложненную и осложненную очаговую пневмонию.
По степени тяжести очаговая пневмония может быть:
Легкой. Интоксикация выражена слабо, температура тела не превышает 38 градусов, одышка появляется только на фоне физических нагрузок.
Средней. Интоксикация выражена умеренно, температура тела повышается до 39 градусов, дыхание учащено до 30 в минуту.
Тяжелой. Интоксикация интенсивная, температура тела высокая, может наблюдаться помутнение сознания, одышка доходит до 40 в минуту.
Особенности течения заболевания у детей

У новорожденных очаговая пневмония чаще всего связана с внутриутробным или внутрибольничным инфицированием. У детей дошкольного и школьного возраста главным виновником воспаления легких становится пневмококк. Что касается вторичных инфекций, то опасность представляют бронхиты и бронхотрахеиты.
Симптомы очаговой пневмонии у детей чаще всего манифестируют на 5-7 день от развития простудного заболевания. Температура тела остается в пределах 38 градусов, выраженная лихорадка наблюдается редко.
Родители могут заметить признаки интоксикации, которые проявляются в вялости, сонливости. Кожа становится бледной, аппетит снижается. Грудные дети обильно срыгивают после еды, не исключена рвота.
Кашель может быть сухим и влажным, присоединяется одышка. Носогубный треугольник бледный или синий. У детей особенно заметно втяжение межреберных промежутков со стороны поражения. В дыхании принимает участие вспомогательная мускулатура. Особенно тяжело у детей протекает очагово-сливная пневмония. Она осложняется дыхательной недостаточностью, интенсивной интоксикацией. Не исключена деструкция тканей легких.
При появлении необычных симптомов, родители должны проявить бдительность и обратиться к специалисту.
Диагностика
Диагностика пневмонии начинается со сбора анамнеза и осмотра пациента. Полный цикл исследований:
Перкуссия грудной клетки. Врач определяет притупленный перкуторный звук.
Аускультация. В начале развития болезни со стороны поражения дыхание жесткое (в ограниченном участке легких). По мере ее прогрессирования присоединяются звучные влажные мелкопузырчатые хрипы, воспалительная крепитация слышна реже. За счет очаговости процесса аускультативная картина мозаичная.
Сдача крови на общий анализ. Будет выявлен нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ до 40 мм/час, повышение уровня фибриногена, сиаловых кислот, положительная реакция на С-реактивный белок.
Общий анализ мокроты. Она слизисто-гнойная, в ней повышено количество лейкоцитов и клеток цилиндрического эпителия.
Бактериальный посев мокроты направлен на выявление типа возбудителя болезни и на определение его чувствительности к антибиотикам.
Рентгенография легких. Выявляют очаговые затемненные участки. Чаще всего они расположены в нижних отделах органов дыхания.
Дифференциальная диагностика
Очаговую пневмонию нужно дифференцировать от туберкулеза, альвеолярного рака легких, абсцесса и инфаркта легкого. Чтобы выставить верный диагноз, потребуются данные комплексного обследования, в том числе, рентгенологического и клинико-лабораторного.
В сомнительных случаях данные рентгенографии уточняют с помощью КТ или МРТ легких, бронхоскопии. Чтобы исключить септицемию проводят анализ крови на гемокультуру.
Лечение

Лечение очаговой пневмонии возможно в амбулаторных условиях. В госпитализации нуждаются те пациенты, у которых развивается выраженная интоксикация организма, имеются признаки дыхательной недостаточности.
Основу лекарственной терапии составляют антибиотики. Чем раньше она будет начата, тем выше ее эффективность. Результатов бактериального посева не ждут, препараты врач подбирает на свое усмотрение. Если спустя 3 дня не наблюдается улучшения, антибиотик меняют.
Антибиотики. Чаще всего удается обойтись однокомпонентной схемой. При необходимости использования 2 антибиотиков, нежелательно одновременное применение препаратов бактерицидного и бактериостатического ряда, либо препаратов с однотипным токсическим эффектом.
Традиционные антибактериальные средства для лечения очаговой пневмонии:
Пенициллины: Амоксициллин, Азитромицин, Супракс и пр.
Цефалоспорины: Цефазолин, Цефуроксим, Цефотаксим.
Фторхинолоны: Ципрофлоксацин, Левофлоксацин
Курс длится не менее 10-14 дней. Препараты вводят внутримышечно, а в тяжелых случаях внутриплеврально или эндоброхиально.
Снятие симптомов. Для снятия интоксикации назначают дезинтоксикационные растворы, противовоспалительные препараты. Температуру тела снижают с помощью Ибупрофена или Парацетамола. В качестве десенсибилизирующих средств используют Супрастин, Тавегил, Лоратадин.
Разжижение мокроты. Муколитики и бронхолитики направлены на разжижение мокроты и ее выведение из органов дыхания. Это могут быть такие препараты, как: Теофиллин, Бромгексин, Амброксол, АЦЦ Лонг, Ацетилцистеин.
Ингаляции. Людям с выраженной одышкой необходимы продолжительные ингаляции с увлажненным кислородом.
Рекомендации. В течение всего периода лихорадки пациент должен придерживаться постельного режима. В сутки нужно потреблять не менее 1,5-2 л воды. Меню должно быть щадящим, сбалансированным, с ограничением поваренной соли. Выбирают продукты, богатые витамином А и С. Делают выбор в пользу легкоусвояемых продуктов.
После того, как острые симптомы болезни стихнут, и температура тела придет в норму, больному назначают физиотерапевтические процедуры, среди которых:
Электрофорез с лекарственными препаратами.
УВЧ.
ДМВ-терапия.
Массаж.
ЛФК.
При правильном подборе лекарственных средств выздоровление наступает спустя 2 недели.
Интервью с Базаровым Дмитрием Владимировичем, кондидатом медицинских наук, врачом-хирургом, онкологом, пульмонологом:
Базаров Дмитрий Владимирович – член московского общества хирургов, Европейского респираторного общества, Европейского общества торакальных хирургов, Европейского общества хирургической онкологии. Является соавтором 103 публикаций по проблемам торакальной хирургии, пульмонологии и онкологии, некоторые из них опубликованы в зарубежных научных изданиях.
Осложнение и прогноз
На выздоровление будет указывать отсутствие симптомов, нормализация рентгенологической картины и всех показателей крови. Благодаря своевременно начатой терапии удастся избежать развития осложнений и рецидива болезни. Пациенты, перенесшие пневмонию, должны находиться на контроле у терапевта или пульмонолога в течение полугода.
Наименее благоприятный прогноз у больных с воспалением, вызванным стафилококками, либо осложненным абсцессом или деструкцией легких. Не менее опасны вирусные пневмонии, характеризующиеся молниеносным течением.
Главными осложнениями пневмонии являются:
Обструктивный синдром.
Абсцесс или гангрена легкого.
Плеврит.
Сердечная и дыхательная недостаточность.
Эндокардит или миокардит.
Воспаление почек.
Во многом прогноз обусловлен состоянием иммунной системы больного, а также вирулентностью возбудителя инфекции.
Клинические рекомендации

Клинические рекомендации по ведению пациентов с очаговой пневмонией:
Качественная оценка состояния больного, анализ жалоб, сбор анамнеза.
Обязательное уточнение сопутствующих патологий.
Проведение комплексной диагностики с забором крови и мокроты на анализ, выполнение рентгенографии легких в день обращения пациента к врачу.
Определение места лечения.
Подбор первоначального антибиотика, оценка его эффективности спустя 48-72 часа, принятие решения о дальнейшей терапевтической тактике.
Применение препаратов выбора: Амоксициллин с клавулановой кислотой. При отсутствии эффекта назначение макролидов (Эритромицин или Спирамицин), цефалоспоринов I-III поколения, фторхинолонов или линкозаминов.
На протяжении всего периода лечения за пациентом должен быть установлен тщательный мониторинг, независимо от того, находится он в стационаре или дома.
Профилактика очаговой пневмонии
Профилактика очаговой пневмонии:
Закаливание организма.
Вакцинация от гриппа.
Укрепление иммунитета.
Исключение возможности переохлаждения.
Санация хронических очагов инфекции.
Отказ от вредных привычек. В первую очередь это касается курения.
Лежачие больные нуждаются в особом уходе. С ними необходимо проводить дыхательную гимнастику, выполнять им массаж, возможно применение антиагрегантов. Люди из группы риска должны быть привиты от пневмококковой инфекции.
Источник
