Как вылечить одышку при стенокардии

Одна из форм ИБС – стенокардия напряжения. Ее главный признак – боль за грудиной, появляющаяся при физической нагрузке или стрессе. Одышка при стенокардии возникает у многих пациентов, нередко именно она ограничивает двигательную активность больного.
Причины появления
Проявляясь практически одинаково, одышка при стенокардии напряжения может быть связана с двумя разными причинами:
- это эквивалент (аналог) болевого приступа, возникающий из-за нехватки кислорода для клеток сердца;
- это проявление осложнения ИБС – сердечной недостаточности, и связана она с недостатком кислорода в клетках всего организма при сниженной сократительной функции сердца.
Рекомендуем прочитать об основных симптомах нестабильной стенокардии. Вы узнаете о том, что собой представляет нестабильная стенокардия, симптомах, установлении диагноза, лечении.
А здесь подробнее о том, как снять приступ стенокардии самостоятельно.
Одышка как эквивалент болевого синдрома
Далеко не всегда пациенты правильно описывают боль при стенокардии. Часто они говорят о нехватке воздуха, тяжести в груди. При этом врачи ошибочно принимают эти симптомы за одышку. На самом деле одновременное появление и одышки, и болей при нагрузке – довольно редкая ситуация. Чаще бывает так, что болевой синдром не выражен, а у пациента при нагрузке возникает именно одышка – учащение и углубление дыхания.
У каких больных проблемы с дыханием часто заменяют боль при стенокардии:
- люди с диабетом;
- пожилые пациенты с вегетативной дисфункцией;
- лица, постоянно принимающие бета-блокаторы или другие антиангинальные средства;
- пациенты после ангиопластики или аортокоронарного шунтирования.
Какая одышка при стенокардии, если она служит эквивалентом боли:
- появляется при нагрузке, но сразу проходит после остановки;
- не беспокоит в состоянии покоя;
- проходит после приема нитроглицерина;
- чаще связана с изометрической (движением), а не с изотонической (напряжением) нагрузкой.
Как возникает такая одышка: нагрузка приводит к учащению сердцебиения. Через суженные атеросклеротическими бляшками коронарные артерии к миокарду попадает меньше крови, а, следовательно, и кислорода. В норме они сигнализируют об этом появлением боли. Но у пациентов с нарушением болевой чувствительности (например, при диабете) такой признак не возникает. Однако локальное нарушение сократимости сердца приводит к ухудшению кровоснабжения легких, что и вызывает одышку.
Одышка как эквивалент стенокардии часто сочетается с такими патологическими состояниями:
- диастолическая дисфункция (нарушение расслабления сердечной мышцы);
- ишемическая кардиомиопатия (постоянные изменения в миокарде при длительном кислородном голодании);
- небольшое левое предсердие с плотными стенками, кальциноз митрального клапана;
Кальциноз митрального клапана
- фибрилляция предсердий.
Для диагностики эквивалентов стенокардии применяются обычные методы исследования при ИБС:
- ЭКГ;
- ЭхоКГ;
- суточное мониторирование ЭКГ;
- нагрузочная ЭКГ-проба (велоэргометрия, тредмил);
- стресс ЭхоКГ.
С помощью этих исследований врачи обнаружат, что появление одышки непосредственно связано по времени с ЭКГ- или УЗИ-признаками ишемии миокарда.
Одышка как проявление сердечной недостаточности
От правильного выявления причин зависит, как лечить одышку при стенокардии. Этот признак может быть связан с ухудшением сократимости сердца, и тогда усилия врачей будут направлены на лечение сердечной недостаточности.
Когда сердце слабеет настолько, что учащение сердцебиения уже не может обеспечить организм кислородом, развивается сердечная недостаточность. Чтобы компенсировать патологию кровообращения, в организме «включаются» другие механизмы, направленные на обогащение крови этим необходимым для жизни газом. В частности, учащается и становится более поверхностным дыхание.
Возникает одышка как проявление хронической левожелудочковой недостаточности. Она также появляется при нагрузке, но сохраняется более длительное время. В тяжелых случаях такой признак появляется и в покое, в том числе по ночам (приступы сердечной астмы).
По внешним признакам ее довольно сложно отличить от одышки при дыхательной недостаточности, вызванной хроническими болезнями легких. Необходимо обратить внимание на синюшность кожи. Если она возникает лишь на кистях, губах, области носа – это сердечная недостаточность. При болезнях легких синюшность (цианоз) распространена по всему кожному покрову.
При дыхательной недостаточности больные могут спать в горизонтальном положении, тогда как при сердечной стараются положить несколько подушек и лечь повыше. Есть и другие признаки, по которым опытный врач отличит эти состояния.
Одышка при стенокардии как проявление сердечной недостаточности нередко сочетается с такими состояниями:
- перенесенный инфаркт миокарда;
- сопутствующий атеросклероз и кальциноз клапанов;
- приступы сердечной астмы;
- в тяжелых случаях – отеки ног и увеличение печени.
Диагностика патологии
Как диагностировать эту форму одышки: на ЭКГ она не проявляется. Диагноз ставится на основании данных ЭхоКГ, которые соответствуют систолической дисфункции (снижению сократимости) сердца. Можно использовать стресс-ЭхоКГ и другие нагрузочные пробы: во время их выполнения одышка возникает раньше, чем появляются ишемические изменения.
Когда появляется такая одышка при стенокардии, лечение направлено на улучшение работы сердца и устранение кислородного голодания организма.
Рекомендуем прочитать о классах стенокардии напряжения. Вы узнаете о патогенезе стенокардии напряжения, функциональных классах стабильной стенокардии, CCS классификации, рекомендациях для авиапассажиров.
А здесь подробнее о лечении стенокардии напряжения.
Лечение
Учитывая разницу патологических механизмов, приводящих к появлению нарушений дыхания при ИБС, вопрос пациента «у меня стенокардия, одышка, что попить» должен быть адресован только лечащему врачу. Точное распознавание всех изменений, происходящих в организме, возможно только при тщательном сборе жалоб, уточнении анамнеза, подробном физикальном исследовании и правильной трактовке полученных при дополнительной диагностике изменений.
Зная причину патологии, врач может назначить различные препараты для устранения одышки при стенокардии. Если она является аналогом болевого синдрома, назначаются средства таких групп:
- антиагреганты;
- статины или другие средства для снижения уровня холестерина;
- бета-блокаторы;
- нитраты пролонгированного действия;
- антагонисты кальция.
Рассматривается вопрос о хирургическом вмешательстве – ангиопластике или аортокоронарном шунтировании.
Аортокоронарное шунтирование
В случае, если необходимо лечение сердечной недостаточности, перечень групп препаратов выглядит иначе:
- ингибиторы АПФ;
- бета-блокаторы (бисопролол, метопролол или карведилол, но не атенолол);
- диуретики при тяжелой сердечной недостаточности;
- антагонисты альдостерона, особенно при появлении отеков или сердечной астмы;
- при тахисистолической форме мерцательной аритмии – дигоксин.
Таким образом, устранение одышки при стенокардии – непростая задача, и самолечение или применение народных средств в этом случае недопустимо.
Одышка при стенокардии может быть аналогом (эквивалентом) приступа боли или служить симптомом сердечной недостаточности. В зависимости от причины ее развития диагностика и лечение этого состояния существенно отличаются.
При жалобах на учащение дыхания необходимо пройти комплексное кардиологическое обследование, и лишь затем начинать медикаментозную терапию. Нередко хирургическое вмешательство на коронарных сосудах избавляет пациента не только от стенокардии, но и от одышки.
О том, что собой представляет одышка при патологии сердечно-сосудистой системы, смотрите в этом видео:
Источник
Стенокардия — заболевание, которое характеризуется эпизодами сильной загрудинной боли или дискомфорта вследствие острой ишемии миокарда, одно из форм ИБС. Приступы провоцируют физические нагрузки, стресс или эмоциональное перевозбуждение (стенокардия напряжения), но иногда они могут возникать и без видимой причины (стенокардия покоя, или спонтанная). Стенокардия не угрожает жизни, но сопряжена с более высоким риском возникновения таких осложнений, как инфаркт миокарда и внезапная сердечная смерть.
Распространенность стенокардии увеличивается с возрастом и наблюдается у мужчин в 3-5 раз чаще, чем у женщин. Факторы риска — ожирение, курение, гипертоническая болезнь, сахарный диабет и отягощенный семейный анамнез.
В связи с угрозой прогрессирования болезни, неотложная помощь при стенокардии должна быть оказана как можно раньше еще на доврачебном этапе. Четкость, своевременность и слаженность действий — главный залог быстрого регресса болевого синдрома.
Клиническая картина
Основные симптомы заболевания:
- Боль в груди, которую характеризуют как давящую, сжимающую, пекущую.
- Распространение боли в шею, челюсть, руки, плечи или спину.
- Одышка, ощущение нехватки воздуха (сердечная астма), бледность.
- Внезапная и сильная усталость.
- Тревожность и беспокойство.
- Тошнота, головокружение, холодный пот.
Важно дифференцировать схожие по симптоматике приступы стенокардии и панические атаки. Общее для этих двух состояний: боль в груди, потливость, утрудненное дыхание. При панической атаке на первом месте выступают симптомы учащенного дыхания и иррациональных страхов, парестезии во всем теле, а боль в груди имеет непостоянный, преходящий характер, в то время как для стенокардии наиболее частая жалоба — именно кардиалгия с типичными характеристиками и длительностью болевого эпизода.
Неотложная помощь при приступе стенокардии
Алгоритм действий:
-
 немедленно прекратить любую деятельность, если боль возникла во время физического усилия;
немедленно прекратить любую деятельность, если боль возникла во время физического усилия; - обеспечить покой и помочь больному принять удобное полусидящее положение, приподняв голову;
- спросить у человека, есть ли у него антиангинозные препараты в виде сублингвальных таблеток или спрея; если имеются — помочь ему принять их;
- когда же боль не уменьшается в течение 5 минут после приема медикаментов, необходимо принять вторую дозу;
- если боль длится в течение 15 минут и больше или возобновляется после некоторого облегчения, можно заподозрить развитие инфаркта миокарда. В таком случае необходимо вызвать экстренную медицинскую помощь;
- при отсутствии любых препаратов и улучшения после прекращения нагрузки и отдыха, нужно немедленно вызвать медицинскую помощь;
- если симптомы прекращаются полностью в течение 15 минут после отдыха и/или приема лекарственного препарата, человек может вернуться к обычным делам, если они не предполагают большую нагрузку, и обратится к своему лечащему врачу в плановом порядке.
Один из самых распространенных и действенных препаратов, которые помогают снять приступ стенокардии в домашних условиях, — «Нитроглицерин». Его используют в виде сублингвальных таблеток, капель или спрея. Чтобы купировать стенокардитическую боль, принимают 1-2 таблетки препарата, 1-2 капли раствора или 1 дозу аэрозоля через каждые 5-10 минут, но не более 3-4 раз за 15 минут. Следует мониторировать состояние пациента, поскольку частые побочные эффекты — снижение артериального давления, а также головокружение и головная боль. Противопоказания к применению препарата — закрытоугольная глаукома, артериальная гипотензия повышенное внутричерепное давление и кровоизлияние в головной мозг.
При чрезмерной тревожности больного можно использовать мягкие седативные средства, такие как «Валокордин» или «Корвалол» (25-30 капель).
Как снять приступ в домашних условиях?
В первую очередь необходимо обеспечить пациенту покой. Оптимальным считается полусидящее положение с опорой под головой и спиной, желательно создать доступ свежего воздуха. Нужно ослабить одежду в области шеи и пояса с целью облегчения дыхательных движений. Во время приступа необходимо избегать употребления любых жидкостей и пищи, а также курения. Важно постоянно успокаивать больного, потому что любое эмоциональное перенапряжение может привести к ухудшению состояния и даже к гипотоническому кризу и коллапсу. Обязательно нужно мониторировать витальные функции пациента (сердцебиение и дыхание) и быть готовым при необходимости немедленно начать проведение сердечно-легочной реанимации.
Если состояние не улучшается после 15 минут отдыха и/или приема «Нитроглицерина», можно с большой вероятностью предположить у больного развитие инфаркта миокарда. В таком случае необходимо принять ацетилсалициловую кислоту (при условии отсутствия аллергической реакции на нее) в виде жевательной таблетки, засечь время и немедленно вызвать экстренную медицинскую помощь.
Неотложная медицинская помощь обязательна также при таких условиях:
- загрудинная боль возникла впервые;
- симптомы стенокардии по силе отличаются от таковых при предыдущих приступах;
- изменился характер боли.
Никогда нельзя перевозить пациента с загрудинной болью в своей машине, поскольку любое перенапряжение может ухудшить состояние больного и исправить его в таких условиях будет крайне тяжело.
Выводы
Стенокардия — довольно распространенное патологическое состояние, которое манифестирует приступом сильной боли в груди, связанной с острой недостаточностью кровообращения в сердечной мышце. Неотложная и эффективная помощь на самом раннем этапе, которая заключается в устранении провоцирующих факторов и приеме антиангинозных препаратов, позволяет значительно уменьшить вероятность возникновения осложнений и ухудшение состояния больного.
Источник

Стенокардия — это форма ишемической болезни сердца. Она встречается у половины пациентов, которым поставлен диагноз ИБС. Во время приступа человек испытывает удушье и сильную давящую боль в левой стороне груди. Такое состояние является следствием внезапного недостатка поступления крови в одну из важнейших мышц сердца — миокард.
Миокард отвечает за перекачивание крови и цикличность сокращения сердца. Как только в его работе возникают сбои, пульс может замедляться или угрожающе нарастать. Такое состояние может стать предвестником смертельно опасных недугов: сердечной недостаточности и инфаркта миокарда.
При стенокардии коронарное кровообращение восстанавливается самостоятельно. А в случае инфаркта кислородное голодание превышает порог, допустимый для сердечной мышцы и в ней происходят необратимые изменения
Стенокардия может возникать при физических нагрузках, сильном волнении, а на некоторых стадиях развития заболевания — в состоянии покоя и даже во время сна.
В молодом и среднем возрасте от стенокардии чаще страдают мужчины. Однако после 50-ти число женщин и мужчин, страдающих заболеваниями сердца, приблизительно одинаково.
Причины стенокардии
Главные причины возникновения стенокардии — сужение просвета коронарных сосудов. Такое состояние вызывает атеросклероз. Особенно тяжело приступы стенокардии происходят у людей, у которых поражено много артерий и участки стеноза протяженны.
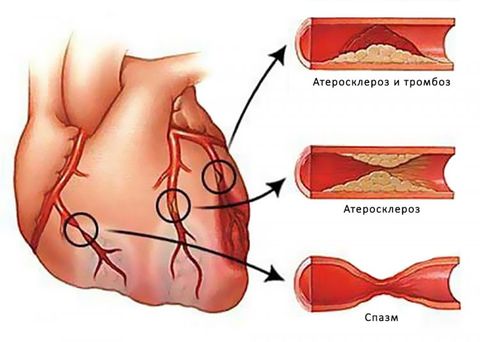
Достаточно тяжело проходит лечение пациентов со смешанными причинами стенокардии. Например, когда к поражению атеросклерозом присоединятся спазм коронарных артерий и образование тромбов.
Основные причины возникновения стенокардии:
- сужение сосудов и мелких артерий в результате ангиоспазма. При этом патологию не сопровождает атеросклерозирование артерий;
- некоторые заболевания желудочно-кишечного тракта: диафрагмальная грыжа, язвенная болезнь пищевода, двенадцатиперстной кишки, желудка и желчекаменная болезнь;
- ряд инфекционных и аллергических патологий;
- поражения кровеносных сосудов сифилисом или ревматоидными заболеваниями. Это может быть аортит, периартериит, васкулит, эндартериит.
Факторы риска
Как бы ни хотелось избежать стенокардии, важно понимать — не все факторы риска можно скорректировать. К сожалению, шансы заболеть передаются по наследству. Приступы стенокардии почти неизбежно проявляются у пожилых людей.
Однако, есть немало факторов риска, с которыми можно и нужно бороться. Из жизни человека, склонного к заболеваниям сердца, достаточно исключить всего несколько опасных привычек — и свое разрушительное действие прекратит целый ряд факторов-провокаторов. Например, если человек изменит свои пищевые пристрастия, отдав предпочтение легкой, питательной, правильно приготовленной пище, его вес придет в норму. Снизится холестерин и артериальное давление. А значит, станет меньше факторов риска, из-за которых сердцу тяжелее справляться со своими задачами.
Среди факторов риска, которые можно устранить:
- повышенное содержание холестерина и других липидных фракций в крови. Это провоцирует отложение холестерина в артериях и еще большее сужение коронарного просвета, образование тромбов;
- избыточная масса тела;
- малоподвижный образ жизни;
- курение. Никотин вызывает кислородное голодание и искусственное сужение артерий. У курильщиков повышается артериальное давление и стенокардия наступает раньше, чем у тех, кто не имеет вредных привычек.
- высокие психоэмоциональные нагрузки и стресс. При этом происходит ангиоспазм и резкое повышение давления. Следствием может стать не только приступ стенокардии, но и инфаркт.
- прием женщинами гормональных контрацептивов.
Гораздо сложнее справиться с болезнью, если у вас наблюдаются следующие патологии:
- повышенное давление. Оно вызывает напряжение мышцы миокарда;
- общая слабость, интоксикация. Ослабленный организм плохо справляется с поставкой кислорода в сердечную мышцу, поэтому анемия часто влечет приступы учащенного сердцебиения;
- сахарный диабет;
- повышенная вязкость крови. Это приводит к возникновению тромбов, еще большему сужению просвета сосудов и слабости миокарда;
- дисфункция эндотелия;
- ранняя менопауза.
Особенно опасен метаболический синдром, когда у пациента присутствует сразу несколько факторов риска: лишний вес, высокое артериальное давление, повышенное содержание холестерина в крови.
Классификация заболевания
На основании особенностей клинической картины, причин возникновения приступа и степени опасности для пациента выделяют три основных типа стенокардии:
- Стабильная стенокардия. Это стенокардия напряжения, она появляется при физической нагрузке, занятиях спортом, излишне обильной еде, стрессе, при обострении хронических заболеваний.
Все перечисленные состояния вызывают сужение коронарных сосудов и провоцируют появление болевого синдрома. Приступ проходит в состоянии покоя, после того, как пациент принял нитроглицерин.
Как правило, болезнь протекает без видимых ухудшений на протяжении нескольких лет. Стабильная стенокардия в зависимости от уровня переносимости физической и эмоциональной нагрузки делится на латентную, легкую, среднюю и тяжелую. В своем худшем варианте приступ может развиться при неторопливой прогулке на расстояние более 100 м.
- Нестабильная стенокардия. С течением времени приступы становятся все тяжелее и продолжительнее, присоединяются дополнительные симптомы.
При нестабильной стенокардии боль за грудиной возникает даже без физических нагрузок и во время отдыха. В случае, если приступы происходят не чаще 1 раза в месяц, стенокардия представляет низкую степень опасности, если каждые 2 суток — среднюю степень опасности. Когда боль атакует чаще — это острая стенокардия покоя. Нестабильная стенокардия — это предвестник сердечного приступа или возможного инфаркта.
При нестабильной стенокардии пациент должен пройти обследование и лечение в условиях стационара.
- Вазоспастическая стенокардия. Случается в случае местного спазма коронарной артерии, при этом такое состояние не связано с атеросклерозом. Боль во время приступа сильная и продолжительная, приступ происходит вне зависимости от физической нагрузки, нередко — в постели. Вазоспастическая стенокардия может не сопровождаться болью, а только чувством сдавливания в груди.
Симптомы стенокардии
Пациент испытывает боли за грудиной или немного левее, в области сердца. Ощущения могут «отдавать» в левую часть тела — плечо, руку, челюсть, под лопатку. При нетипичном течении человек может почувствовать боль справа, в любой части туловища или в ноге.
Пациенты описывают боль по-разному, как сверлящую, сжимающую, давящую разной интенсивности. Иногда страдающие стенокардией люди испытывают ярко выраженный страх смерти.
Кроме того стенокардия имеет такие симптомы:
- нехватка воздуха;
- бледность кожи;
- вынужденное положение тела;
- руки человека холодеют и немеют;
- пульс учащается, потом становится редким;
- повышается артериальное давление.
Диагностика

Диагноз устанавливает врач на основании опроса пациента с учетом характера боли, ее расположения, длительности приступов. Обязательно будет принято во внимание снимается ли приступ приемом нитроглицерина.
При клиническом осмотре врач оценивает состояние кожи — есть ли признаки нарушения обмена веществ и атеросклероза. Для оценки состояния сердечно-сосудистой и дыхательной систем доктор измерит артериальное давление, проведет простукивание грудной клетки, прослушает тоны сердца и измерит пульс.
Аускультация тонов сердца — это прослушивание его работы при помощи стетофонендоскопа. В этом случае врач определит наличие шумов, характер биения сердца, сердечный ритм.
Пациенту необходимо сдать анализы на содержание:
- холестерина;
- АСТ и АЛТ;
- липопротеидов низкой и высокой плотности;
- креатинкиназы;
- глюкозы;
- электролитов;
- кардиальных тропонинов и маркеров, которые указывают на повреждения миокарда.
Для диагностики риска возникновения тромботических осложнений обязательно проводится коагулограмма.
Инструментальные методы:
- ЭКГ, особенно холтеровское мониторирование.
- Функциональные нагрузочные пробы (велгоэргометрия).
- Сцинтиграфия — поможет выявить пострадавшие от ишемии участки после специального введения изотопов таллия.
- Эхокардиография позволяет понять, в каком состоянии находятся сердечная мышца, сосуды, достаточно ли сердце наполнено кровью, есть ли утолщение миокарда.
- Коронарография — врач оценит, есть ли пораженные ли атеросклерозом сосуды сердца и насколько сужен просвет артерий. Для этого пациенту вводят рентгеноконтрастный препарат и оценивают состояние при помощи рентгеновских снимков.
Лечение стенокардии
Что надо делать во время приступа стенокардии? Первая помощь при приступе стенокардии — прием таблетки или спрея нитроглицерина. Если через 2 минуты боль не проходит, препарат можно использовать повторно.
При лечении стенокардии врач назначит антиишемические препараты — они регулируют потребность сердечной мышцы в кислороде. А также бета-блокаторы и антагонисты кальция. Для поддержания кровеносной системы врач порекомендует прием антисклеротических средств и антиоксидантов.
В сложных случаях назначают шунтирование и ангиопластику.
Прогноз и профилактика
Полностью вылечиться от стенокардии невозможно. Однако соблюдение рекомендаций врача, здоровый образ жизни, правильная лекарственная терапия задержат прогрессирование болезни. Врач может держать развитие стенокардии под контролем, но для этого пациент должен стать его союзником.
Лучшая профилактика развития болезни — исключить или свести к минимуму факторы риска. Прежде всего это контроль за психоэмоциональным состоянием, разумные физические нагрузки и борьба с лишним весом. Следует наблюдаться у врача и при малейшем ухудшении здоровья проходить диагностику.
Источник
