Как вылечить острый нефрит

Острый нефрит – воспалительное заболевание почек, поражающее сосудистую систему клубочков. Реже воспаляются канальцы, промежуточные ткани, что более характерно для нефроза. Диагноз чаще встречается у людей моложе 30–35 лет, а также подвержены дети.
Факторы возникновения патологии
Главной причиной развития острого нефрита является стрептококковая инфекция, которая может быть основной либо вторичной.

Согласно классификации стрептококковые бактерии разделяют на следующие виды:
- гемолитические – штаммы синтезируют эритрогенные токсины, стрептокиназу, стрептолизин, стрептодорназу, в норме населяют слизистую оболочку носоглотки;
- группы пневмококков – поражает дыхательные пути, провоцируя острые респираторные заболевания;
- фекальные – энтерококки являются основной причиной развития септических процессов;
- молочнокислая стрептококковая бактерия, различные серогруппы гемо-, негемолитических стрептококков, имеющих отношение к развитию кариеса.
Среди патологий, осложнением которых может стать острая форма нефрита, выделяют такие болезни, как:
- ангина;
- скарлатина;
- пневмония;
- грипп (эпидемический);
- реже – брюшной тиф (после вакцинации против данной болезни), малярия.
Однако при остром нефрите стрептококки не выявляются в почечных тканях, моче и крови.
Это свидетельствует об отсутствии прямой этиологии бактериального характера, что исключает принадлежность патологии к группе инфекционно-воспалительных заболеваний.
Наступление острой стадии нефрита по истечении 2–3 недель после основного инфекционного процесса (например, скарлатины, ангины) совпадает с появлением антител. Это дает право предполагать, что острая форма нефрита возникает, как следствие иммунного ответа организма. Поэтому патология относится к аллергическим, постинфекционным болезням.
Согласно статистическим данным, пациенты с острым диффузным нефритом предварительно перенесли переохлаждение или простуду.
Основные симптомы
 Характерными клиническими проявлениями острого нефрита являются:
Характерными клиническими проявлениями острого нефрита являются:
- задержка жидкости в организме, склонность к отекам;
- затруднительное мочеиспускание (изменение частоты, объема мочи в меньшую сторону);
- артериальная гипертензия;
- появление одышки;
- учащенный сердечный ритм;
- гипертермия (повышение температуры тела: острый период – до 39 о С, подострый – 37,5-38 о С);
- спазмы в загрудинном пространстве;
- головные боли;
- тошнота, рвота.
Внешние симптомы острого нефрита можно без труда определить визуально. В медицине существует понятие «нефритическое лицо», характерными проявлениями которого является:
- бледность кожных покровов;
- отечность, в особенности век, вследствие чего человеку трудно открыть глаза;
- набухание и проявление крупных, средних сосудов.
Специфическими симптомами, указывающими на развитие нефрита в острой форме, являются:
- Повышение артериального давления (а именно, диастолического), вследствие чего может повыситься внутричерепное, спинномозговое давление.
- Циклическая отечность — преимущественно верхней половины тела, исчезающая и возобновляющаяся спустя несколько недель.
У пациентов, являющихся гипотониками, артериальное давление может повышаться в пределах среднестатистической нормы для обычного человека. В этот период вследствие нагрузки на сердечно-сосудистую систему могут возникнуть такие симптомы, как:
- брадикардия;
- мигрень;
- рвота, после которой больной чувствует резкое облегчение;
- перегрузка, гипертрофия левого желудочка сердца;
- повреждение миокарда сердца.
Со спадом отека, как правило, исчезает гипертензия. Обычно нормализация показателей происходит спустя 2–4 недели после появления первых симптомов. В редких случаях наступает гипотоническая стадия, когда артериальное давление падает ниже нормы на непродолжительный период.
Застойные явления при остром нефрите нередко приводят к патологическим процессам органов дыхания:
- развитию влажных, сухих хрипов;
- образованию очагов воспаления и отеку легких;
- диффузному бронхиту.
У пациента с острым нефритом нередко наблюдается стремительный набор веса (до 15 кг за небольшой интервал времени). Отмечается увеличение печени, реже – селезенки.
Методы диагностики
 При наличии вышеперечисленных симптомов необходимо срочно обратиться к профильному специалисту – нефрологу. Однако выявить острую форму нефрита может также уролог.
При наличии вышеперечисленных симптомов необходимо срочно обратиться к профильному специалисту – нефрологу. Однако выявить острую форму нефрита может также уролог.
После осмотра, сбора анамнеза врач назначает ряд лабораторных, клинических обследований. Наиболее информативными диагностическими методами в данном случае являются:
- общий, биохимический анализ мочи;
- общее, развернутое исследование крови;
- УЗИ почек.
Благодаря диагностике удается определить:
- степень поражения тканей почки;
- локацию поврежденной области;
- состояние, функционирование органов мочевыделительной системы.
В ходе проведения анализа мочи при остром нефрите выявляют:
- выпадение осадка солей уратов;
- высокий удельный вес мочи;
- изменение pH мочи в сторону кислой;
- цвет от красноватого до зеленоватого;
- 100–200 эритроцитов в поле зрения, лейкоциты – умеренно, эпителиальные клетки почки, цилиндры;
- белок – примерно 10% (спустя несколько недель не выявляется).
Анализ крови при остром нефрите показывает:
- снижение уровня гемоглобина;
- уменьшение концентрации эритроцитов;
- увеличение количества лейкоцитов;
- общий белок плазмы – ниже нормы;
- РОЭ (реакция оседания эритроцитов) увеличено.
УЗИ помогает определить:
- размеры и контуры почки;
- структуру тканей органа;
- наличие патологических участков.
Для исключения сопутствующих заболеваний врач может назначить дополнительные обследования (например, бактериологический посев).
Способы лечения
Острая и подострая стадия нефрита требует срочного медикаментозного воздействия. В большинстве случаев консервативное лечение является эффективным.
При крайней необходимости производится хирургическое вмешательство. Показание к операции – наличие гнойных образований в тканях почек.
Лечение острого нефрита проводится в условиях стационара. Больному прописывают постельный режим. Страдающим ортопноэ (интенсивной отдышкой) следует находиться в сидячем положении. С этой целью поднимают и фиксируют под углом 45–60° верхнюю часть кушетки, либо подкладывают подушки.
Медикаментозная терапия острого нефрита предполагает прием:
- антибиотиков – для устранения очагов инфекции, воспаления;
- антигистамины, гормональные препараты – для нормализации почечного кровотока;
- мочегонные, внутривенные растворы, корректирующие водно-солевой обмен;
- медикаменты снижающие артериальное давление.
Для того чтобы устранить неспецифические симптомы острого нефрита проводится лечение болеутоляющими и сердечными лекарственными средствами.
При возникновении почечной недостаточности пациенту назначают гемодиализ. Аппаратное очищение крови необходимо для выведения из организма больного продуктов метаболизма. Если процедура гемодиализа не представляется возможной, альтернативным методом является кишечный или перитонеальный диализ (искусственное очищения крови от токсинов, основанное на фильтрационных свойствах брюшины), который оказывает не меньшее дезинтоксикационное действие на организм.
Диетическое питание
С целью снижения нагрузки на сердечно-сосудистую, мочевыделительную систему и органы пищеварения, пациенту при остром нефрите рекомендуется соблюдать строгую диету. Диету назначает лечащий врач на основании оценки общего состояния пациента, результатов контрольных анализов.
Примерная схема разгрузочных дней:
- Вода с лимоном, ягодный морс с 150–200 г сахара в течение дня.
- Компот из свежих фруктов с добавлением сахара.
- Молочный кисель с фруктозой.
Жидкость употребляется в ограниченном количестве. Соль во время разгрузки полностью исключается из рациона. С целью усиления обезвоживающего эффекта диеты, вводится инъекция с раствором сернокислой магнезии. Помимо этого, укол оказывает сосудорасширяющее, мочегонное и стабилизирующее функции нервной системы действие.
Благодаря выведению жидкости удается снизить артериальное давление. Для поддержания углеводного и других обменных процессов в организме назначают глюкозу и аскорбиновую кислоту.
После разгрузочных дней в рацион постепенно вводят молоко, обладающее мочегонным действием. Рекомендованное количество – 1 чашка обезжиренного молока 3 раза в день.
В случае улучшения состояния больного разрешается разнообразить рацион углеводами (свежие фрукты, ягоды, овощи, картофель) и белками (молочная, кисломолочная продукция – молоко, сметана). При нефротическом синдроме рекомендован лечебный стол № 7 (а, б) по Певзнеру.
Острый нефрит при отсутствии своевременной, эффективной терапии может привести к развитию почечной недостаточности с высокой вероятностью летального исхода. Другим прогнозом болезни без соответствующего лечения является инвалидизация. К этому приводит хроническая почечная недостаточность.
Источник
Острый нефрит может спровоцировать появление тяжёлой симптоматики, поэтому постановка правильного диагноза при первых признаках патологического процесса крайне важна. Заболевание требует комплексного и своевременного лечения, в ином случае нежелательных последствий избежать не удастся.
Что такое острый нефрит
Острый нефрит представляет собой воспалительный процесс, охватывающий почечные клубочки и канальцы, реже затрагивает и другие области. Заболевание может быть самостоятельным или же возникает на фоне других патологий. Возбудителями воспалительного процесса являются такие бактерии, как: кишечная палочка, стафилококки, стрептококки и протеи. Патогенная микрофлора может попадать в почки восходящим и нисходящим путём. В первом случае бактерии проникают в канальцы и клубочковую систему через мочеиспускательный канал, а во втором — с током крови и лимфы.
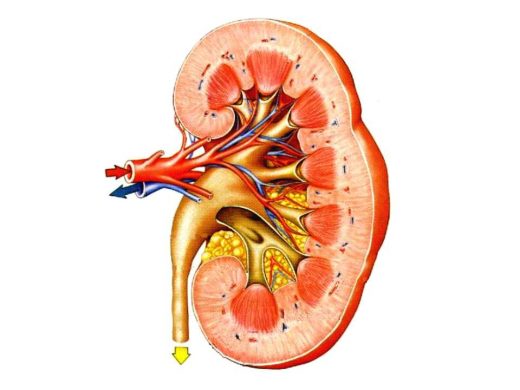
При нефрите могут поражаться разные участки почки, но чаще всего воспалительный процесс охватывает клубочки и канальцы
Выделяют следующие виды заболевания:
- По объёму поражённой ткани:
- очаговый — воспалительный процесс охватывает только ограниченный участок почечной ткани;
- диффузный — при данном виде патологии в зону поражения входит почти вся почечная ткань, чаще всего воспаление охватывает оба органа.
- По локализации патологического процесса:
- пиелонефрит — в зону воспаления входят чашечки, лоханки и паренхима;
- гломерулонефрит — поражаются преимущественно клубочки почек и реже канальцы.
- По характеру провоцирующего фактора:
- интерстициальный — возникает в результате реакции организма на приём лекарств, вакцинацию, а также развивается при наличии аутоиммунных заболеваний;
- лучевой — воспалительный процесс возникает под воздействием ионизирующего излучения.
Заболевание может возникать как у детей, так и у взрослых. Чаще всего воспалительный процесс появляется у лиц от 15 до 40 лет. В пожилом возрасте встречается реже, как правило, на фоне других патологий почек.
Причины и факторы развития
Главной причиной возникновения воспалительного процесса является проникновение патогенной микрофлоры в почку. Спровоцировать это могут такие факторы, как:
- уретрит;
- цистит;
- половые инфекции;
- переохлаждения;
- хронические инфекционные очаги: тонзиллит, гайморит и др.;
- амилоидоз почек;
- сахарный диабет;
- интоксикации;
- нефроптоз;
- мочекаменная болезнь;
- лучевая терапия;
- аутоиммунные заболевания;
- почечная недостаточность;
- тромбоз.
Заболевание может возникать после оперативного вмешательства в области почек, а также при наличии врождённых патологических изменений данных органов.
Симптомы заболевания
Главным симптомом нефрита является интенсивная боль в области поясницы. Дополнительно возникают нарушения стула, тошнота и рвота, а также проблемы с мочеиспусканием. Урина выделяется в малых количествах. При остром нефрите общее состояние часто неудовлетворительное, возникают сильные головные боли, снижается концентрация внимания.
Дополнительные симптомы:
- повышение температуры тела;
- отсутствие аппетита;
- головокружения;
- отёки;
- повышение артериального давления;
- судороги;
- одышка;
- бледность кожных покровов;
- ломота в суставах;
- озноб;
- повышенное потоотделение;
- учащённые позывы к мочеиспусканию.

При нефрите может возникать сильная головная боль
При острой форме заболевания меняется цвет и консистенция мочи. Урина может становиться мутной и приобретает тёмный оттенок.
Методы диагностики
Эффективные методы диагностики, которые применяют для выявления воспалительного процесса:
- УЗИ. Ультразвуковое исследование почек позволяет выявить воспаление и определить его характер. О патологическом процессе свидетельствует неоднородная структура органа, которую легко увидеть на мониторе компьютера. Кроме того, УЗИ позволяет выявить камни и песок в почках.
- Общий анализ мочи. Данный метод исследования играет важную роль и позволяет выявить белок и повышение уровня лейкоцитов, что свидетельствует о воспалительном процессе. В осадке урины также могут быть обнаружены кристаллы мочевой кислоты, фосфаты и другие соединения, указывающие на наличие конкрементов.
- КТ и МРТ. Снимки, полученные с помощью компьютерного томографа, позволяют выявить поражённые участки почечной ткани. При этом можно уточнить диагноз по имеющимся изменениям в структуре органов. МРТ даёт возможность получить более детализированную картину. Кроме того, не применяется вредное для организма рентгеновское излучение, что также является преимуществом данного метода.
- Общий анализ крови. Позволяет определить общее состояние организма. О патологических изменениях свидетельствует повышение СОЭ и лейкоцитов и уменьшение нейтрофилов. Такой способ является вспомогательным.

УЗИ почек — один из самых достоверных методов диагностики воспалительных процессов в острой и хронической формах
При подозрении на более опасные патологии почек применяют ультразвуковое исследование с контрастным веществом. При этом в вену вводят специальный раствор, который засвечивается во время УЗИ. Данный метод позволяет выявлять нарушения кровотока в почечной артерии, а также зоны патологического сужения. При этом можно обнаружить такое опасное состояние, как тромбоз.
Тактика лечения
Для лечения острой формы заболевания применяют медикаментозную терапию в сочетании с диетическим питанием. Дополнительно могут использоваться народные методы, но только после консультации с врачом. При первых признаках заболевания рекомендуется обратиться к урологу или нефрологу. Приступать к лечению без предварительной диагностики ни в коем случае нельзя, так как причиной может быть мочекаменная болезнь, приём диуретиков при которой опасен и способен спровоцировать закупорку мочеиспускательного канала, что потребует срочного оперативного вмешательства.
Острый нефрит очень легко переходит в хроническую форму, которую устранить довольно трудно, поэтому игнорировать первые тревожные симптомы со стороны почек крайне нежелательно.
Медикаментозная терапия
Группы препаратов, которые назначают для устранения воспалительного процесса:
- Антибактериальные: Клиндамицин, Амоксиклав, Азитромицин и т. д. Препараты этой группы способны уничтожать болезнетворную микрофлору, тем самым устраняя воспалительный процесс. Антибиотики воздействуют на плотную оболочку микроба, разрушая её и приводя к гибели патогена. Указанные медикаменты применяют курсом от 10 до 14 дней. Дозировку и длительность лечения подбирает только врач, так как антибиотики могут спровоцировать нежелательные реакции со стороны организма.
- Жаропонижающие: Парацетамол, Солпадеин и др. Назначают для устранения повышенной температуры. Перечисленные препараты также избавляют от головной боли и озноба. Применяют их только для устранения симптомов, а не с лечебной целью.
- Обезболивающие: Темпалгин, Баралгин, Но-Шпа и т. д. Данные медикаменты необходимы для устранения тяжёлой симптоматики, которая часто сопровождает нефрит. Указанные лекарства избавляют от интенсивных болей в почках.
- Мочегонные: Фуросемид, Туросемид и т. д. Стимулируют выделение урины, избавляют от отёков, ускоряя выведение из организма токсинов и продуктов жизнедеятельности бактерий. Применяют диуретики курсом в 7–10 дней. Всё зависит от тяжести симптоматики.
- Противовоспалительные: Канефрон, Уролесан и др. Содержат натуральные ингредиенты и снижают интенсивность воспаления, благотворным образом воздействуя на функционирование почек.
Внимание! Антибиотики лучше всего принимать после еды, таким образом уменьшается риск возникновения побочных эффектов со стороны ЖКТ. Не следует запивать таблетки молоком или соками, но только водой. Кроме того, во время лечения этими медикаментами дополнительно следует принимать пробиотики. Это поможет снизить вероятность появления диареи и молочницы.
При воспалении почек подруге рекомендовали Канефрон совместно с антибиотиками. Она очень довольна результатом лечения, хотя в первый день боль была настолько интенсивной, что даже спазмолитики не особо помогали. После того как подруга начала принимать Канефрон, её состояние быстро нормализовалось. Главное, что пропали ложные позывы к мочеиспусканию и ужасные боли. Можно сделать вывод о том, что Канефрон в сочетании с антибактериальными средствами даёт хороший результат. Однако не рекомендую затягивать с визитом к врачу, как получилось у моей подруги, а уж тем более самостоятельно подбирать себе лекарства!
Какие медикаменты нужно принимать при острой форме заболевания — фотогалерея
Диетическое питание
При острой форме воспалительного процесса рекомендуется полностью исключить из рациона пряности и соль, которые могут спровоцировать усиление болевого синдрома. Дополнительно нужно отказаться от алкоголя, газировки, жирной и жареной пищи, а также фастфуда.

Жирная пища ухудшает работу почек
В меню следует включить:
- овощи и фрукты;
- отварную курицу и рыбу;
- крупяные каши (особенно полезна пшёнка);
- орехи и сухофрукты;
- постное печенье;
- первые блюда на диетическом мясе;
- кисломолочные продукты;
- свежевыжатые соки;
- яйца.
При острой форме заболевания не рекомендуется чрезмерно перегружать почки, количество выпиваемой жидкости не должно быть меньше 1,5 л, но и больше тоже употреблять в этот период не следует. Отдавать предпочтение можно зелёному чаю, отфильтрованной воде, травяным настоям.
При повышении температуры аппетит может отсутствовать, заставлять себя силой есть не рекомендуется. Однако после улучшения состояния нужно нормализовать свой рацион, включив в него больше растительной клетчатки. Питаться необходимо 4 раза в день, при этом не следует переедать, порции должны быть небольшими, но достаточными для насыщения.
Когда ощущаю дискомфорт в почках, то для предотвращения возникновения патологии принимаю настой ромашки, который оказывает противовоспалительное действие. Такое средство иногда дополняю отваром шиповника, благодаря которому устраняются отёки и нормализуется мочеиспускание.
Что следует включить в рацион — фотогалерея
Народные средства
Народные методы не избавляют от острой формы заболевания, но способствуют улучшению функционирования мочевыделительной системы. Самые эффективные рецепты:
- Настой календулы. Оказывает противовоспалительное действие, улучшает функциональную активность почек. Потребуются 2 ч. л. цветков календулы, которые нужно залить 300 мл кипятка и настаивать в течение часа. Потом жидкость процедить и принимать 3 раза в сутки по 100 мл за четверть часа до приёма пищи. Курс лечения — 2 недели.
- Отвар душицы и листьев брусники. Способствует выделению мочи и улучшает работу почек. Необходимо смешать душицу с листьями брусники в равных пропорциях. Потом 1 ст. л. сырья залить 500 мл кипятка и варить на слабом в течение 15 минут. Затем дать жидкости остыть и процедить. Отвар следует принимать 3 раза в сутки за час до еды по 150 мл. Терапевтический курс не должен превышать 7 суток.
- Противоотёчный напиток. Избавляет от излишков жидкости в организме и стимулирует выделение урины. Потребуются цветки василька в количестве 1 ч. л., которую нужно залить 300 мл кипятка. Через час жидкость следует отделить от сырья и принимать по 2 ст. л. 3 раза в сутки перед едой. Курс лечения — 10 дней.
- Витаминный чай. Потребуются листья чёрной смородины в количестве 2 ст. л., которые нужно залить 500 мл кипятка и дать настояться около часа. Фильтровать напиток необязательно, поэтому заваривать сырьё удобнее всего в чайнике. Только предварительно рекомендуется промыть листочки под проточной водой. Принимать чай нужно 2 раза в день по 200 мл через 40 минут после еды. Такой напиток укрепит иммунитет и улучшит общее самочувствие при остром нефрите. Курс лечения — 10 дней.
Внимание! Указанные методы лечения можно использовать только после консультации с врачом. При этом медикаментозную терапию отменять нельзя.
Для лечения почек всегда применяю клюквенный морс. Конечно, желательно приобретать такой продукт с минимальным содержанием сахара, но это не всегда возможно. Данный напиток оказывает мочегонное и противовоспалительное действие. Обычно приобретаю 1 л морса и выпиваю его в течение часа. Диуретический эффект на заставляет себя долго ждать, при этом почки быстро очищаются, а их функции улучшаются. Для достижения хорошего результата повторять процедуру нужно хотя бы 3 дня подряд.
Ингредиенты для рецептов народной медицины — фотогалерея
Особенности заболевания у детей
Нефрит в острой форме у детей встречается редко, однако может стать осложнением ангины, воспаления лёгких и других инфекционных заболеваний. При этом патология часто имеет очаговый характер. У детей заболевание проявляется в виде повышенной температуры, кожного зуда, а иногда и высыпаний. Дополнительно присутствуют интенсивные боли в спине, ухудшается общее состояние организма. Груднички плохо спят, отказываются от кормления и часто срыгивают.
Для лечения детей применяют антибактериальные препараты, такие как Аугментин, Амоксиклав, Зиннат и другие. Дозировку медикаментов подбирает только врач. Дополнительно могут быть назначены растительные противовоспалительные средства, такие как настой ромашки, берёзовые почки, отвар шиповника и т. д.

Аугментин часто применяют для лечения инфекционных заболеваний у детей
Для ускорения выздоровления применяют иммуностимулирующие препараты: Интерферон, Анаферон и др. Такие медикаменты повышают сопротивляемость организма инфекциям и улучшают общее самочувствие, а также предотвращают переход заболевания в хроническую форму.

Интерферон ускоряет выздоровление при остром нефрите
При наличии острого нефрита у младенца может потребоваться госпитализация, особенно если температура тела превышает 38,7.
Прогноз и последствия
При остром нефрите, если лечение было своевременным и комплексным, прогноз благоприятный. Однако если заболевание было запущено, то в почках происходят дегенеративные процессы, приводящие к нарушению функционирования мочевыделительной системы. Кроме того, если патология перешла в хроническую форму, то обострение будет происходить даже при незначительном снижении иммунитета. Последствиями запущенного заболевания являются:
- абсцессы;
- флегмона;
- септический шок;
- карбункул почки;
- тяжёлая интоксикация организма;
- сердечная или почечная недостаточность.
При присоединении вторичной инфекции и отсутствии лечения высок риск летального исхода, поэтому игнорировать симптомы воспалительного процесса в почках нельзя.
Правила профилактики
Чтобы не столкнуться с острым нефритом, рекомендуется:
- Своевременно устранять инфекционные очаги: гайморит, тонзиллит, кариес и другие.
- Не заниматься самолечением при гриппе и ангине.
- Избегать переохлаждения.
- Правильно питаться и ежедневно употреблять до 2 л воды.
- Заниматься физической активностью, избегая гиподинамии.
- Укреплять иммунитет: закаливаться и принимать витаминные комплексы.
- При первых признаках заболеваний мочевыделительной системы посещать уролога.

Регулярный приём витаминных комплексов снизит риск возникновения инфекционных заболеваний
Если когда-либо присутствовали заболевания почек, то 1 раз в год следует делать УЗИ данных органов для выявления первых патологических изменений на начальных стадиях.
Что такое острый нефрит и как он проявляется — видео
Острый нефрит способен привести к тяжёлым осложнениям, которые могут обречь человека на длительный приём медикаментов, именно по этой причине так важно не заниматься самолечением, а сразу же обращаться к врачу. Препараты в комплексе с диетой помогут быстро избавиться от неприятных симптомов и вернуться к нормальному образу жизни.
- Автор: Алёна Климова
- Распечатать
Здравствуйте! Меня зовут Алёна. Мне 35 лет. По образованию – медик.
Оцените статью:
Источник
