Как вылечить плюснефаланговый сустав
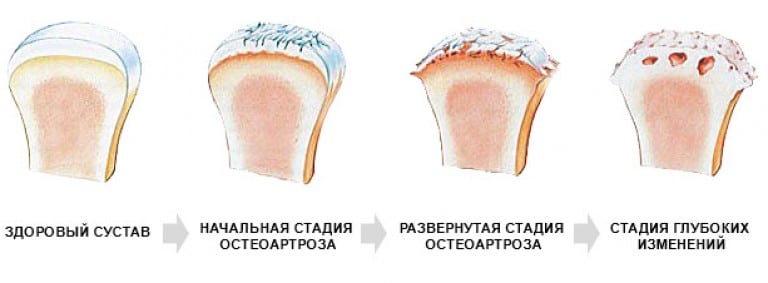
Артроз 1 плюснефалангового сустава — прогрессирующая патология, поражающая хрящевые и костные ткани. Для него характерна тугоподвижность большого пальца и всей стопы, деформация сочленения, боли, усиливающиеся при ходьбе. В отличие от артрозов другой локализации деструктивно-дегенеративные изменения гиалинового хряща часто обнаруживаются у молодых людей. Причинами заболевания становятся гипермобильность суставов, избыточные нагрузки на стопу, в том числе ношение обуви на высоком каблуке.
Здоровый и пораженный сустав.
Для диагностирования артроза используются инструментальные методы, наиболее информативным из которых является рентгенография. Практикуется комплексный подход к терапии патологии: прием НПВП, внутрисуставные инъекции глюкокортикостероидов, иммобилизация большого пальца, проведение физиопроцедур. При неэффективности консервативного лечения пациента готовят к хирургической операции.
Патогенез и этиология
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
Базовая функция стопы — удержание тела в вертикальном положении, в том числе при передвижении. Она ежедневно подвергается статическим и динамическим нагрузкам, которые выдерживает благодаря особенностям своего строения: наличию крепкого связочно-сухожильного аппарата и здоровых суставов. Плюснефаланговый сустав образуют две анатомические структуры — головка плюсневой кости и проксимальная фаланга пальца. Он имеет форму шара, а его стабильность обеспечивают подошвенные, коллатеральные и глубокие поперечные связки.
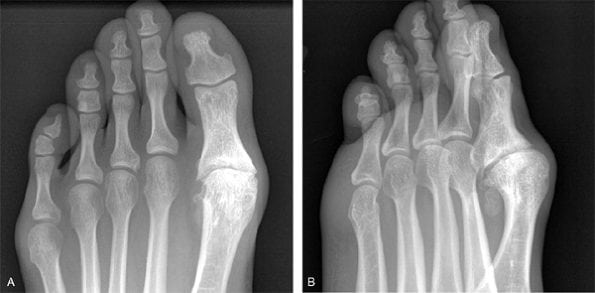
Визуальное сравнение.
Артроз плюснефалангового сустава часто развивается из-за какого-либо биомеханического или динамического нарушения в функционировании стопы. Малоберцовая мышца оснащена сухожилием, которое крепится к костному основанию большого пальца. Эта соединительнотканная структура служит стабилизатором при ходьбе, сохраняя подошвенное сгибание сустава. Но функциональная активность стопы может снижаться под воздействием внешних или внутренних негативных факторов — это:
- травмы — переломы, вывихи, подвывихи, разрывы сухожилий, связок, мышц;
- гипермобильность суставов, связанная с неправильным биосинтезом коллагена;
- нарушения обмена веществ, эндокринные патологии, в том числе сахарный диабет и тиреотоксикоз;
- избыточная нагрузка на плюснефаланговые суставы — ожирение, подъем тяжестей, ношение узкой обуви на высоком каблуке.
В таких условиях сустав большого пальца утрачивает стабильность в результате потери сухожилием малоберцовой мышцы точки опоры на кубовидную кость. Развивается гипермобильность, которая вскоре приводит к упору основания фаланги в головку плюсневой кости. Поверхности костей, формирующие сустав, начинают изнашиваться, а гиалиновые хрящи — необратимо разрушаться. Чтобы стабилизировать утрачиваемое равновесие при движении, в сочленении начинают разрастаться костные ткани с формированием остеофитов на головке плюсневой кости. Стопа частично выполняет функцию опоры, но тыльное сгибание первого пальца ограничивается, а его сустав поражается артрозом.
Клиническая картина
В отличие от артрита артроз не сопровождается воспалением сустава. Но сформировавшиеся костные наросты могут травмировать расположенные поблизости мягкие ткани. А это уже становится причиной развития острого воспалительного процесса. Если он поражает синовиальную оболочку, связки и сухожилия, то врачи диагностируют синовит. При остром течении патологии возникают симптомы общей интоксикации организма: повышение температуры тела, неврологические нарушения, желудочно-кишечные расстройства.
На начальной стадии плюснефалангового артроза симптоматика выражена слабо. Человек замечает, что после продолжительной ходьбы или долгого стояния на ногах в первом пальце возникает боль. Она исчезает после отдыха или прикладывания холодного компресса. Постепенно интенсивность клинических проявлений нарастает:
- боль возникает даже в состоянии покоя, мешает спокойно спать по ночам;
- к болезненным ощущениям присоединяется жжение;
- часто образуются натоптыши, сухие мозоли;
- в утренние часы фаланга отекает, отмечается скованность движений;
- большой палец искривляется, возникает вальгусная деформация стопы;
- человек начинает подворачивать стопу, отчего меняются его осанка и походка.

Самые сильные боли возникают при артрозе 2 степени. Если на этой стадии патологии обратиться к ортопеду, то от них удастся избавиться с помощью консервативных методов лечения. В дальнейшем выраженность боли снижается из-за полного или частичного сращивания суставной щели. На 4 рентгенологической стадии плюснефалангового артроза сустав становится неподвижным. Врачам остается только диагностировать анкилоз и готовить пациента к хирургической операции.
Диагностика
Опытной диагност заподозрит развитие плюснефалангового артроза при внешнем осмотре стопы. На патологию указывают развивающаяся вальгусная деформация, отечность большого пальца, подгибание стопы при ходьбе. Для подтверждения диагноза проводятся инструментальные исследования. На рентгенологических снимках заметны сформировавшиеся остеофиты, уменьшение размера суставной щели, обызвествленные участки. При необходимости назначается КТ или МРТ. Эти методы наиболее информативны для обнаружения поражений связок, мышц и сухожилий. Проводятся и лабораторные исследования:
- общие анализы крови и мочи, результаты которых помогут оценить общее состояние здоровья человека;
- биохимические анализы для подтверждения или исключения ревматического поражения, эндокринных расстройств, нарушений обмена веществ, в том числе подагры.
Исследование синовиальной жидкости помогает установить инфекционное происхождение воспалительного процесса. По его результатам можно определить вид болезнетворных бактерий и их чувствительность к антибактериальным препаратам.
Основные методы лечения
С самого начала лечения пациентам показано ношение специальных ортопедических приспособлений для обеспечения правильного анатомического положения стопы. Используются межпальцевые вкладыши, супинаторы, накладки различной жесткости, предупреждающие дальнейшую деформацию плюснефалангового сустава. Ортопедические приспособления также помогают избежать развития воспалительного процесса из-за натирания мягких тканей.
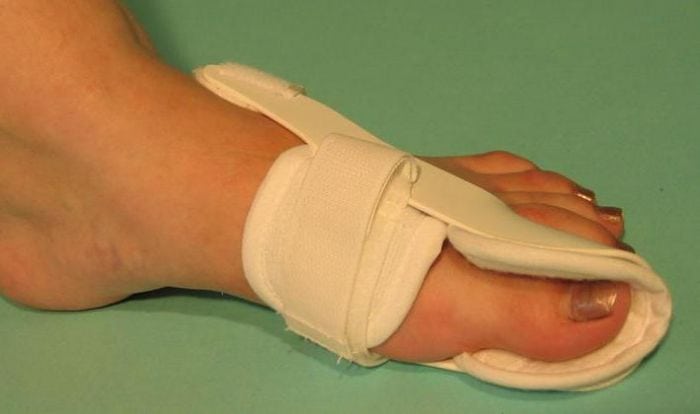
Фиксатор.
Для повышения эффективности лечения пациентам рекомендовано отказаться от вредных привычек, значительно ухудшающих кровоснабжение нижних конечностей. Необходимо изменить рацион питания: исключить из него соль, пряности и специи, фастфуд, жирные сорта мяса. А вот жидкости пить нужно не менее 2,5 л в день, но только при отсутствии патологий органов мочевыделения. Употребление большого количества жидкости способствует ускоренному выведению из суставов продуктов распада тканей, шлаков, токсичных химических соединений.
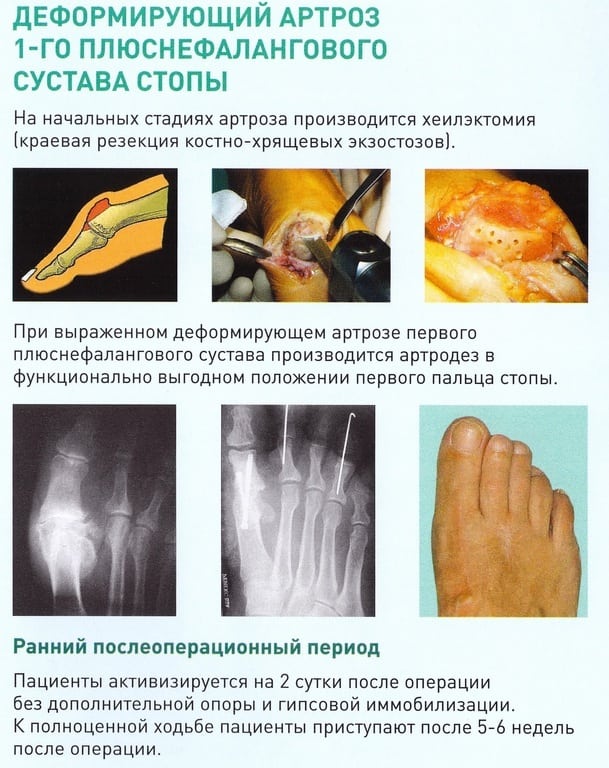
Если проведение консервативного лечения не принесло результата в течение нескольких месяцев, проводится хирургическая операция. Какой способ при этом будет использоваться, решает врач. Операция проводится с полным удалением фаланги или только иссечением костных разрастаний. В некоторых случаях сустав полностью обездвиживается в функционально выгодном положении.
Фармакологические препараты
Суточные, разовые дозы лекарственных средств и длительность их приема определяет ортопед или травматолог. Для устранения острых, пронизывающих болей используются глюкокортикостероиды, растворы которых вводят в суставную полость. Их комбинируют с анальгетиками и анестетиками: Лидокаином, Новокаином. Глюкокортикостероиды (Триамцинолон, Дипроспан, Дексаметазон) являются гормональными препаратами, для которых характерно гепатотоксическое, гастротоксическое, нефротоксическое действие. Поэтому их отменяют через 2-3 дня, заменяя нестероидными противовоспалительными средствами в инъекционных растворах или таблетках:
- Нимесулидом;
- Диклофенаком;
- Мелоксикамом;
- Ибупрофеном;
- Целекоксибом.
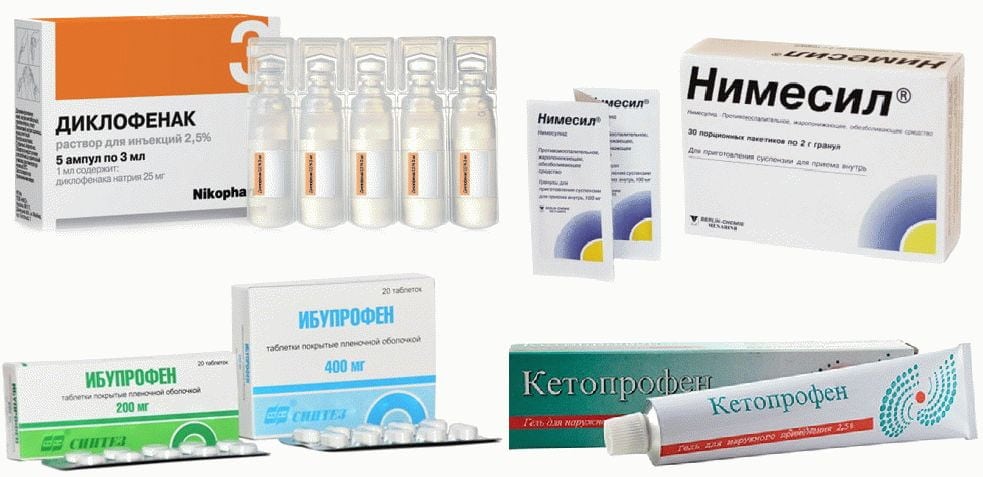
Артроз плюснефалангового сустава — хроническая патология, которую полностью вылечить пока не удается. Это означает, что при его обострениях возникает боль, снимаемая приемом НПВП. Чтобы минимизировать гастротоксическое действие этих препаратов, вместе с ними следует обязательно принимать ингибиторы протонной помпы, самым известным из которых является Омепразол.
Боли при артрозе 1 или 2 степени можно устранять мазями, кремами, гелями с НПВП. Это Фастум, Вольтарен, Артрозилен, Долгит, Найз, Кеторол, Индометацин, Артрозилен, Финалгель. Их наносят тонким слоем на фалангу и втирают массирующими движениями 2-3 раза в день. Ортопеды после купирования воспалительных процессов включают в терапевтические схемы наружные средства с согревающим, местнораздражающим и отвлекающим действием:
- Финалгон;
- Апизартрон;
- Випросал;
- Капсикам;
- Эфкамон.

Их используют в небольших количествах, так как они вызывают довольно сильное жжение. Под действием тепла в пораженные костные и хрящевые ткани приливает кровь. Она насыщает все суставные структуры питательными и биологически активными веществами, предупреждая их разрушение.
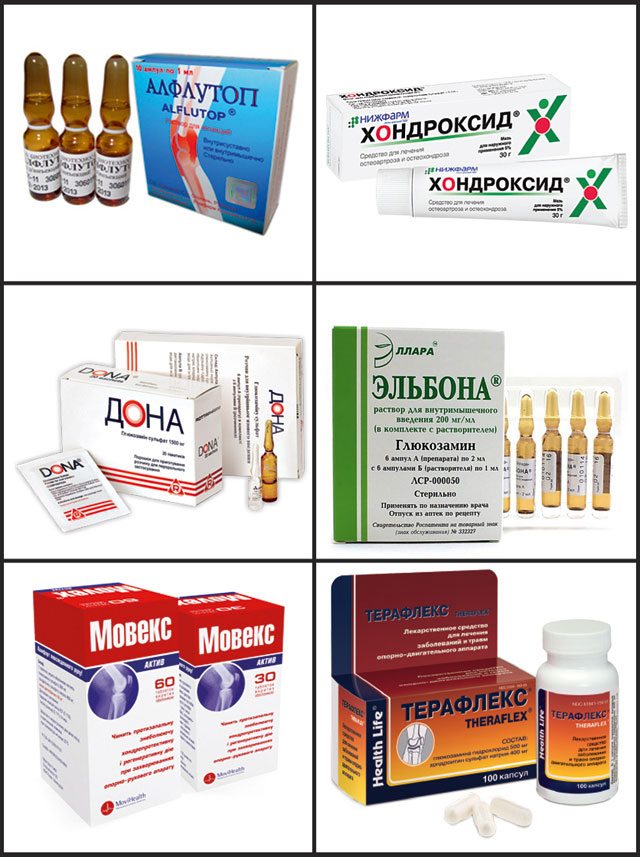
При артрозах любой локализации пациентам показан прием хондропротекторов в течение нескольких месяцев или даже лет. Использование в терапии Структума, Глюкозамина, Хондроитина, Терафлекса, Доны становится отличной профилактикой рецидивов артроза. Их активные ингредиенты накапливаются в тканях, оказывая выраженное обезболивающее действие. Ортопеды постепенно снижают дозы НПВП, а затем и вовсе отменяют эти средства.
Физиотерапевтические процедуры
На любой стадии артроза 1 плюснефалангового сустава используется электрофорез. При проведении процедуры на большой палец накладывается повязка, пропитанная раствором лекарственного средства (НПВП, хондропротектор, группа витаминов B, анальгетик). Поверх нее врач располагает небольшую металлическую пластинку. После прохождения сквозь нее слабых разрядов электрического тока в полость сустава проникают молекулы препарата, оказывая лечебное воздействие. Электрофорез назначается в комплексе с такими физиотерапевтическими процедурами:
- УВЧ-терапией;
- магнитотерапией;
- лазеротерапией.
Во время этих манипуляций в большом пальце ускоряется кровообращение, нормализуется обмен веществ, запускаются регенеративные процессы. В терапии артроза применяются аппликации с бишофитом, парафином, озокеритом.
Рецепты народной медицины
Народные средства используются в терапии плюснефалангового артроза для устранения болей слабой интенсивности. Справиться с выраженным болевым синдромом они способны. Для улучшения самочувствия ежедневно перед сном следует принимать ножные ванночки с эфирными маслами целебных растений:
- эвкалипта;
- пихты;
- можжевельника;
- мелиссы;
- чабреца;
- душицы;
- сосны.
Слабым анальгетическим действием обладают и настои этих растений. В них содержатся биофлавоноиды, органические кислоты, фитонциды, дубильные вещества, ускоряющие кровообращение в пораженных артрозом тканях. Для приготовления настоя 2 столовые ложки сухого растительного сырья залить стаканом кипятка, спустя пару часов процедить и добавить в теплую воду. Время проведения оздоровительной процедуры — 20-30 минут. После вытирания желательно провести массаж стоп легкими поглаживающими и разминающими движениями.
Но настойки для приема внутрь, растирки или мази домашнего приготовления не помогут устранить даже симптоматику артроза, а остановить его прогрессирование они тем более не в силах. Лечение дегенеративной патологии только народными средствами приведет к развитию анкилоза и других тяжелейших осложнений. Ортопеды настоятельно советуют при первых проблемах со стопой обращаться за медицинской помощью, а не использовать компрессы из подорожника и капустных листьев.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник
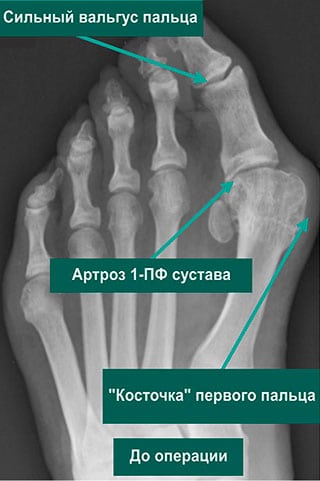
Артроз 1-го плюснефалангового сустава на стопе характеризуется поражением большого пальца, приводящего к образованию нароста в виде выпирающей косточки. Суставы стопы подвергаются сильнейшим нагрузкам, в результате чего происходит вагусная деформация.
На начальных этапах развития патологии больного беспокоят незначительные боли, а шишки сбоку образуются уже позже. По этой причине многие люди обращаются за квалифицированной помощью на 2 и 3 стадии.
Как развивается артроз?
Артроз плюснефалангового сустава имеет и другое название – остеоартроз. Вначале развития патологии утрачивается эластичность хрящевой ткани, обнаруживается недостаточность межклеточной жидкости, что приводит к истончению хряща. Далее происходит разрушение на фоне образования трещин. От хряща откалываются кусочки, которые проникают в капсулу или щель сустава.

В здоровом состоянии, благодаря суставному хрящу, сочленяющиеся участки костей не трутся друг об друга. Но при разрушительных процессах поверхности субхондральных суставов становятся обнаженными, в результате чего затрудняется движение из-за болевого синдрома. Синовиальная оболочка раздражается, вызывая воспалительный процесс.
Причины артроза плюснефаланговых суставов
На развитие дегенеративных и дистрофических процессов в тканях хрящей влияют такие факторы:
- Травмы механического характера – удар, вывих, перелом;
- Изменения на биохимическом уровне, возникающие вследствие нарушения метаболизма, воспалений, заболеваний эндокринной системы, гормональных сбоев;
- Нехватка питательных веществ из-за нарушенного кровоснабжения;
- Переохлаждение, обморожение ног;
- Ношение неудобной обуви, высоких каблуков;
- Ожирение (большая нагрузка на суставы);
- Неправильное анатомическое строение;
- Возрастные изменения.

Артроз плюснефаланговых суставов может возникнуть вследствие обморожения ног
Симптомы каждой стадии заболевания
Главным симптомом является болевой синдром в области большого пальца, который имеет свои особенности на каждой стадии развития остеоартроза 1-го плюснефалангового пальца:
- Стадия №1 характеризуется незначительной болью и покалыванием. Болевой порог усиливается после сильных нагрузок. Отмечается утолщение плюсневой кости.
- Стадия №2: начинает деформироваться сустав, ограничивается движение большого пальца из-за выраженного болевого синдрома. Боль не проходит даже в состоянии покоя. Ходить, полноценно наступая на всю область стопы, становится невозможным, поэтому больной старается опираться на внешнюю сторону (где мизинец). Если рассматривать пораженный сустав, можно заметить образование плотного мозоля с боковой стороны пальца. Если ногу опустить вниз, то сустав немного сдвигается с места.
- Стадия №3 – резкий болевой порог, ограниченность движения, значительное разрастание косточки и деформация сустава. Боль не прекращается в состоянии покоя, человек сильно хромает.
- Стадия №4 – последняя, которая не поддается медикаментозному лечению, так как дегенеративные процессы переходят в стадию необратимости.
Чем раньше человек обратится за помощью к специалисту, тем проще будет избавиться от патологии, потому что лечение артроза 1-го плюснефалангового сустава на начальных стадиях включает физиотерапевтические процедуры, далее – медикаментозную терапию. На последних стадиях рекомендовано хирургическое вмешательство.
Другая симптоматика остеоартроза плюснефаланговых суставов стопы:
- Скованность движения;
- Отёчность в области большого пальца, которая распространяется на другие части стопы;
- Нарушение походки;
- Гиперемия кожного покрова (покраснение);
- Иногда – увеличение температуры в зоне артроза или даже тела;
- Быстрая утомляемость нижних конечностей;
- Уплотнение боковой части большого пальца.
Методы диагностирования
Установить диагноз – остеоартроз плюснефалангового сустава пальца стопы можно, на основании существующих симптомов. Однако для подтверждения необходимо пройти комплексное обследование. Изначально врач осматривает визуально и пальпационно пациента. Далее направляет его на рентгенографию. При необходимости назначается компьютерная или магнитно-резонансная томография, ультразвуковое исследование. Данные методики позволяет с точностью определить степень поражения, наличие сопутствующих болезней, стадию развития артроза.
Методика лечения артроза первого плюснефалангового пальца на разных стадиях
Остеоартроз первого сустава подвергается комплексной терапии. Применяется медикаментозное лечение посредством таблеток, инъекций и наружных средств. Обязательны физиотерапевтические процедуры, физические нагрузки и прочее. Методика подбирается на основании стадии заболевания, течения, особенностей конкретного организма и прочих факторов. Так, остеоартроз 1 степени первых плюснефаланговых пальцев лечится только при помощи ЛФК и физиопроцедур, 2 и 3 степень – медикаментозно, а 4 – исключительно хирургическими методами.

При подборе ортопедических стелек нужно проконсультироваться с лечащим врачом
Главные правила для успешного лечения артроза фаланговых суставов стопы:
- Снижается любая нагрузка на сустав;
- При ожирении нужно придерживаться диеты, чтобы снизить вес;
- Исключить стоячее положение – лучше присесть или прилечь;
- Не носить неудобную обувь, высокие каблуки и т. Д.;
- Обувь должна быть просторной и исключительно на плоской подошве;
- Важно использовать стельки ортопедического характера;
- Делать специальные упражнения.
Физиотерапия и лечебно-физкультурный комплекс
 Данный способ лечения обладает высокой степенью эффективности на ранних стадиях развития патологии, но и при позднем проявлении остеоартроза плюснефаланговых сустав стопы обязательно назначается. При физиотерапевтических процедурах применяется УВЧ с низкой интенсивностью, СУФ-облучение, магнитотерапия, инфракрасное лазерное воздействие.
Данный способ лечения обладает высокой степенью эффективности на ранних стадиях развития патологии, но и при позднем проявлении остеоартроза плюснефаланговых сустав стопы обязательно назначается. При физиотерапевтических процедурах применяется УВЧ с низкой интенсивностью, СУФ-облучение, магнитотерапия, инфракрасное лазерное воздействие.
Для более глубокого проникновения медикаментозных препаратов непосредственно в хрящевые ткани осуществляется воздействие фонофорезом и электрофорезом.
Благодаря данным процедурам ускоряются местные обменные процессы, снимается отёчность, регенерируются поврежденные клетки и ткани. Кроме того нормализуется тонусное состояние мышечной системы около суставов, нейтрализуется воспаление, ускоряется кровообращение и отток лимфы, обезболивается сустав.
Лечебно-физкультурный комплекс можно проводить как в стационарных условиях, так и домашних. Для этого существуют разные методики, о которых вам расскажет лечащий врач.
Вот несколько простых упражнений:
- Совершайте вращательные движения стопами ног сначала в одну, потом в другую сторону.
- Вытяните ноги и носки вперед. Отведите носок влево, а пятку вправо. Затем в другие стороны (пятка влево, носок вправо).
- Тяните носок на себя и от себя попеременно.
- Сядьте на стул, стопами обопритесь о пол. Перекатывайте стопу с пятки на носок и обратно, имитируя ходьбу.
- Возьмите резиновую ленту или эластичный бинт. Соедините им большие пальцы обоих ног. Теперь постарайтесь развести стопы в стороны (друг от друга). Вам нужно преодолевать сопротивление. Если данное механотерапевтическое упражнение приводит к сильным болевым ощущениям и дискомфорту, немного снизьте уровень сопротивления.
- Делайте массаж больших пальцев поглаживающими и разминающими движениями.

Медикаментозная терапия
Лечение артроза 1-го плюснефалангового сустава 2 степени подразумевает применение медикаментозной терапии. Также она рекомендована и в начале развития 3-ей степени тяжести.
Используется следующее:
- Для купирования болевого синдрома и воспалительного процесса применяются нестероидные противовоспалительные средства в форме таблеток, гелей и мазей. Это такие препараты, как «Ибупрофен», «Диклофенак», «Нимесулид».
- Есть препараты, которые содержат глюкозамин и хондроитин. Это вещества, содержащиеся в хрящевых тканях. Относятся они к группе хондропротекторов. Предназначены для замедления процесса разрушения хрящевых тканей. Принимать следует длительно. Медикаменты: «Хондроксид», «Артрин». Использовать следует в виде мази, таблеток. Есть инъекционные растворы хондропротекторов, которые вводятся в сустав.
- При отсутствии положительного эффекта терапии нестероидными противовоспалительными препаратами, назначается стероидное лечение (посредством гормонов). Чаще всего применяется препарат «Гидрокортизон».
- Если болевой порог очень сильный, доктор может назначить мощные анальгетики, вплоть до средств с наркотическим составом.
- Обязательно принимать витаминные премиксы и минеральные комплексы. Это восстановит кровообращение и метаболизм.
- Возможно введение внутрь сустава гиалуроновой кислоты. Дело в том, что данное вещество заменяет синовиальную жидкость, которой не хватает при артрозе первого пальца стопы.
Хирургическое вмешательство
Оперативное вмешательство назначается только при тяжелом течении болезни и запущенной стадии. Это 3 и 4 степень. Основная цель хирургии – обездвиживание пораженного сустава искусственно.
Применяются такие современные методики:
- Операция по Брандесу или резекция экзостозов. В ходе оперирования удаляется часть из главной фаланги первого пальца. Далее накладывается гипсовая повязка с шиной на область стопы. После снятия гипса есть необходимость в реабилитационных мероприятиях на протяжении 14-ти дней. В это время вытягивается фаланга и проводится лечебная гимнастика. Когда швы будут сняты, хирург фиксирует между пальцами валик из ваты и марли.
- Артропластика или артродез. Хирургическая методика основана на сращивании основной фаланги первого пальца стопы при деформирующем артрозе плюснефалангового сустава с плюсневой косточкой. Благодаря этому купируется болевой синдром. В ходе проведения операции хирург осуществляет разрез, через который удаляется часть сустава, хряща и кости. Далее устанавливается медицинский фиксатор, который будет прижимать друг к другу оставшиеся части. Время полного сращивания фрагментов составляет 70-90 суток. Результат – больной перестает хромать и чувствовать боль. Обязательно носить ортопедическую обувь.
- Эндопротезирование сустава предполагает замену пораженного фрагмента протезом. Это наиболее часто используемая методика в современной хирургии. Врач удаляет пораженный сустав и устанавливает искусственный. Особенность – минимальный срок реабилитации, возможность подобрать протез необходимого размера. Но есть существенный минус – с течением времени протез изнашивается, в результате чего требуется новое хирургическое вмешательство по его замене.
Реабилитационный период
Срок восстановления после хирургического вмешательства зависит от применяемой методики, особенностей организма пациента и четкости выполнения рекомендаций врача. Больной после операции обязан заниматься лечебно-физкультурным комплексом, принимать некоторые препараты, вести здоровый образ жизни.
Лечение 1-ой и 2-ой степени тяжести артроза первого пальца стопы осуществляется быстро – на протяжении 2-3х недель.
Рецепты народной медицины
Нередко сами медики рекомендуют в качестве вспомогательного способа использовать рецепты народной медицины.

Лечебные ванночки, мази и компрессы могут эффективно применяться лишь с разрешения лечащего врача
Вот некоторые универсальные средства:
- Возьмите растение – золотой ус в количестве 50-ти грамм. Измельчите и добавьте прополис (1 грамм), залейте медицинским спиртом (500 мл) и дайте настояться 10-12 суток. Принимать внутрь перед едой 2 раза в день по 1 столовой ложке.
- Возьмите 1 часть качественной водки, столько же сока из алоэ и 2 части натурального жидкого мёда. Получившуюся массу накладывают на пораженный сустав, накрывают полиэтиленом и мягкой тканью. Держать несколько часов, можно прикладывать такой компресс на ночь.
- Натуральная мазь. Соедините в равном соотношении масло оливы, кунжута и кукурузы. В целом у вас должно получиться 150 мг. Добавьте 1 ч. л. поваренной или морской (не ароматизированной) соли, 0,5 ч. л. красного молотого перца и головку измельченного чеснока. Поставьте смесь на водяную баню и доведите до кипения. Мазь втирается каждый день массирующими движениями.
- Соедините в равных пропорциях крапиву, сабельник, тимьян, имбирь и барбарис. У вас получится 5 столовых ложек всех компонентов. Залейте их растительным маслом (200 мл) и доведите до кипения на паровой бане. Использовать средство перед сном, втирая в пораженный участок. Так как масса имеет жирную основу, обязательно обмотайте сустав бинтом или тканью.
- Хороший эффект оказывают ножные ванночки. Сделайте отвар из корневой части топинамбура и веток сосны. Вылейте в тазик, добавьте на 5 литров жидкости 2 ч. л. натурального мёда, скипидара и 3 ст. л. морской соли. Погружать конечности в воду можно при комфортной температуре. Держать до 20-ти минут. Продолжительность курса лечения составляет 12 процедур максимум. После принятия ванночки нанесите нутряной жир на сустав. В крайнем случае, свиной.
Не забывайте, что использовать рецепты народной медицины можно только с разрешения лечащего доктора. Самолечение категорически запрещено!
Профилактика остеоартроза
Профилактические мероприятия предназначены для предупреждения развития патологии. Особенно это важно при наличии первых симптомов артроза 1-го плюснефалангового сустава. Это позволит своевременно предотвратить дальнейшее прогрессирование.

Одной из профилактических мер заболевания является подвижный образ жизни
Итак, что нужно делать:
- Чаще гуляйте босиком в летний период времени по траве или песку. Если такой возможности нет, воспользуйтесь ковровым покрытием в доме. Но лучше всего приобрести палас с длинным ворсом, так как он слегка массажирует стопы и суставы.
- Укрепляйте мышечную систему ног, особенно стоп. Для этого делайте ежедневно зарядку. Если у вас сидячая работа, то в процессе вы можете совершать движения ногами, поднимая и опуская пятки.
- Чаще поднимайтесь на свой этаж пешком, потому что ходьба по ступенькам укрепляет не только мышцы икр, но и стоп. Если вы живете в частном доме, тогда сделайте себе импровизированные ступени из книг.
- Предупредить артроз можно ежедневными массажами пальцев и стоп в целом. Например, перед сном, после принятия ванной, намажьте конечности любимым кремом и массируйте их.
- Можно использовать криотерапию, то есть обтирание суставов кусочками льда.
- Особое внимание обратите на рацион питания. Нужно употреблять антиоксиданты – витамины Е, С, А, селен. Они содержатся в больших количествах в лимоне и авокадо, абрикосах и манго, шпинате и петрушке, моркови и брокколи, болгарском перце и орехах. Откажитесь от сливочного масла и жира животного происхождения, но отдайте предпочтение растительным маслам.
- Для суставов и хрящей важно потребление желатина. Поэтому готовьте желе, заливное и холодцы. Желе желательно делать в домашних условиях из натуральных фруктов, варенья, компотов, так как фабричные варианты содержат много красителей и прочих добавок, вредных для организма.
- Не злоупотребляйте алкогольными напитками, крепким кофе и чаем.
- Следите за собственным весом – избавьтесь от ожирения, если оно есть.
- Больше двигайтесь – это залог здоровых суставов.
- Носите только удобную обувь и откажитесь от слишком узкой. Если вы предпочитаете каблуки, то следите за тем, чтобы ноги периодически отдыхали. Или же отдайте предпочтение высоте не более 4-х см. Пользуйтесь ортопедическими стельками.
Артроз плюснефалангового сустава первого пальца может нести в себе угрозу развития осложнений. Поэтому важно своевременно акцентировать внимание на проявляющиеся симптомы, первый из которых – боль. После обнаружения признаков сразу же обратитесь в клинику, где вам окажут квалифицированную помощь. И не забывайте заботиться о собственных суставах, придерживаясь профилактических мероприятий.
Источник
