Как вылечить почесуху узловатую

Чем лечить почесуху у взрослых в домашних условиях
Почесуха – полиэтиологическое заболевание кожи нейроаллергической природы. Иное название патологии – пруриго, что в переводе с латыни означает «чешусь». Болезнь не зря так названа, поскольку основными проявлениями является высыпание, которое сопровождается интенсивным, навязчивым зудом.
Различают детскую почесуху (строфулус, детская крапивница), взрослую и узловатую (нейродермит узловатый). Последних две могут иметь острое и хроническое течение. Почесуха у взрослых достаточно редкое явление. Статистика говорит, что около 2% пациентов, обратившихся к дерматологу, имеют такую проблему.

Что это такое?
Почесуха (пуриго) – является зудящим дерматозом, у которого основными элементами сыпи выступают небольшие узелки с мелкими пузырьками в центре. Сильный зуд провоцирует расчесывание тех мест, где есть высыпания, вследствие чего появляются глубокие экскориации.
Причины возникновения
Основной фактор – сенсибилизация организма. Результат – аллергическое воспаление кожных покровов.
Раздражители:
- у младенцев – белок коровьего или грудного молока;
- у детей старшего возраста – яйца, сдоба, клубника, шоколад, некоторые виды рыбы, грибы;
- провоцируют почесуху у взрослых – мёд, копчёности, пряности, острая пища, алкоголь.
Другие причины почесухи:
- нарушение деятельности желчевыводящих путей;
- неврастения;
- расстройство сна;
- наследственная склонность к аллергическим реакциям;
- глистные инвазии;
- дисбактериоз;
- опухоли внутренних органов;
- холецистит;
- хронический гепатит;
- лимфогранулематоз.
Учёные обратили внимание на сезонность заболевания в сельской местности. Многие исследователи уверены: почесуха возникает при укусах насекомых – клещей, комаров, блох.
Классификация
У этого нейродерматоза выделяют четыре основные разновидности:
- Взрослая (пруриго, почесуха Бенье) – вид дерматоза, который наиболее часто встречается в пожилом возрасте. Нередко это заболевание проявляется и у взрослых людей, которые в детстве страдали от диатезов или крапивницы. Провоцируют появление сыпи в большинстве случаев пищевые продукты или аутоинтоксикация организма, возникающая при неправильной работе ЖКТ или вследствие других заболеваний.
- Детская почесуха (строфулюс, папулезная крапивница) – аллергическое заболевание кожи, наиболее часто встречающееся у малышей в возрасте от года до 5 лет, но может возникнуть и раньше: во время прорезывания зубов или как реакция на новый продукт. К почесухе особенно склонны дети, имеющие экссудативный диатез, дисбактериоз или патологии ЖКТ. Проявляется болезнь в виде плотных волдырей, наполненных серозной жидкостью, или сильно зудящей мелкой сыпи с плотными папулами.
- Старческая (сенильный зуд) – поражает людей после 70 лет, страдающих различными патологиями эндокринной системы, атеросклерозом, нарушением обменных процессов. С возрастом и вследствие различных заболеваний, большинство из которых уже перешло в хроническую форму, кожа становится сухой и шелушащейся, появляются приступы ночного зуда, а затем – и характерная для почесухи сыпь.
- Узловатая (второе название — почесуха Гайда) — редкая форма дерматоза, к которой предрасположены женщины с неустойчивой психикой или сниженным иммунитетом. Чаще всего провоцирующим фактором развития болезни становятся регулярные стрессы или сильное нервное потрясение. К группе риска можно отнести и людей, страдающих эндокринными патологиями, заболеваниями желчевыводящей системы и печени.

Детская почесуха — симптомы
Детский вид почесухи обычно начинается с характерных появлений на коже высыпаний, которые могут иметь вид узелков, размером не более 5 мм. Спустя какое-то время на поверхности таких высыпаний могут появляться пузырьки небольшого размера.
Если такие пузырьки лопаются, то на их месте образуются точечные эрозии, которые покрыты особым видом корочек — это серозные корочки. Также следует сказать, что помимо сыпи, расположенной на кожи лица и туловища, такие высыпания могут быть сосредоточены и на поверхности разгибательных конечностей. Интересно, что расположение папуловезикул может быть как на коже ладоней, так и коже стоп. Их размер может достигать около 5-6 мм, они могут иметь основание отечного вида и особый воспалительный ободок. Главной отличительной особенностью почесухи будет очень сильный характерный только для нее зуд. Если расчесывать пораженные почесухой места, то могут появляться в большом количестве экскориации.
Помимо главных симптомов, у детей могут наблюдаться различные нервно-психические нарушения, например, плохой сон, нехарактерная ранее капризность, повышенный уровень раздражительности, плаксивость. Такая симптоматика может быть объяснима как самой почесухой, сопровождающейся сильным зудом и общей аутоинтоксикацией организма, так и лабильномтью нервной системы врожденного типа.
Очень часто для пациентов, страдающих почесухой, характерно то, что симптомы могут сойти на нет после того, как из питания будет исключено, к примеру, молоко. Однако бывают и случаи, когда происходит трансформация детской почесухи в пруригинозную экзму или в атопический дерматит. Главным признаком такого изменения может быть появление дермографизма белого типа или уменьшенного типа брюшного рефлекса, а также возможное исчезновение подошвенного. У детей, страдающих почесухой, может отмечаться характерная сухость кожи, увеличение бедренных (или паховых) лимфоузлов или ангидроз.
Симптомы у взрослых
Почесуха у взрослых характеризуется наличием папул, образующихся на разгибательных поверхностях рук и ног. Папулы имеют буровато-красный оттенок. их размер составляет около пяти миллиметров. Форма плотных на ощупь образований — коническая или полушаровидная.
Острые зудящие ощущения вызывают другие элементы ярко-красного оттенка. Когда больной расчесывает их, образования трансформируются в специфические ранки, покрытые геморрагическими корочками.
Когда почесуха развивается в хроническую форму, наблюдаются следующие симптомы:
- бессонница;
- раздражительность без особых на то причин;
- нестабильность на эмоциональном фоне.
Старческая почесуха встречается крайне редко и поражает в основном пожилых женщин. Симптомы заболевания в этом случае мало чем отличаются от признаков «взрослой» почесухи. Больные жалуются на зуд, спровоцированный образованием плотных папул буровато-серого оттенка, диаметр которых составляет около одного сантиметра.
Узловая почесуха характеризуется сильным, приступообразным зудом. По мере развития заболевания зудящие ощущения становятся сильнее. Нередко аномалия развивается у лиц, страдающих нейроциркулярной дистонией или сахарным диабетом.
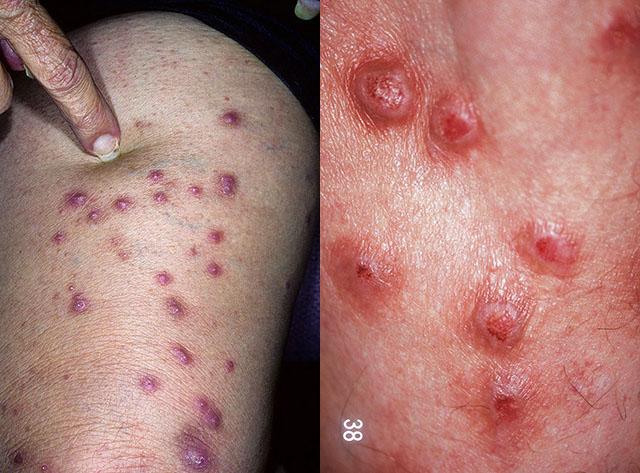
Как выглядит почесуха: фото
На фото ниже показано, как проявляется заболевание у взрослых.

Диагностика
Диагностирует почесуху дерматолог, который проводит осмотр и назначает дерматоскопию высыпаний. В случае присоединения уже вторичной инфекции делается бакпосев соскоба, который выявляет возбудителя, а также чувствительность к антибактериальным препаратам. Если почесуха возникает на фоне заболеваний ЖКТ, а также эндокринной патологии, то требуются консультации эндокринолога и гастроэнтеролога. Назначается дополнительное исследование кала на гельминты, а также анализ на дисбактериоз.
По показаниям врач назначает УЗИ поджелудочной железы, печени, печеночные пробы. Важно при диагностике почесухи исключить дерматологические заболевания, имеющие сходную клиническую картину. Узловая почесуха тяжела в дифференциации от красного плоского лишая. Особенности расположения сыпи при почесухе позволяют выделить ее от чесотки, атопического дерматита и токсидермии.
В случае атопического дерматита, высыпания будут локализоваться, как правило, на сгибательных поверхностях. В случае чесотки проведенная дерматоскопия поможет обнаружить типичные для нее ходы, тогда как положительный результат ее исследования подтвердит диагноз. Следует также сказать, что для токсидермии характерным будет связь высыпаний и приемом лекарственных препаратов. [adsen]
Лечение почесухи
Проводиться лечение почесухи у взрослых и детей обязательно должно начинаться с диагностических мероприятий – необходимо установить провоцирующий фактор в каждом конкретном случае болезни, устранить его и только в таком случае лечение будет успешным.
Если почесуха возникла в детском возрасте или у женщины в период беременности и кормления грудью, то им обязательно нужно пройти обследования на присутствие/отсутствие гельминтов в организме. Именно глистная инвазия чаще всего сопровождается аллергической реакцией, поэтому внезапное развитие почесухи может быть связано именно с этим фактором. Если же рассматриваемое заболевание развилось на фоне патологий органов желудочно-кишечного тракта или других систем организма, то сначала врач назначает курс лечения их, а затем уже предпринимаются терапевтические меры по отношению к почесухе.
Основными препаратами в схеме лечения почесухи являются антигистаминные средства, которые позволяют устранить аллергическую реакцию и уменьшают ощущения зуда. Длительность их приема зависит от степени тяжести заболевания.
В качестве десенсибилизирующих средств могут назначаться:
- пантотенат кальция;
- глюконат кальция;
- тиосульфат натрия;
- энтеросорбенты: Сорбекс, Жидкий уголь, Смекта, Лактофильтрум, Энтеросгель и др.
Рекомендуемые при почесухе антигистаминные препараты:
- Диметинден;
- Дезлоратадин;
- Хифенадин;
- Хлорапирамин;
- Клемастин;
- Мебгидролин;
- Лоратадин;
- Цетиризин.
Для устранения дисбактериоза рекомендуются пробиотики:
- Бифи-форм;
- Линекс;
- Ацилакт и др.
Для улучшения процессов пищеварения рекомендуется курсовой прием ферментов поджелудочной железы:
- Панкреатин;
- Мезим;
- Креон;
- Энзистал и др.
При тяжелом течении почесухи или отсутствии регресса со стороны высыпаний используется ПУВА-терапия и назначаются системные глюкокортикостероиды:
- Преднизолон;
- Дексаметазон.
При тяжелых нарушениях психоэмоционального состояния больному назначаются седативные средства или транквилизаторы:
- настойка пиона;
- валериана;
- Ново-пассит;
- Адаптол и др.
Для местного лечения элементов сыпи проводятся такие мероприятия:
- глюкокортикостероидные мази;
- аппликации с 2%-й борно-ихтиоловой или 2%-й борно-нафталановой мазями;
- ванны с отрубями и настоями ромашки, коры дуба или череды.
В некоторых случаях для лечения сыпи могут использоваться такие альтернативные способы лечения:
- диатермокоагуляция;
- орошение жидким азотом или хлорэтилом;
- инъекции (обкалывание) с гидрокортизоном, целестоном, дексаметазоном или раствором метиленового синего с новокаином.
В зависимости от результатов диагностических обследований больному с почесухой может понадобиться проведение лечения следующих заболеваний и состояний:
- кариес;
- заболевания органов желудочно-кишечного тракта;
- хронические заболевания ЛОР-органов;
- глистные инвазии;
- дисбактериоз;
- эндокринные заболевания;
- онкологические заболевания.

Правила питания
Врачи считают, что важным моментом в лечении рассматриваемого заболевания является питание – оно должно быть сбалансированным и витаминизированным.
Рацион питания взрослого пациента должен состоять из овощей и фруктов, рыбы и кисломолочных продуктов. В принципе, каких-либо строгих ограничений в пище нет, но нужно придерживаться следующих правил:
- животные жиры лучше заменить подсолнечным маслом;
- отдать предпочтение не жирным продуктам, пище, приготовленной на пару или путем запекания;
- отказаться от пищи, богатой углеводами – выпечка, макаронные изделия, картофель;
- ограничить количество употребляемой соли, а желательно и вовсе отказаться от нее.
Почесуха достаточно неприятное заболевание, которое не только меняет внешность человека, но и оказывает непосредственное влияние на психоэмоциональный фон, ритм жизни. Только грамотное лечение и соблюдение всех рекомендаций лечащего врача позволят полностью избавиться от этой патологии.
Физиотерапия
Из физиотерапевтических методов при почесухе применяют субэритемные дозы УФО, электросон, фонофорез с гидрокортизоном, индуктотермию, микроволновую терапию на область надпочечников, лекарственный электрофорез, ДДТ на область шейных симпатических узлов.
Источник
Узловатая почесуха (Гайда) – редкий дерматоз, который сопровождается появлением на кожном покрове специфических ярко-красных узелков и сильным зудом. Высыпания преимущественно локализуются на нижних конечностях, задней поверхности рук, ягодицах, спине и в области пупка. Чаще всего узловатая почесуха Гайда диагностируется у женщин с низкой иммунной защитой и неустойчивой психикой. Основной провоцирующий фактор, который дает толчок для развития патологии – сильный стресс или постоянное нервное перенапряжение. Также в группе риска люди, с заболеваниями эндокринной и пищеварительной системы.
Узловатая почесуха Гайда может хронизироваться. Диагностикой и лечением занимается врач дерматолог. Терапия будет успешна только в том случае, если в ходе ее проведения выявят и устранят причину, которая спровоцировала появление характерных симптомов.
…
Если узловатая почесуха Гайда перешла в хроническую форму, к терапии подключаются косметологические процедуры: лечение жидким азотом и хлорэтилом, лазерная и диатермокоагуляция.
Причины патологии
Точные причины развития узловатой почесухи Гайда неизвестны. Установлено только, что риск развития этого заболевания очень высок у людей, страдающих такими патологиями и состояниями:
- нервными расстройствами;
- лимфомой Ходжкина;
- невусом Беккера;
- аутоиммунными заболеваниями;
- лимфогранулематозом;
- желчнокаменной болезнью;
- хроническим холециститом;
- болезнями щитовидной железы;
- эндокринными заболеваниями, особенно сахарным диабетом, тиреотоксикозом;
- нервными расстройствами;
- иммунодефицитными состояниями, в том числе ВИЧ;
- глистными инвазиями;
- уремией;
- истинной полицитемией (когда увеличивается количество всех клеток крови, но в особенности эритроцитов).
А также у тех, кто часто подвергается стрессам, укусам насекомых (маскитов). Беременные тоже подвержены возникновению узловатой почесухи Гайда.
Выяснено, что в развитии узловатой почесухи Гайда играют роль иммунные сдвиги, напоминающие таковые при аллергии. Так, при этом заболевании в крови обнаруживается повышенное количество иммуноглобулина E, нарушено соотношение между основными фракциями лимфоцитов (B- и T-лимфоцитов), а также повышено количество гистамина, интерлейкина и лейкотриенов – медиаторов аллергической реакции. Микроскопическое исследование самих элементов узловатой сыпи также указывает на аллергию: в них обнаруживаются скопления эозинофилов и гистиоцитов.
Смотрите видео про почесуху, лечение и симптомы:
Учитывая тот факт, что пусковыми факторами патологии являются заболевания, снижающие иммунитет, а в ее основе лежит аллергия, то на вопрос, заразна ли узловатая почесуха Гайда, ответ однозначно отрицателен.
Классификация
Такой нейродерматоз, как почесуха, имеет 4 разновидности:
- взрослая. Диагностируется у людей среднего и старшего возраста. Более склонны к ее развитию личности, которые в детстве перенесли диатез или крапивницу;
- детская. Аллергический нейродерматоз, развивающийся у детей до 5 лет. Характеризуется появлением на коже волдырей с серозным экссудатом и сильно зудящей сыпи (плотные папулы);
- старческая. Диагностируется у пациентов старше 70 лет, у которых в анамнезе есть атеросклероз, патологии эндокринной системы или нарушение метаболизма;
- узловатая почесуха Гайда. Редкая форма. Приоритетная причина развития – постоянные стрессы и нервное перенапряжение. Диагностируется узловатая почесуха Гайда у людей из средней возрастной группы.
Установить, какая именно форма заболевания развилась у пациента, может только дерматолог после получения результатов лабораторной и инструментальной диагностики.
Клиническая картина
Узловатая почесуха Гайда начинается с появления зуда на отдельных участках кожи. Страдают:
- покровы разгибательных поверхностей конечностей: на руках – это их задняя поверхность, со стороны локтя, а на ногах – передняя, с другой стороны от коленной чашечки. Больше страдают голени и предплечья;
- живот;
- спина;
- ягодицы.
Симптомы узловатой почесухи Гайда не определяются на сгибательных сторонах конечностей и лице.
Постепенно, по мере расчесывания чистой до того кожи, человек замечает появление на пораженных поверхностях сыпи в виде очень плотных узелков различной величины. Их характеризует округлая, полукруглая или чашеобразная форма и диаметр 6-15 мм. Величиной они могут быть от просяного зернышка до лесного ореха.
Сыпные элементы вначале не отличаются цветом от здоровой кожи, а только возвышаются над ней, создавая небольшие группки из десятков элементов. Слияние сыпи для узловатой почесухи Гайда не свойственно. Характерно их симметричное появление.
Следующим этапом развития узловатой почесухи Гайда является изменение цвета сыпи: она становится коричневато-красной. Изменяется и поверхность отдельных элементов: некоторые из них покрываются красноватыми корками, другие становятся шелушащимися, третьи – приобретают бородавчатый вид. Кроме плотных узелков на коже видны красные корочки и следы расчесов. Могут быть отдельные ярко-красные пятна, которые зудят еще сильнее, чем узелки. Между элементами сыпи покровная ткань имеет обычный цвет и структуру.
Высыпаний на слизистых оболочках при развитии узловатой почесухи Гайда нет.
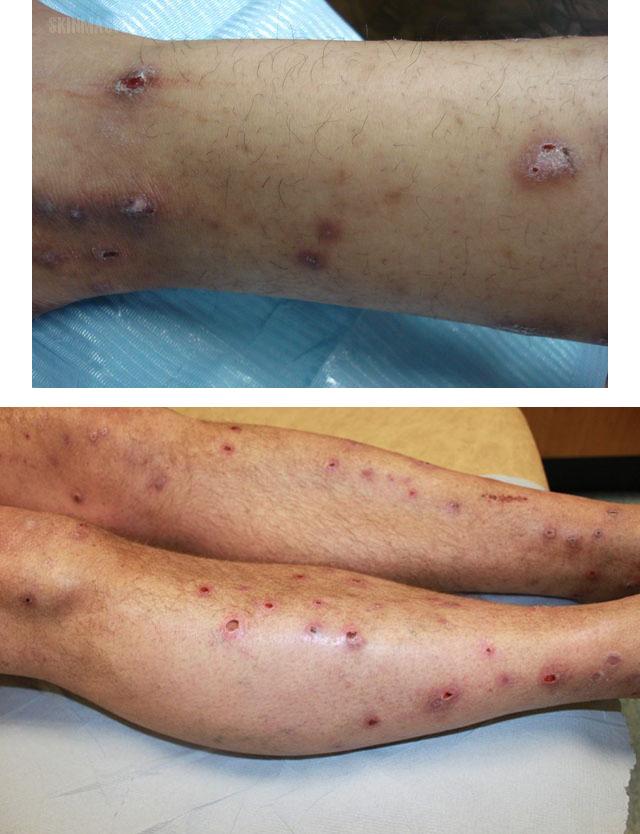
Для узловатой почесухи Гайда характерен зуд значительной интенсивности, возникающий приступами. После того, как появляются высыпания, он становится сильнее. Это объясняется тем, что вместе с развитием узелков увеличивается количество нервных окончаний – они прорастают к каждому элементу сыпи. Их раздражение и обусловливает зуд.
Течение узловатой почесухи Гайда быстро приобретает хронический характер. В областях поражения кожа утолщается, приобретает коричневатый оттенок, покрывается корками. Выраженная интенсивность зуда вынуждает человека расчесывать кожу, не заботясь о гигиене рук и ногтей. Поэтому расчесы быстро инфицируются, и возникают осложнения узловатой почесухи Гайда: гнойники большего или меньшего диаметра.
Исчезая, элементы узловатой почесухи Гайда или вскрывшиеся и зажившие гнойники превращаются в рубцы разной величины, окруженные коричневатой кожей по периферии.
Если и присоединения вторичной инфекции не происходит, все равно узловатая почесуха Гайда своим постоянным и сильным зудом истощает нервную систему человека: он становится раздражительным, эмоционально лабильным, перестает нормально высыпаться.
Даже после полного излечивания патологии, привычка расчесывать кожу исчезает не сразу, некоторым требуется пройти лечение у психотерапевта. Особенно эта ситуация характерна для людей, которые и до развития узловатой почесухи Гайда были склонны к нервным или психическим заболеваниям. К слову, последние могут обостриться вследствие зуда.
У беременных узловатая почесуха Гайда может возникать в любом триместре, у одной женщины из 3 тысяч беременных. Обусловлено это снижением иммунитета, нормальное состояние для этого периода. Проявления ее не отличаются от симптомов, описанных ранее.
Диагностика
Существуют протоколы диагностики, которые предписывают при выявлении признаков, похожих на узловатую почесуху Гайда, назначить такие анализы:
- общеклинический анализ крови;
- анализ мочи;
- глюкоза крови;
- исследование биохимических показателей крови: общий белок, показатели печеночных проб, в том числе щелочная фосфатаза, креатинин, мочевина;
- иммуноглобулин E;
- серологическое исследование крови на предмет антител к гельминтам: описторху, аскаридам, лямблиям, токсокарам;
- анализ кала на дисбактериоз;
- УЗИ кожи и клетчатки;
- микроскопическое исследование ногтей и кожи.
Необходимы также осмотры различных специалистов. Онколога – для исключения онкологических заболеваний, эндокринолога – для диагностики основных болезней органов внутренней секреции. Стоматолог и ЛОР должны исключить наличие очагов хронической инфекции в ротовой полости.
Это поможет не только поставить правильный диагноз, но и установить причину развития узловатой почесухи Гайда.
Сам человек, даже на основании совпадении собственных симптомов с вышеописанными, не может поставить себе диагноз: узловатая почесуха Гайда очень похожа на другие заболевания. Неспециалисту тяжело отличить ее веррукозной красного плоского лишая, поздней порфирии, бородавчатой формы туберкулеза, почесухи Гебры, одной из форм саркоидоза, лимфомой.
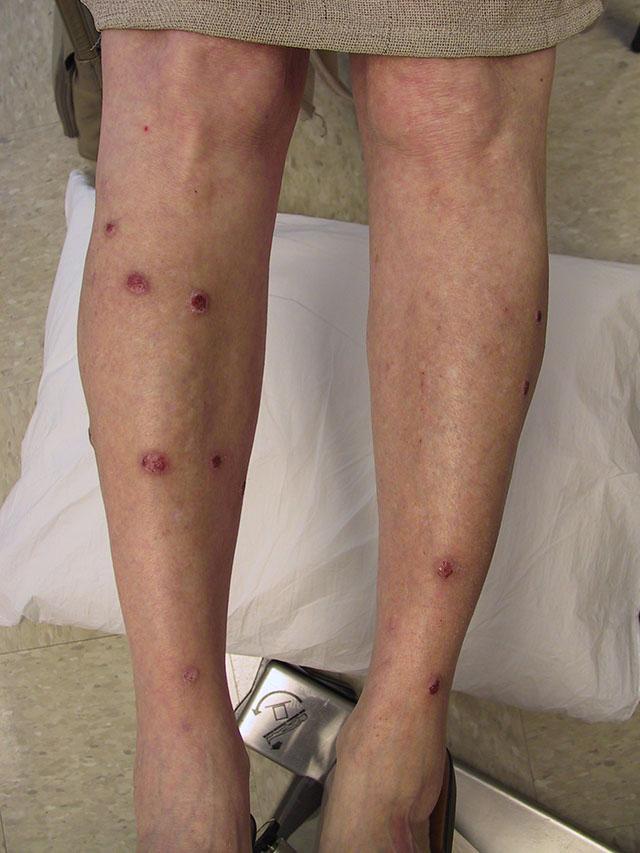
Терапия
Лечение узловатой почесухи Гайда начинается с назначения строгой диеты. Больному человеку придется исключить из рациона шоколад, морепродукты, продуктов с пищевыми красителями, консервантами, большим количеством простых углеводов. Отказаться придется и от острых блюд, и от очень соленых продуктов, а также алкоголя.
Назначается и медикаментозная терапия.
Лечение препаратами
Препаратами первой линии для лечения узловатой почесухи Гайда являются антигистаминные средства – селективные блокаторы гистаминовых рецепторов 1 типа. Высвобождающийся из иммунных клеток гистамин не сможет оказать свои «аллергические» эффекты: зуд, увеличение проницаемости кровеносных сосудов, из-за чего из сосудов выходит часть жидкой части крови, спазм бронхов. Оптимальными антигистаминными препаратами последнего поколения, которые принимаются 1 раз в сутки и не вызывают сонливости, являются: «Зодак», «Эриус», «Лоратадин».
В качестве дополняющих противоаллергическое и, соответственно, противозудное действие антигистаминных лекарств, назначаются также:
- препараты кальция: пантотенат кальция, глюконат и глицерофосфат кальция;
- комплексообразующие средства с противоаллергическим эффектом: тиосульфат натрия;
- обработка узелков почесухи мазями, в составе которых содержатся глюкокортикоидными гормонами: «Преднизолоновая», «Кутивейт», «Дермовейт»;
- если регресса высыпаний и зуда, несмотря на проводимую терапию, нет, назначаются системные глюкокортикоиды («Дексаметазон», «Преднизолон») коротким курсом в небольших дозах;
- при сильном зуде может применяться обкалывание узелков глюкокортикоидными гормонами.
Обязательно для лечения узловатой почесухи Гайда применяются энтеросорбенты – средства, которые «заберут на себя» частички пищи и препаратов, которые могут усилить аллергические проявления. Это «Энтеросгель», «Полисорб», «Атоксил». Их, в отличие от остальных лекарственных средств, можно применять при развитии заболевания при беременности.
Если больной страдает неврозами, или зуд вызывает у него истощение нервной системы, назначаются успокаивающие средства на основе натуральных ингредиентов (настойка пустырника, валерианы, пиона).
Местно, для ускорения рассасывания и профилактики инфицирования, элементы узловатой почесухи Гайда обрабатываются антисептиками: борно-ихтиоловой или борно-нафталановой мазями, другими, назначенными дерматологом, средствами.
Физиотерапия
Проводится и физиотерапия: электросон, фонофорез гидрокортизона на точки спины, находящиеся возле позвоночника. Применяется воздействие диадинамических токов на области симпатических узлов шеи, индуктотермия, микроволновая терапия. Эффективно в комплексе с медикаментозной терапией и применение сульфидных и радоновых ванн.
Косметологические процедуры
В качестве альтернативы медикаментозной терапии или при ее неэффективности могут назначаться некоторые косметологические процедуры. Это ПУВА-терапия, проводимая 4 раза в неделю (всего 15-20 сеансов), включающая сочетание облучение ультрафиолетовым излучением с приемом специальных препаратов.
Применяется также лечение узловатой почесухи Гайда азотом. В этом случае в жидкий азот, имеющий очень низкую температуру, опускают аппликатор. После этого его подносят по очереди к элементам сыпи, находящихся на отдельном участке, и прикасаются к ним на несколько секунд. Низкая температура приводит к некрозу участков или всего узелка почесухи целиком. Отмирают и нервные окончания, идущие к элементам сыпи – уменьшается зуд. Заживают участки после обработки около 3-4 недель. На их месте образуется новая, здоровая кожа.
Альтернативой лечению азотом является орошение хлорэтаном – веществом, также имеющим низкую температуру и вызывающем на отдельных участках влажный некроз.
Можно прибегать и к диатермокоагуляции, «выжигании» узелков высокочастотным током, и к лазерному разрушению сыпных элементов. В этом случае узлы отмирают путем сухого некроза – с образованием корочки. Такая ранка и быстрее заживает, и меньше вероятности ее инфицирования.
Народное лечение
Иногда возможно лечение узловатой почесухи Гайда народными средствами, которые не убирают причину болезни, но могут помочь в устранении зуда. Для этого используются:
- Ванны с крахмалом. Для этого растворите 50 г крахмала в небольшом количестве холодной воды, которую потом вылейте в теплую ванну.
- Ванны с настоем березовых почек. Возьмите 4 ст.л. березовых почек, залейте кипятком, дайте настояться 3 часа, процедите, вылийте в ванну.
- Мазь из прополиса. Измельчите 30 г прополиса, смешайте его в глиняной посуде с 300 г подсолнечного масла, поместите в духовку, нагретую до 120-150°C. Пусть масло стоит в духовке, пока не приобретет темный цвет. По достижению этого применяйте его для смазывания сыпи.
- Сельдерейные примочки. Возьмите 250 г корней сельдерея, измельчите и залейте стаканом воды. Дайте настоятться 3 часа, после чего можно применять в качестве примочек.
Узловатая почесуха Гайда – патология, которую можно вылечить. Важно, чтобы лечение было комплексным и включало не только применение лекарственных средств, но и диету. Также пациенту не стоит забывать, что почесуха может хронизироваться. При повторном воздействии неблагоприятных факторов возможен рецидив.
Как считаете вы, можно вылечить узловую почесуху Гайда народными средствами? Или лучше отдать предпочтение лекарственным препаратам?
Ещё информация о заболевании в видео:
Источник
