Как вылечить предъязвенное состояние
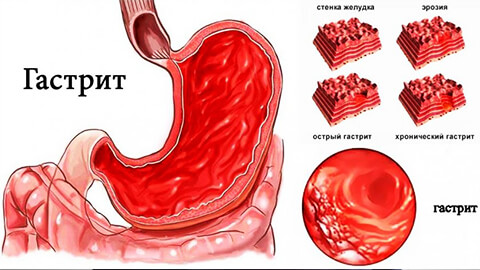
Предъязвенное состояние желудка очень часто связано с развитием гастрита или дуоденита. Такие патологии практически всегда сопровождаются явно выраженными симптомами, которые не заметить трудно.
Но при этом образование язвенных дефектов на стенках желудка далеко не всегда сопровождается дополнительными симптомами. Иногда на фоне образования язвенных поражений появляется острая боль после приема пищи, которая является раздражающим фактором для воспаленной слизистой.
Причины
Чтобы орган пищеварения сохранял свою работоспособность и находился в здоровом состоянии, необходимо соблюдение баланса двух противоположных факторов:

- Количества защитной слизи, которая обволакивает стенки желудка.
- Количества желудочного сока, обладающего агрессивными свойствами, но при этом необходимого для переваривания пищи.
Предъязвенная болезнь желудка развивается, когда количество желудочного сока увеличивается и соляная кислота, содержащаяся в нем, начинает разъедать стенки органа пищеварения. Наиболее частой причиной этого является гастрит, вызванный бактерией Хеликобактер Пилори.
Кроме этого, к предъязвенному состоянию может привести нарушение режима питания, когда для переваривания тяжелой пищи организму приходится вырабатывать большое количество желудочного сока.
Провоцирующим фактором являются стрессовые ситуации, которые снижают местный иммунитет, что приводит к уменьшению выработки защитной слизи. Как только на слизистой оболочке желудочно-кишечного тракта образуются незащищенные участки, возникают риски образования язвочек.

Они вызывают болевые ощущения в верхней части живота, которые сигнализируют о возможном развитии предъязвенного состояния.
Совет! При генетической предрасположенности к язвенной болезни нужно следить за рационом питания и отказаться от вредных привычек.
Симптомы
Признаки предъязвенного состояния желудка, как правило, доставляют дискомфорт и не могут оставаться незамеченными. Основными сигналами развивающейся патологии являются следующие симптомы:
- Постоянно возникающая изжога, которая проявляется приблизительно через пару часов после приема пищи.
- Боли в верхней части живота, которые возникают на голодный желудок. Они могут усиливаться на фоне стрессов и при физической активности.
- Периодически возникающие запоры и поносы, не связанные с качеством пищи. Они сопровождаются отрыжкой воздухом и повышенным газообразованием.
- Тошнота на фоне рефлюкса, то есть, когда желудочный сок попадает в пищевод. Этот фактор провоцирует изжогу, которая сохраняется в течение длительного времени.

При предъязвенном состоянии желудка после еды всегда наблюдается тяжесть в эпигастральной области. При этом насыщение наступает очень быстро, но в скором времени может возникать чувство голода. На фоне постоянных дискомфортных ощущений в животе может наблюдаться отсутствие аппетита.
Диагностика
Чтобы подтвердить предъязвенное состояние необходимо провести лабораторную и инструментальную диагностику. На первом приеме доктор обязательно уточнит симптомы, которые стали поводом для обращения.
Среди лабораторных анализов наиболее показательным является анализ крови. Отклонение определенных показателей от нормы свидетельствуют о воспалительном процессе.
Кроме этого, исследование необходимо для того, чтобы подтвердить или опровергнуть наличие хеликобактерной инфекции. Для постановки диагноза обязательно проводятся следующие инструментальные исследования:
- Рентгенография с применением контрастного вещества. Таким способом удается подтвердить признаки, которые указывают на предъязвенное состояние.

- Эндоскопия. С ее помощью удается определить местонахождение поврежденных участков и их размеры.
- УЗИ органов брюшной полости, что позволяет оценить общее состояние пациента.
- Зондирование желудка с целью определения кислотности желудочного сока.
Лечение
Своевременно поставленный диагноз позволяет провести эффективное лечение, которое будет способствовать заживлению поврежденных участков. Это значит, что риски развития язвенной болезни значительно снизятся.
Цель терапии при подтверждении предъязвенного состояния — снизить кислотность желудка и уничтожить бактерию Хеликобактер Пилори. Для того чтобы лечение было эффективным, пациент должен соблюдать все врачебные предписания.

Здоровый образ жизни и отказ от вредных привычек позволит усилить местный иммунитет, что будет способствовать более быстрому восстановлению слизистой оболочки органа пищеварения.
Медицинские препараты
При подтверждении наличия бактериальной инфекции обязательно врач назначает антибиотики. Применяются различные схемы лечения антибактериальными препаратами, но, чаще всего, используются следующие лекарства:
- Макролиды. Может назначаться кларитромицин по 500 мг для приема утром и вечером.
- Пенициллины. Наиболее действенным считается амоксициллин, который показан к приему по 500 мг четыре раза в сутки.
- Нитроимидазолы. Хорошо зарекомендовал себя метронидазол, который рекомендуется принимать после еды по 500 мг три раза в сутки.

Кроме этого, для снятия предъязвенного состояния могут применяться и другие лекарственные препараты:
- Антисекреторные средства, уменьшающие выработку желудочного сока.
- Препараты висмута, оказывающие пагубное воздействие на бактерию Хеликобактер Пилори.
- Лекарства, улучшающие перистальтику желудка.
- Антацидные средства, минимизирующие дискомфортные проявления болезни.
Народные средства
Народными средствами лечить предъязвенное состояние нельзя, но они способны в значительной степени увеличить эффективность традиционных методик лечения. Это признанный факт, поэтому большинство докторов рекомендуют дополнительно применять рецептуры, проверенные временем. В частности, показан прием картофельного и капустного сока. Эффективными также считаются следующие травяные средства:

- Настой из тысячелистника и крушины способен нормализовать процесс пищеварения. По одной ложке каждой травы помещают в термос, заливают литром кипятка и настаивают в течение пары часов. Принимать средство нужно по стакану утром и вечером.
- Настой корня солодки уменьшает кислотность желудка. Десять граммов измельченного корня заливают в термосе литром кипятка и настаивают сутки. Принимать средство следует по 100 мл каждый раз перед едой.
Совет! Применение народных средств и длительность их использования необходимо обязательно согласовывать с доктором.
Диета
При лечении предъязвенного состояния важным условием является диета, предписанной лечащим доктором. В рацион следует включать щадящие слизистую оболочку продукты, чтобы минимизировать болевые ощущения, снизив нагрузку на желудок.

Это, прежде всего, достигается дробным питанием. То есть, кушать нужно часто, но порции при этом должны быть маленькими. Из меню в период лечения убираются все острые, жирные и жареные блюда. Пища должна готовиться с помощью варки или на пару.
Также диета допускает использовать для готовки духовку. Следить необходимо за температурой употребляемой пиши. Она должна быть теплой, слишком горячие и холодные блюда оказывают раздражающее воздействие на больной желудок.
Профилактика
Главной рекомендацией для профилактики возникновения предъязвенного состояния является то, что нужно следить за питанием и вести здоровый образ жизни. Кроме того, следует с большой ответственностью относиться к здоровью зубов.
Плохо пережеванная пища увеличивает нагрузку на орган пищеварения, а, следовательно, может вызвать развитие предъязвенного состояния. Если отсутствует непереносимость лактозы, то в рацион следует обязательно включать молоко. Этот продукт содержит много полезных веществ, которые ускоряют восстановление слизистой оболочки.

Также важно избегать нервных перенапряжений и стрессов. Спокойная размеренная жизнь, наполненная положительными эмоциями, способствует укреплению местного иммунитета, а значит, в значительной степени снижает риски развития предъязвенного состояния.
При появлении первых дискомфортных симптомов после еды и при возникновении даже малейших болевых ощущений в области желудка следует обязательно пройти обследование. При своевременном обнаружении предъязвенного состояния после проведения соответствующего лечения прогноз всегда положительный.
Источник
Доязвенное или предъязвенное состояние желудка преимущественно проявляется в виде гастрита или дуоденита и предшествует возникновению язвы. На слизистой оболочке желудочно-кишечного тракта образуются небольшие дефекты вследствие воздействия ряда агрессивных факторов, к примеру, соляной кислоты. Пациенты при этом жалуются на сильный болевой синдром, который чаще всего возникает после употребления пищи.
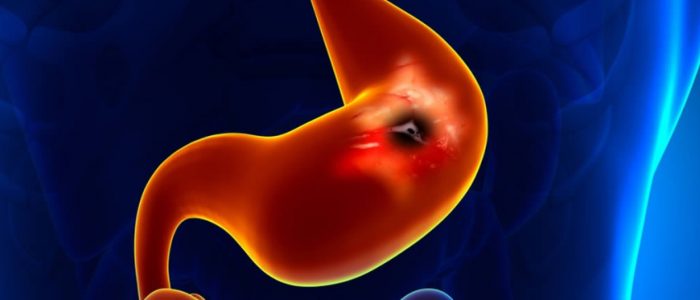
Почему развивается?
Преимущественно доязвенное состояние желудка спровоцировано инфицированием бактерией Хеликобактер пилори. Микроорганизм обнаруживают у многих людей, однако не у всех он вызывает гастрит или язвенное поражение. Помимо этого, поражение слизистой оболочки ЖКТ может случиться и при воздействии таких факторов:
- генетическая предрасположенность;
- нездоровый и несбалансированный рацион;
- употребление определенных фармсредств, к примеру, кортикостероидов;
- вредные привычки;
- злоупотребление кофеиносодержащими напитками;
- постоянное нервное перенапряжение и стрессовые ситуации.
Вернуться к оглавлению
Как проявляется патология: симптомы
Симптомы при предъязвенном состоянии и язвенной болезни похожи. Главным признаком являются болевые ощущения, которые связаны с приемом пищи. После еды боль проявляется, спустя небольшой промежуток времени. Помимо этого, больные отмечают, что неприятные ощущения нарастают к вечеру, из-за чего многие пациенты отказываются от ужина. В некоторых ситуациях боли носят постоянный характер.
 Изжога может являться симптомом доязвенной патологии пищеварительного органа.
Изжога может являться симптомом доязвенной патологии пищеварительного органа.
Для предъязвенного состояния желудка характерна и такая симптоматика:
- изжога;
- приступы тошноты и рвотные позывы;
- запор;
- диарея;
- потемнение каловых масс.
Вернуться к оглавлению
Диагностические мероприятия
Если человека начали часто тревожить болевые ощущения в желудке, важно как можно скорее посетить медицинское учреждение. В первую очередь медик проводит опрос пациента, во время которого выясняет, какие симптомы тревожат больного, страдали ли близкие родственники язвенным поражением желудочно-кишечного тракта. Затем доктор приступает к прощупыванию живота, которое позволяет выявить напряжение брюшной стенки в подложечной зоне. Чтобы поставить точный диагноз, человека отправляют на следующие обследования:
- Анализ крови, выявляющий наличие Хеликобактер пилори.
- Зондирование желудка. Позволяет определить кислотность желудочного сока.
- Рентгенологическое исследование. Показывает признаки, которые свойственны предъязвенному состоянию.
- Эндоскопия. Дает возможность обнаружить место локализации поражения слизистой оболочки и размеры дефекта.
Вернуться к оглавлению
Как проходит лечение?
Медикаментозная терапия
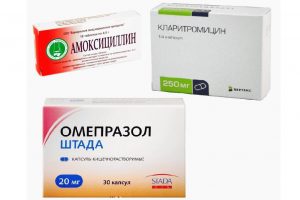 Антибактериальные лекарства назначают для борьбы с микроорганизмом Хеликобактер пилори.
Антибактериальные лекарства назначают для борьбы с микроорганизмом Хеликобактер пилори.
Если доязвенное состояние желудка спровоцировано инфицированием бактерией Хеликобактер пилори, лечение в обязательном порядке предполагает употребление антибактериальных лекарств. Чаще всего прибегают к помощи таких групп медпрепаратов:
- Макролиды. «Кларитромицин» предписывают по 500 мг в утреннее и вечернее время.
- Пенициллины. «Амоксициллин» назначают по 500 мг употреблять 4 раза в сутки после еды.
- Нитроимидазолы. «Метронидазол» используется в количестве 500 мг трижды в день после употребления пищи.
Чтобы понизить кислотность желудка, избавиться от изжоги и купировать болевой синдром, предписывают такие медикаменты:
- Ингибиторы протонной помпы — «Омепразол». Употребляют 20 мг 2 раза в день перед приемом пищи.
- Ингибиторы Н2-рецепторов — «Ранитидин». Предписывают в количестве 150 мг, которые принимают дважды в сутки перед едой.
- Антациды — «Алмагель». Столовую ложку лекарства пьют за полчаса до употребления пищи.
Если у пациента наблюдается выраженное функциональное нарушение кишечного пищеварения, которое сопровождается тошнотой и рвотой, медикаменты предписывают не в таблетированной форме, а в виде инъекций. Лекарства и продолжительность их использования вправе назначить исключительно доктор, который учитывает индивидуальные особенности больного и степень тяжести предъязвенного состояния. В среднем длительность лечения составляет около 2 недель.
Вернуться к оглавлению
Диета
 Диета предполагает отказ от острых продуктов питания.
Диета предполагает отказ от острых продуктов питания.
Диета является одним из основных элементов лечения как гастрита, так и предъязвенной патологии. В первую очередь пациенту потребуется отказаться от продуктов, которые раздражают слизистую оболочку желудочно-кишечного тракта. Из меню важно убрать жирную, жареную, горькую, острую и чрезмерно соленую еду. Следить потребуется и за температурой готовых блюд. Они не должны быть слишком горячими или холодными. Кроме этого, медики рекомендуют отказаться от пищи, которая усиливает выделение желудочного сока.
Еду нужно готовить при помощи пароварки, отваривать или запекать в духовом шкафу. Больному потребуется составить режим питания и употреблять пищу небольшими порциями не менее 5 раз в сутки. Суточная калорийность варьируется в пределах 2000 килокалорий. Утро рекомендуют начинать со стакана молока, которое обладает вяжущим эффектом. Похожие свойства имеют гидрокарбонатные минеральные воды, которые нужно употреблять ежедневно.
Питьевой режим может включать в себя и успокоительные чаи, к примеру, из мяты.
Основные блюда в меню должны содержать белок, а также достаточное количество овощей и фруктов. Кисломолочная продукция регулирует восстановительные процессы в организме, поэтому в рацион следует добавить нежирный творог, сметану, кефир. Что же касается мяса и рыбы, то пациентам разрешено употребление нежирных видов, к примеру, куриного филе, кролика, хека и судака. Чтобы язвенные поражения слизистой оболочки быстрее заживали, питание обогащают растительными жирами. Для этих целей хорошо подходит облепиховое и оливковое масло. Завтрак должен быть плотным, поэтому утро следует начинать из круп, например, гречневой или овсяной каши.
Вернуться к оглавлению
Профилактические мероприятия
 Чтобы не допустить проблем с органами ЖКТ нужно отказаться от употребления фастфуда.
Чтобы не допустить проблем с органами ЖКТ нужно отказаться от употребления фастфуда.
Чтобы не допустить проблемы с желудком, человеку потребуется следить за рационом. Важно отказаться от перекусов на ходу, употребления фастфуда. Доктора рекомендуют составить режим питания и употреблять пищу ежедневно в одно и то же время. При этом делать это лучше маленькими порциями и распределить приемы пищи на 5 раз. Исключению из рациона подлежат копчености, острая, соленая, кислая и жареная еда. Диета предполагает и отказ от употребления чрезмерно горячей или холодной пищи, которая может спровоцировать не только предъязвенный синдром, но и раковое заболевание желудочно-кишечного тракта.
Врачи рекомендуют отказаться от алкогольных и газированных напитков, кофе, а также курения. Обусловлено это их раздражающим влиянием на слизистую оболочку органов пищеварения. Немаловажной профилактической мерой является и осторожное употребление лекарств. Если человеку предписаны нестероидные противовоспалительные средства, важно в точности следовать всем рекомендациям доктора и не превышать дозировку, поскольку медикаменты из этой группы пагубно влияют на работу желудочно-кишечного тракта.
Источник
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
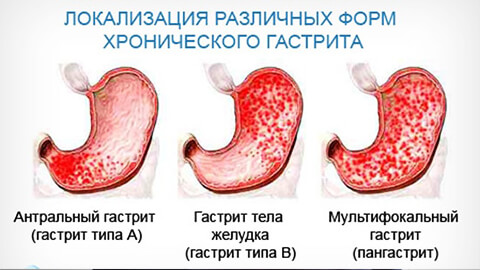
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.

Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник
