Как вылечить стероидную розацеа

Автор Елена Каштанова На чтение 6 мин. Просмотров 1.4k. Опубликовано 10.03.2020
Стероидная розацеа, или розовое акне, – это кожное заболевание, при котором на лице появляются пузырьки с гнойным содержимым (пустулы), покраснения, бугорки (папулы), сосудистые сетки. Болеют чаще светлокожие люди зрелого возраста, от 30 до 50 лет. Высыпания в основном возникают у женщин в период гормональных изменений – около 60% от числа пациентов. Мужчины страдают реже, но для них характерно стремительное развитие патологии с осложнениями: гиперплазией сальных желез и ринофимой (утолщением тканей носа).
Местные стероиды и другие причины розацеа
Причины появления высыпаний не выяснены. Отмечена связь розацеа с препаратами местного воздействия, содержащими глюкокортикостероиды. Около 70% мазей и кремов для лечения разных дерматозов содержат стероидные компоненты. Такие медикаменты дают хороший терапевтический эффект за счет быстрого сужения кровеносных сосудов и снятия воспаления.
Проблема в том, что стероидные мази нельзя наносить на лицо, исключая случаи рубцовых изменений и других серьезных кожных болезней. Бесконтрольное применение гормональных средств приводит к снижению местного иммунитета и подавлению функций фибробластов – клеток, отвечающих за здоровье эпидермиса. В результате появляются гнойнички, телеангиоэктазии (сосудистые звездочки), папулы, участки атрофии и покраснения.
Медики предполагают, что к факторам, приводящим к стероидной розацеа, относятся:
- Кожные инфекции. В терапии заболевания успешно применяются антибиотики – на этом основывают свои предположения сторонники бактериального происхождения розацеа. Но доказательная база отсутствует, так как при исследованиях содержимого пустул не обнаружены агрессивные микроорганизмы.
- Пищевые нарушения. По мнению ученых, с патогенезом заболевания связано употребление алкоголя, пряностей, цитрусовых, крепких чая и кофе. Эти продукты раздражают слизистую ЖКТ, тем самым способствуя рефлекторному снижению тонуса кровеносных сосудов лица.
- Болезни органов пищеварения. Статистически установлено, что у большинства больных розацеа имеются гастриты или дисфункции кишечника.
- Наследственность. Исследования показали, что у 40% пациентов таким же заболеванием страдали близкие родственники.
- Сосудистые патологии. Отмечается, что развитие застойных явлений в области оттока лицевой вены соотносится с числом случаев розацеа.
- Клещи рода Демодекс. Эти паразиты обнаружены в отдельных мазках, взятых с кожи больных на гистологические анализы. У страдающих демодекозом пациентов нередко возникают розацеаподобные реакции.
Ранее считалось, что основная причина розацеа – психовегетативные нарушения. Но исследования доказывают, что неврологические реакции являются скорее следствием косметического дефекта, оказывающего негативное влияние на психологическое состояние человека.
Как проявляется болезнь
Опытный дерматолог без труда отличит стероидную розацеа от других кожных заболеваний по характерным признакам.
Чаще всего эта болезнь поражает людей европеоидной расы в возрасте от 40 до 50 лет (время гормональных перепадов).
Клинически выявлено несколько стадий этой болезни:
- Вначале наблюдается эпизодическая эритема – выраженное покраснение кожи из-за избыточного наполнения кровью капиллярных сосудов. Краснота появляется в области носа, на лбу и щеках, нередко переходит в зону декольте. Со временем приливы крови учащаются. Некоторые участки кожи приобретают постоянный красный цвет – это один из неизменных ранних симптомов розацеа.
- Васкулярная стадия. Характеризуется слабым воспалением поверхностных вен, образованием телеангиоэктазий – сосудистых звездочек или сеток. На этом этапе стероидной розацеа возникают отеки, шелушение и жжение кожи.
- Дальнейший прогресс розацеа приводит к высыпаниям в виде узелков и появлению бугорков под действием солнца. На местах вскрытия гнойничков кожа может слегка рубцеваться. Постепенно стероидная сыпь переходит под волосяной покров головы, на грудь и спину.
- В финальном (фиматоидном) периоде происходит заметное уплотнение и утолщение кожи. Она становится похожей на апельсиновую корку. Риск в том, что дальше возможны заболевания глаз – блефарит или конъюнктивит.
У мужчин старше 40 лет стероидная розацеа может осложняться шишковидным утолщением носа – ринофимой. Нос приобретает синеватый оттенок, видны разветвления мелких сосудов. Содержимое увеличенных сальных желез скапливается в их протоках, вызывая неприятный запах. У женщин ринофима при розацеа практически не встречается.
Лечение
Терапия направлена на устранение причин, которые вызвали заболевание. Первый шаг в лечении стероидной розацеа на лице – отмена местных гормональных (стероидных) препаратов. Но пациент должен быть готов к обострению дерматоза.
Первые признаки синдрома отмены появляются спустя 6-8 дней после прекращения пользования стероидными мазями. Нарастают отеки, высыпания и покраснения становятся более выраженными, усиливаются зональные шелушения и истончение кожи. Самостоятельно с такими проявлениями не справиться – необходим комплексный медикаментозный подход под контролем дерматолога, эндокринолога, терапевта, офтальмолога.
Так как причина розовых стероидных акне окончательно не определена, используются различные методы лечения, учитывающие особенности клинической картины и наличие сопутствующих патологий.
В медикаментозной терапии стероидной розацеа применяются следующие средства:
- Антибиотики. Эффективны лекарства тетрациклинового ряда, уменьшающие отеки и воспаления (Гиоксизон, Дитетрациклин).
- Противопаразитарные и антибактериальные препараты – Орнидазол, Метронидазол и прочие. Назначаются при сопутствующем демодекозе и выявлении патологической микрофлоры в пустулах.
- Витаминные комплексы. Показан Аскорутин – он укрепляет сосуды и помогает избавиться от телеангиоэктазий при розацеа.
- Десенсибилизирующие препараты, снимающие зуд и аллергические проявления, – Супрастин, Тавегил, Диазолин.
- Не содержащие стероидных веществ мази и кремы от розацеа, специальные болтушки по назначению врача (Квазикс, Скинорен, Ованте).
- Легкие успокаивающие средства – пустырник, валериана в таблетках или каплях.
Важно обеспечить нормальное кожное дыхание при розацеа. Для этого рекомендуются очищающие гели и лосьоны, снимающие воспаление. С их помощью удаляются ороговевшие клетки эпидермиса, открываются забитые поры.
Наряду с медикаментозным лечением, используются аппаратные методы:
- Криотерапия – прижигание участков с розацеа жидким азотом или его смесью с другими газами.
- Электрокоагуляция – воздействие на очаги розацеа специальными электродами.
- Лимфодренажный ротационный массаж. Выполняется в области носа, лба и щек. Проводится 2 раза в день для усиления оттока лимфы и устранения отеков.
Эффективным малоинвазивным методом является воздействие лазера. Световой пучок вызывает перегрев внутри сосудов, близко расположенных к эпидермису, что приводит к их разрушению без повреждения прилегающих тканей.
Народные методы лечения розацеа дают заметный эффект. Можно применять примочки и компрессы с настоями трав – ромашки, шалфея, череды, зверобоя. Гнойники смазывают соком клюквы. Полезны умывания травяными отварами. Частые при розацеа симптомы – зуд и жжение – снимают примочки с календулой. В аптеке можно приобрести готовую настойку и разбавить ее стаканом прохладной воды.
Профилактика стероидной розацеа
Чтобы не дать болезни прогрессировать, необходимо соблюдать специальную диету:
- Показано дробное питание 5-6 раз в день.
- Следует ограничить жиры (особенно животного происхождения), выпечку, кондитерские изделия.
- Исключить употребление пряностей, копченостей, консервов, маринадов, алкоголя, цитрусовых фруктов.
- Чай и кофе заменить травяными отварами.
В целях профилактики розацеа нельзя использовать стероидные препараты без назначения врача. Людям со светлой кожей желательно не находиться долго под прямыми лучами солнца, пользоваться защитными кремами, избегать прогулок в ветреную и холодную погоду.
Источник
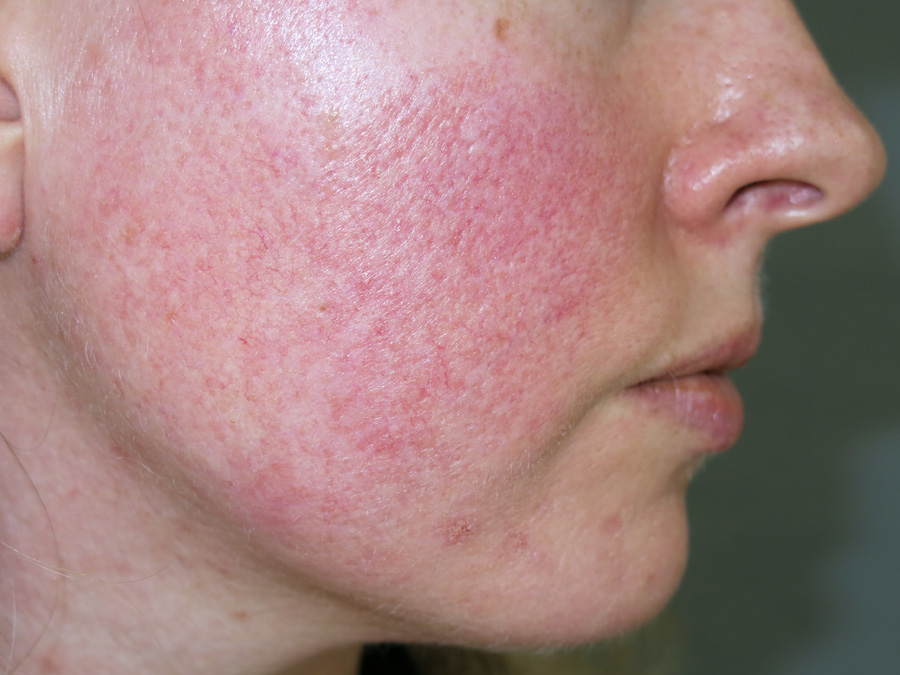
Кожные заболевания, затрагивающие область лица, являются одной из распространенных проблем пациентов при обращении к дерматологу. Одни хорошо поддаются терапии и проходят практически без следа. Другие требуют более длительного лечения, а их течение может осложняться серьезными недугами. Ко второй категории относится стероидная розацеа. На фото заболевание выглядит достаточно неприятно. Поэтому пациенты стараются как можно быстрее от него избавиться.
Медицинская справка
Стероидная розацеа — это кожное заболевание, характеризующееся появлением специфических пузырьков на лице. Они представляют собой пустулы с гнойным секретом внутри. Высыпания чаще всего возникают у женщин в период гормональных изменений. Мужчины болеют гораздо реже, но у них недуг сопровождается стремительным течением и часто сопровождается осложнениями в виде гиперплазии сальных желез.
Источники проблемы
Природа заболевания остается плохо изученной до сих пор. Раньше ученые выдвигали теорию о взаимосвязи стероидной розацеа на лице и употреблении в пищу большого количества мяса. Однако проведенные исследования показали, что недуг практически с одинаковой частотой встречается как у «мясоедов», так и вегетарианцев.
На сегодняшний день главной причиной розацеи считается частое применение кортикостероидных мазей. Подобные компоненты имеются в 70% препаратов для лечения дерматозов различной этиологии. Они дают хороший терапевтический эффект за счет быстрого сужения кровеносных сосудов и купирования воспаления. Бесконтрольное их использование приводит к снижению местного иммунитета и подавлению функций фибробластов. Последние представляют собой клетки, отвечающие за здоровьем эпидермиса. В результате формируются многочисленные гнойнички, сосудистые звездочки и участки атрофии с папулами.

Факторы риска
Врачи выделяют группу факторов, воздействие которых существенно повышает риск возникновения стероидной розацеа. Среди них наиболее распространенными являются следующие:
- кожные инфекции;
- нарушение работы ЖКТ;
- болезни органов пищеварения хронического течения;
- наследственная предрасположенность;
- сосудистые изменения на коже.
Ранее также предполагалось, что психовегетативные нарушения влияют на вероятность появления данного кожного заболевания. Однако они являются, скорее, следствием косметического дефекта.
Симптомы и стадии недуга
Даже по фото стероидная розацеа на лице легко отличается от других кожных патологий. Помогают дифференцировать заболевание специфические симптомы. Клинически принято выделять несколько его стадий:
- Эпизодическая эритема. Наблюдается выраженное покраснение кожи на фоне наполнения кровью капиллярных сосудов. Местами локализации выступают область носа, лба и щек. С течением времени отдельные участки приобретают постоянный красный цвет.
- Васкулярная стадия. Характеризуется незначительным воспалением поверхностных вен, формированием телеангиоэктазий. Также возможно появление отечности, шелушения кожи и жжения.
- Возникновение высыпаний в форме узелков и бугорков. На местах вскрытия гнойников кожа может подвергаться рубцеванию. Постепенно сыпь распространяется на волосистую часть головы, грудь и спину.
- В фиматоидном периоде происходит уплотнение и утолщение кожи. Внешне она напоминает апельсиновую корку.
У мужчин старше 40 лет течение заболевания может осложняться шишковидным утолщением носа — ринофимой. Он приобретает синеватый оттенок, а на коже становятся хорошо различимы разветвления мелких сосудов. У женщин ринофима встречается крайне редко.
Методы диагностики
Опытный дерматолог после физикального осмотра и опроса пациента может сразу поставить диагноз «стероидная розацеа». Однако в некоторых случаях дополнительно требуется сдача бактериоскопических и бактериологических анализов, взятие пробы на демодекоз. Перед назначением лечения обязательной является антибиотикограмма для оценки чувствительности микрофлоры к лекарственным средствам.

Особенности медикаментозного лечения
Согласно отзывам, лечение стероидной розацеа сочетанием медикаментов и средств народной медицины дает наибольший результат. Однако первый шаг в терапии любого пациента с подобным диагнозом — это отмена местных гормональных препаратов. При этом важно быть готовым к возможному обострению дерматоза.
Первые признаки синдрома отмены проявляются через 6-8 дней после прекращения использования стероидных средств. Одновременно с этим, как правило, нарастают отеки и увеличивается площадь высыпаний, покраснения становятся более выраженными. Самостоятельно побороть перечисленные нарушения нельзя. Потребуется помощь сразу нескольких специалистов: дерматолог, терапевт, эндокринолог.
Поскольку остаются неизвестными точные причины стероидной розацеа, лечение подразумевает применение различных методик с учетом клинической картины и наличия сопутствующих проблем со здоровьем. Среди лекарственных препаратов обычно положительный эффект дают следующие средства:
- Антибиотики («Гиоксизон»). Препараты тетрациклинового ряда снимают воспаления и отечность.
- Противопаразитарные средства. Назначаются при выявленном демодекозе.
- Витаминные комплексы. Например, «Аскорутин» укрепляет сосуды и способствует устранению телеангиоэктазии.
- Десенсибилизирующие препараты («Тавегил», «Супрастин»). Хорошо купируют зуд и аллергические проявления недуга.
- Легкие успокаивающие препараты.
Важно обеспечить кожному покрову нормальное дыхание. С этой целью врач может порекомендовать специальные гели и лосьоны для снятия воспаления. Кроме того, они удаляют ороговевшие клетки эпидермиса, открывая забитые поры.
Эффективность физиопроцедур
Чуть выше можно посмотреть, как выглядит стероидная розацеа на лице на фото. И лечением, и последующим наблюдением за состоянием кожи пациента должен заниматься профильный специалист.
После курса медикаментозной терапии больным часто рекомендуют дополнительно различные физиотерапевтические процедуры. Основная их цель — улучшить состояние кожи, убрать возможные видимые дефекты. Хорош зарекомендовали себя в этом вопросе следующие аппаратные методики:
- Криотерапия. В ходе процедуры специалист прижигать участки кожи на лице с розацеа жидким азотом. В зависимости от показаний он может быть заменен на смесь с другими газами.
- Электрокоагуляция. Подразумевает воздействие на очаг поражения специальными электродами.
- Лимфодренажный ротационный массаж. Выполняется в области лба и носа, щек. Повторение процедуры обязательно 2 раза в день. Позволяет усилить отток лимфы и купировать чрезмерную отечность.
Еще одним эффективным методом признается лазерное воздействие. Его практикуют для предупреждения появления сосудистых звездочек на лице. Световой пучок вызывает перегрев внутри сосудов, близко располагающихся к эпидермису. Это приводит к их разрушению, причем без повреждения прилегающих здоровых тканей.
Помощь народной медицины
Местное лечение стероидной розацеа на лице также осуществляется с помощью различных масок и примочек, приготовленных на основе трав. Его преимущество заключается в доступности и высокой эффективности, выраженном противовоспалительном действии. Хорошо зарекомендовали себя следующие рецепты:
- Примочки на основе ромашки. Это растение отлично успокаивает кожу, снимает покраснения. Для приготовления отвара необходимо один фитопакет залить стаканом кипятка. В охлажденной жидкости нужно смочить ватный диск, отжать и приложить к пораженному месту на 15 минут. В день процедуру можно повторять 3-4 раза.
- Маска из овсянки. Обладает успокаивающим эффектом, отбеливает кожу. Для приготовления маски потребуется взять 2 столовые ложки молотой крупы и небольшое количество воды. После получения сметанообразной консистенции средство можно наносить на лицо.
- Сок или гель алоэ вера. У многих это растение растет прямо дома. Если его нет, можно приобрести средство в готовом виде в любой аптеке. Лечение сводится к точечному использованию алоэ. Однако гель можно наносить на область всего лица. При желании алоэ вера допустимо добавлять в кремы или маски, предназначенные для терапии.
Данный вариант лечения следует предварительно согласовать с врачом. Рецепты народных лекарей, несмотря на эффективность, могут иметь некоторые противопоказания для отдельных пациентов.

Способы профилактики
Профилактика стероидной розацеа сводится к исключению провоцирующих недуг факторов. Например, людям со светлой кожей в теплое время года лучше ограничить пребывание на солнце, пользоваться специальными защитными средствами. Косметика, в том числе декоративная, должна быть качественная и гипоаллергенная.

Чтобы не допустить прогрессирование болезни, необходимо соблюдать строгую диету:
- придерживаться дробного питания;
- ограничить потребление жиров, выпечки и кондитерских изделий;
- полностью исключить копчености, маринады, пряности и алкоголь;
- чай и кофе лучше заменить травяными настоями.
В целях профилактики не рекомендуется использовать стероидные препараты без предписаний врача.
Источник
Из этой статьи вы узнаете:
- причины появления розацеа на лице,
- какую роль тут играет солярий,
- симптомы, эффективные препараты,
- отзывы о лечении розацеа лазером и IPL.
Розацеа – это хроническое заболевание кожи, которое проявляется в виде эритемы (покраснения) кожных покровов, телеангиэктазий, а также папул и пустул, напоминающих обычные прыщи. В силу последнего это заболевание также называют термином «розовые угри». Возникает розацеа преимущественно в средней трети лица, а также в области лба, носа и подбородка. В редких случаях она может возникать за пределами лица – в основном на шее, груди, коже головы или ушах.
Типичные места локализации Розацеа –
Предрасполагающим фактором к появлению розацеа считается, например, воздействие солнечного УФ-излучения, которое стимулирует выработку фактора роста эндотелия сосудов и приводит к появлению сеточек мелких капилляров, т.е. телеангиэктазий. Соответственно, розацеа может легко появиться и после солярия. Другим факторами являются генетическая предрасположенность (связанная с лабильностью стенок сосудов), а также индивидуальная склонность человека к покраснению кожи, которая связана в том числе и с поверхностным расположением сосудов.
Помимо этих факторов влияние могут оказывать – 1) паразитарное заболевание кожи, вызванное клещами Demodex folliculorum, а также бактерии Staphylococcus epidermidis, 2) заболеваниях ЖКТ, ассоциированные с инфицированием кишечника бактерией Helicobacter pylori. В исследованиях было обнаружено, что при наличии воспаления кишечника и Helicobacter pylori возникает гиперсенсибилизация чувствительных нейронов в области лица (посредством синтеза брадикинина, являющегося мощным дилататором сосудов).
Чаще всего заболевание выявляется у пациентов 30-50 лет, и по статистике встречается у 10% населения. Отмечено, что розацеа чаще возникает у людей со светлой кожей, которые легко краснеют. Чаще всего это женщины со светлой кожей, светлыми волосами и голубыми глазами. У мужчин заболевание развивается реже, но при этом чаще развиваются фиматозные изменения. В зависимости от клинических проявлений розацеа принято делить на 4 типа, о которых мы расскажем ниже.
Розацеа на лице: фото, симптомы
Симптомы розацеа обычно начинаются с появления эритемы – стойкого временного покраснения на щеках, носу, лбу или подбородке. Либо другой вариант – покраснение может наблюдаться в виде частых быстро-проходящих вспышек покраснения лица, которые принято называть термином «гиперемия». В обоих случаях возникающее покраснение может сопровождаться ощущением тепла или жжения. Со временем периоды покраснения кожи становятся все более длительными, а интенсивность – более выраженной.
Розацеа на лице: фото, симптомы
Параллельно с этим на коже лица появляются видимые мелкие кровеносные сосуды, которые принято называть телеангиэктазиями или сосудистыми звездочками. При отсутствии лечения начинают появляться воспалительные элементы – папулы или пустулы (они выглядят как обычные гнойные прыщи). В тяжелых случаях кожа может постепенно начать утолщаться, в этом случае она также становится рыхлой. Это может привести к обезображиванию лица. Если этот процесс возникает на носу, то он именуется термином «ринофима».
Поражение глаз при розацеа возникает примерно у 50% пациентов, в результате чего они выглядят раздраженными, отечными или налитыми кровью. При отсутствии своевременного лечения такое воспаление может привести к повреждению роговицы и потере остроты зрения. Все вышеперечисленные симптомы относятся к основным.
Вторичные признаки –
также исследователи выделяют второстепенные признаки розацеа, которые однако проявляются не изолированно, а в комбинации с одним или несколькими основными признаками. Это может быть чувство жжения или зуда кожных покровов на лице. Либо это могут быть немного возвышающиеся над поверхностью кожи красные пятна (в виде бляшек). Либо кожа в средней трети лица может выглядеть сухой, грубой, шелушащейся.
Далее мы переходим к схемам терапии разных форм розацеа. И тут нужно отменить, что при возникновении розацеа на лице причины и лечение будут всегда тесно взаимосвязаны, и поэтому особенно важно на первом этапе выявить причинный фактор, а также триггеры, приводящие к обострению течения заболевания.
Розацеа на лице: лечение, препараты
При возникновении розацеа на лице – лечение и препараты может существенно отличаться в зависимости от формы этого заболевания. При этом следует иметь в виду, что некоторые пациенты одновременно имеют признаки сразу нескольких форм розацеа. Итак, основными подтипами этого заболевания являются –
- эритематозно-телеангиэктатическая форма,
- папуло-пустулезная форма,
- фиматозная форма (ринофима),
- офтальморозацеа.
1. Эритематозно-телеангиэктатическая форма –
Клинические особенности –
данный тип характеризуется либо появлением стойкой эритемы (т.е. покраснения) в средней трети лица, либо частыми, но быстро проходящими приступами гиперемии. Гиперемия от эритемы отличается прежде всего своей длительностью – она имеет свойство быстро проходить, при этом выраженность покраснения при гиперемии может быть от умеренной до очень интенсивной. Кроме этого пациенты часто жалуются на проглядывающие сквозь кожу мелкие кровеносные сосуды (телеангиэктазии), а также на отечность лица, шероховатость кожи или шелушение, ощущение стягивания.
Телеангиэктазии при розацеа: фото
Реклама
При этой форме большинство пациентов связывают резкое ухудшение состояния с воздействием раздражающих факторов – употребление горячих напитков, острой пищи, воздействие солнца, тепла и др. Как правило, эти пациенты отличаются чувствительной кожей и поэтому в ответ на нанесение на поверхность кожи различных средств – у них часто возникает в коже ощущение жжения и покалывания. Многие пациенты при этом типе розацеа не считают, что они чем то болеют, и не обращаются за квалифицированной помощью (24stoma.ru).
Схемы лечения эритематозно-телеангиэктатической формы –
| Выраженность | Лечение |
Мягкое течение – |
|
Умеренное течение – | В дополнение к вышесказанному:
|
Тяжелое течение – | В дополнение к вышесказанному:
|
* Эффективность препаратов с бримонидином была подтверждена в клинических исследованиях «Fowler J, Jackson M, Moore A, опубликованных в журнале Drugs Dermatol 2013; 12: 650-656».
Розацеа на лице: лечение эритематозно-телеангиэктатической формы (фото до и после)
2. Папуло-пустулезная форма –
Папуло-пустулезная форма розацеа проявляется в виде стойкой эритемы в средней трети лица, на фоне которой имеются единичные или множественные папулы или пустулы (имеют вид прыщей). У некоторых пациентов могут наблюдаться бляшки, возвышающиеся над поверхностью кожи. При лечении этой формы на первом этапе важнее всего убрать воспалительный компонент, и только после этого переходить к коррекции эритемы или телеангиэктазий.
Схемы лечения папуло-пустулезной формы –
| Выраженность | Лечение |
Мягкое течение – |
|
Умеренное течение – | |
Тяжелое течение – | В дополнение к вышесказанному:
|
* Эффективность препаратов с Ивермектином была подтверждена в клинических исследованиях «Stein Gold L, Kircik L, Fowler J, опубликованных в журнале Drugs Dermatol 2014; 13: 316-323».
Розацеа: лечение папуло-пустулезной формы (фото до и после)
3. Фиматозная форма (ринофима) –
Фиматозными изменениями называют утолщение кожи (преимущественно в области носа) – с появлением на ней шероховатостей, неровностей, узелков. Утолщение может носить выраженный характер и тогда оно приводит к частичному обезображиванию лица. Чаще возникает у мужчин, т.к. они реже обращаются за медицинской помощью на ранних этапах заболевания. Утолщение кожи носа называют термином «ринофима». Редко фиматозная форма может наблюдаться на подбородке, на лбу, щеках, ушах и веках.
Также при той форме могут возникать телеангиэктазии, гиперплазия сальных желез. В дермальном слое кожи наблюдается плотный воспалительный инфильтрат, на месте которого потом происходит, например, разрастание и фиброз тканей с образованием узлов. Существует несколько гистологических типов ринофимы, например, фиброзная, железистая, фиброангиоматозная и др.
Схемы лечения фиматозной формы –
| Выраженность | Лечение |
Мягкое течение – |
|
Умеренное течение – | В дополнение к вышесказанному:
|
Тяжелое течение – |
Ринофима: удаление избытка тканей СО2-лазером
4. Офтальморозацеа –
При этой форме розацеа глаза пациентов имеют отечный или налитый кровью вид. Пациенты жалуются на ощущение инородного тела в глазу, жжение, покалывание, сухость, зуд, светочувствительность, затуманенное зрение, телеангиэктазии краев век, на эритему вокруг глаз, блефарит, рецидивирующий конъюнктивит, ирит… При этой форме может произойти и снижение остроты зрения, например, из-за кератита роговицы.
При офтальморозацеа многие пациенты ошибочно самостоятельно лечат глаза, принимая начало заболевания за симптомы аллергической реакции. В результате пациенты попадают к офтальмологу чаще всего уже со средне-тяжелыми формами заболевания.
Схемы лечения офтальморозацеа –
| Выраженность | Лечение |
Мягкое течение – |
|
Умеренное течение – | В дополнение к вышесказанному:
|
Тяжелое течение – | В дополнение к вышесказанному:
|
Реклама
Факторы, провоцирующие вспышки розацеа –
Следующий список триггеров, которые могут привести к вспышкам розацеа был составлен на основе клинических исследований и опубликован «Национальным обществом Розацеа» (США).
| Факторы, которые могут вызвать вспышки розацеа | ||
Продукты – печень, Эмоциональные состояния – стресс, | Лекарства – некоторые анальгетики, Средства по уходу за кожей – косметические средства и лаки для волос, содержащие спирт, Напитки – любой алкоголь (особенно красное вино), | Погода – пребывание на солнце, Температурные – сауна, Медицинские условия – менопауза, Физическая нагрузка – активный спорт, |
Важность различных факторов –
Ниже мы разделим эти факторы по силе (от самых сильных – к самым слабым). Напротив каждого фактора вы увидите процент людей, у которых данный фактор был значимым и почти обязательно приводил к развитию вспышки розацеа. Данный список составлен на основе опроса более тысячи пациентов, и также опубликован Национальным обществом Розацеа.
В каком проценте случаев факторы приводят к обострениям –
- воздействие солнца – 81%,
- эмоциональный стресс – 79%,
- жаркая погода – 75%,
- ветер – 57%,
- тяжелые упражнения – 56%,
- потребление алкоголя – 52%,
- горячие ванны – 51%,
- холодная погода – 46%,
- острая пища – 45%,
- влажность – 44%,
- высокая температура тела – 41%,
- некоторые средства по уходу за кожей – 41%,
- горячие напитки – 36%,
- определенная косметика – 27%,
- лекарственные препараты – 15%,
- медицинские условия (см.выше) – 15%,
- некоторые фрукты – 13%,
- маринованное мясо – 10%,
- некоторые овощи – 9%,
- молочные продукты – 8%,
- другие факторы – 24%.
Уход за кожей и косметика –
Бережный уход за кожей и эффективное использование косметики могут улучшить внешний вид вашей кожи, но вы должны использовать средства, которые подходят для чувствительной кожи. Избегайте любых средств, которые вызывают жжение, покраснение или раздражение. Стоит отказаться ?
