Как вылечить водянку у плода

Гидроцефалия плода – увеличение объема жидкости в головном и спинном мозге ребенка, сопровождающиеся увеличением размера головы. У таких детей часто наблюдаются проблемы с умственным и физическим развитием. Гидроцефалия, как и другие патологии плода, выявляются на скрининговом УЗИ при беременности, однако детей, рожденных с этим диагнозом все-равно много.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Прием по результатам анализов — 500 руб. (по желанию)
Почему формируется гидроцефалия у плода
Внутри мозгового вещества, находятся камеры, называемые желудочками. В них находится спинномозговая жидкость (ликвор), которая, стекая вниз, циркулирует вокруг головного и спинного мозга. Назначение жидкости – действовать как подушка для мозга, защищая его от повреждений. Но иногда ликвор образуется в избыточном количестве или плохо оттекает от мозговых структур. У такого ребенка формируется гидроцефалия (водянка мозга).

Болезнь может возникать из-за мутаций, появившихся в процессе оплодотворения, или неблагоприятной наследственности. Но часто она вызвана инфицированием женщины в период беременности TORCH- инфекциями – краснухой, токсоплазмозом, герпесом, цитомегаловирусной инфекцией. Иногда аномалию развития может вызвать банальный грипп, перенесенный в начале беременности, когда органы будущего малыша только формируются.
Иногда гидроцефалия вызывается внутриутробным кислородным голоданием плода. Такое состояние наблюдается у женщин с постоянной угрозой выкидыша, матка которых всю беременность находится в тонусе.
Эти состояния влияют на весь организм малыша, и у 50-80% процентов младенцев с гидроцефалией обнаруживаются другие дефекты развития.
Поэтому беременным, перенёсшим вирусную инфекцию, или страдающим постоянным повышенным тонусом матки, нужно проходить межскрининговое УЗИ дополнительно к обязательным скринингам, чтобы увидеть, как развивается ребенок.
У таких детей обнаруживаются:
- Аномалия Киари, при которой структуры головного мозга выступают за его пределы, «вываливаясь» через затылочное отверстие. Патология, кроме гидроцефалии, сопровождается параличом ног и другими двигательными расстройствами;
- Дефекты позвоночника (spina bifida, спинномозговая грыжа), при которой из спины ребенка выпирает грыжевой мешок, содержащий ликвор и участки спинного мозга с оболочками и нервами. У 85% таких детей развивается гидроцефалия;
- Кисты головного мозга — опухолевидные образования в мозге, наполненные жидкостью и сдавливающие мозговое вещество;
- Неправильное развитие мозговых вен, сопровождающееся выпячиванием их стенок – аневризмами. Такие дети мучаются и от сильных головных болей и часто умирают от обширного мозгового кровоизлияния, вызванного разрывом аневризм.
- Слепота и косоглазие, вызванные сдавлением глазного нерва лишней жидкостью, приводящих к нарушениям его функции и даже атрофии.
УЗ-диагностика гидроцефалии
Основной симптом болезни – увеличение размеров головы, вызванное увеличением давления жидкости на мягкие кости младенца. На первом и последующих скринингах видно, что голова плода слишком крупная.
При постановке диагноза врач сравнивает размеры головы плода с нормальными. Для этого измеряются размеры головки:
- Бипариетальный (БПР) – расстояние между висками по линии надбровных дуг;
- Лобно-затылочный (ЛЗР) — расстояние между лбом и затылком.
Увеличение обоих показателей свидетельствует о возможной гидроцефалии. Чем больше они отклоняются от нормы, тем тяжелее патология. Данные таблиц считаются приблизительными, поскольку зависят от размера плода
Срок в неделях | БПР, мм | ЛЗР, мм |
10-11 | 13-17 | – |
12-13 | 21-24 | – |
14-15 | 27-31 | – |
16-17 | 34-38 | 45-50 |
18-19 | 42-45 | 54-58 |
20-21 | 48-51 | 62-66 |
22-23 | 54-58 | 70-74 |
24-25 | 61-64 | 78-81 |
26-27 | 67-70 | 85-88 |
28-29 | 73-76 | 91-94 |
30-31 | 78-80 | 97-101 |
32-33 | 82-84 | 104-107 |
34-35 | 86-88 | 110-112 |
36-37 | 90-92 | 114-116 |
38-40 | 94-96 | 118-120 |
Поэтому для выявления гидроцефалии гинеколог одновременно измеряет все остальные размеры ребенка. Если они тоже больше нормы, то малыш просто крупный. При водянке мозга развитие плода часто страдает, поэтому его тело и конечности бывают даже меньше, чем нужно.
Замеры позволяют дифференцировать гидроцефалию от врожденного увеличения размера мозговых желудочков. Поскольку повышенного мозгового давления у таких детей нет, размер головы может быть нормальным. Иногда он даже меньше нормы.
При гидроцефалии желудочки переполнены ликвором, поэтому деформированы и увеличены. Размер их боковых стенок, составляющий в норме 7,5 мм, увеличивается до 1 см. Высота желудочков возрастает на 0,2-0,3 мм. Нередко наблюдается неправильное развитие других отделов спинного и головного мозга – большой цистерны и межполушарной щели. На более поздних сроках заметно, что мозговые извилины малыша уплощены, борозды сглажены, неправильно сформированы сосуды и оболочки.
Можно ли вылечить гидроцефалию
Современные методы позволяет нормализовать отток спинномозговой жидкости из переполненного головного или спинного мозга путем установки шунтов – трубочек, отводящим ликвор. Иногда при слабовыраженной форме заболевания этого бывает достаточно, чтобы сохранить интеллект ребенка. Однако такой малыш должен будет находиться на домашнем обучении, т.к. небольшая травма головы, которую он легко получить в школе, может стать фатальной. Дошкольные учреждения такие дети тоже не посещают.
Но при тяжелых формах болезни, проявляющихся значительным увеличением размера головы, особенно сочетающихся с другими пороками развития, физическое и умственное развитие ребенка неминуемо страдают.
Рост головы после рождения прогрессирует, и она становится очень большой с выпирающими наружными подкожными венами. Такие дети часто имеют глубокую инвалидность и даже не могут обслуживать себя.
Опаснее всего ситуация, когда уже внутриутробно ребенок получает сильные повреждения мозга, вызванные повышенным внутримозговым делением. Дети часто страдают нарушениями зрения, слуха, ДЦП, судорожными припадками, эпилепсией приступами неукротимой головной боли, сопровождающейся рвотой. Большинство малышей, кроме страдающих легкой формой гидроцефалии и вовремя получивших лечение, умирают в возрасте до 10 лет.
Безусловно, вопрос, оставлять или нет ребенка с гидроцефалией, зависит от степени проявления патологии, поэтому врач во время УЗИ плода расскажет, какие проблемы могут возникнуть и есть ли шанс на лечение и реабилитацию.
В дальнейшем все зависит от принципов и материальных возможностей семьи, ведь лечение и восстановлении такого ребенка — дорогостоящее и не всегда перспективное дело. Если врач настаивает на прерывании беременности, лучше с ним согласиться.
Нередки случаи, когда рождение такого ребенка разрушило семью. В результате к 6-10 годам больной ребенок все равно погибал, но при этом страдали другие дети, лишённые заботы и внимания родителей, всецело занятых уходом за малышом с высокой степенью инвалидности.
Где сделать УЗИ плода на гидроцефалию в СПБ
Экспертное УЗИ плода делают в специальных клиниках. В Санкт-Петербурге пройти такое обследование можно в медцентре Диана на Заневском, 10.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Причины гидроцефалии у плода во время беременности
В норме, ликвор выталкивается из камер головного мозга и движется к позвоночнику, где он обеспечивает защиту и питание. После чего спинномозговая жидкость впитывается и поглощается окружающими тканями.
Врожденная гидроцефалия у плода во время беременности развивается вследствие задержки ликвора. Организм не способен вывести жидкость, начинается ее застой и неблагоприятное действие на формирование младенца.
Причины, которые приводят к возникновению патологии, связаны с генетической предрасположенностью. При наличии такого заболевания у родителей или близких родственников, генетик обратит внимание врачей на этот факт. Чтобы не пропустить заболевание и отследить развитие в динамике, будут назначены регулярные ультразвуковые исследования.
К другим причинам возникновения заболевания относятся:
- инфекционные заболевания (краснуха, цитамегаловирус, герпес, токсоплазмоз, сифилис);
- патологии головного или спинного мозга;
- формирующиеся злокачественные опухоли.
Любые врожденные пороки (синдром Киари, хромосомные нарушение, сужение канала) также провоцируются скоплением ликвора.
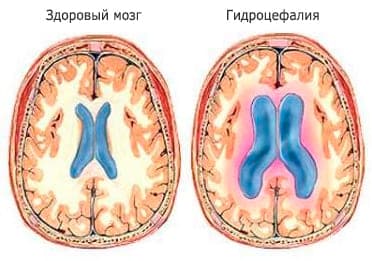
Объем головного мозга у младенца, часто значительно больше черепной коробки, создается давление, жидкость застаивается, а головка увеличивается в размерах.
Поэтому при диагностировании ультразвуком необходимо обратить внимание на форму и параметры головы. Измерения проводят в поперечном сечении. При этом ширина желудочков в норме должна быть до 10 мм. Незначительное превышение указывает на регулярное наблюдение за развитием патологии.
Симптомы гидроцефалии у плода
Основным диагностическим параметром является большая головка младенца, с тенденцией к дальнейшему росту, по сравнению с ростом и весом. Взгляд малыша постоянно направлен вниз по причине перевешивающей головы. Родничок на головке затвердевает раньше времени или становится более выпуклым. После рождения гидроцефалия плода становится более заметной. Лобные кости значительно увеличены, ребенок может держаться за голову, что означает сильные головные боли.
Женщина может чувствовать повышенную сонливость, раздражительность и слабость. Высокое артериальное давление, не проходящее чувство тошноты и постоянные мигрени, указывают на наличие патологического процесса.
Несмотря на наличие симптоматики, заподозрить болезнь и поставить соответствующий диагноз, можно только после инструментальных и лабораторных исследований.
Возможные последствия гидроцефалии у плода
Последствия, напрямую зависят от того, что вызвало патологический процесс в период внутриутробного формирования. Увеличение камер до 15 мм, часто поддается лечению в период вынашивания. Превышение этого параметра приводит к поражению центральной нервной системы. Возникает высокий риск рождения ребенка с патологиями:
- синдром Дауна;
- «заячья губа»;
- атрофия головного мозга.
В матке младенец занимает неправильное положение из-за большой головы. Часто родовая деятельность наступает, когда ребенок разместился внутри утробы, ножками к зеву, что приводит к осложнениям.
При большом скоплении жидкости, врачи нередко рекомендуют прерывание беременности, так как вероятность рождения здорового малыша очень невелика. Зафиксирована высокая смертность детей первого года жизни.
Гидроцефалия плода при беременности – что делать?
Родители ребенка часто задаются вопросом о том, что делать? Как помочь и вылечить малыша?
Изначально диагноз устанавливается педиатром и невропатологом. После, младенца должен осмотреть нейрохирург, на возможность проведения оперативных действий.
Основной целью хирургического вмешательства является вывод ликвора из камер при помощи шунтирования. В ходе операции устанавливаются силиконовые катетеры, со специальными клапанами, для нормального оттока в брюшную полость. Реже ликвор хирурги могут выводить в правое предсердие или в спинномозговой канал.
На современном этапе развития медицины, проводятся операции с минимальным вмешательством во внутренние органы. Благодаря эндоскопической вентрикулостомии можно избежать имплантации шунтов, но данная процедура поможет только пациентам с определенной формой заболевания (окклюзионной).
При внутриутробном развитии назначают медикаментозную терапию для оттока жидкости и улучшения кровообращения. Также, операция по шунтированию возможна в период вынашивания, через живот матери. После рождения ребенка шунт удаляется и проводится полная диагностика.
Гидроцефалия у плода в 3 триместре, с неблагоприятным прогнозом врачей, предполагает прерывание по медицинским показаниям. Но решение, в таком случае, принимают только родители.
Источник
Водянка плода – это патологическое состояние, которое возникает во внутриутробном периоде, характеризуется анасаркой и скоплением транссудата в полостях организма. Основные клинические проявления: генерализованный отек, увеличение размеров головы за счет мозгового черепа, гидроторакс, гидроперикард, асцит, сердечно-сосудистая и дыхательная недостаточность. Антенатальная диагностика включает в себя УЗИ и определение групп крови, постнатальная – визуальное выявление всех симптомов, характерных для водянки плода, лабораторные анализы, УЗИ, КТ, МРТ. Лечение симптоматическое – реанимационные мероприятия, дренирование транссудата. При иммунной форме показано внутриутробное переливание крови.
Общие сведения
Водянка плода – это полиэтиологическое патологическое состояние в неонатологии и педиатрии, которое характеризуется внутриутробным развитием генерализованного отека, накоплением жидкости в грудной и брюшной полостях, а также в перикардиальной сумке. Общая распространенность – 1:1-14 тысяч новорожденных, при этом иммунная форма встречается 1 раз на 3 000 родов.
Несмотря на относительно большую распространенность АВ0 и резус-конфликтов матери и плода в популяции, развитие иммунной формы водянки плода на этом фоне возникает редко. Это связано с возможностями современной диагностики, внутриутробного лечения и профилактики гемолитической болезни новорожденных. Более чем в половине случаев (55-60%) этиология остается неизвестной. Прогноз при данной патологии всегда серьезный. Летальность для неиммунной формы очень высока и составляет порядка 70-80%, в то время как для иммунной – около 20%.
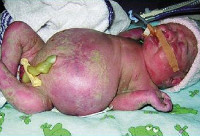
Водянка плода
Причины водянки плода
Водянка плода – это гетерогенное заболевание. Зачастую точную этиологию установить не удается, однако известны наиболее вероятные причины ее развития. Неиммунная форма может быть вызвана:
- мутациями (синдром Дауна, Шерешевского-Тернера, триплоидия и тетраплоидия),
- генетическими заболеваниями (дефицит Г-6-ФДГ, α-таласемия, синдром Нунан и Пена-Шокея и др.), нарушением проводимости и врожденными пороками сердца (ДМПП, ДМЖП, наджелудочковые и желудочковые тахикардии),
- патологиями магистральных сосудов (тромбоз верхней и нижней полых вен, артериовенозное шунтирование),
- аномалией структуры грудной клетки (грыжа диафрагмы и асфиктическая дисплазия),
- TORCH-инфекциями (токсоплазмоз, ЦМВ, сифилис и др.),
- дисплазией мочеполовой системы (врожденный стеноз или аплазия мочеточника, гидронефроз),
- патологиями беременности (синдром плацентарной трансфузии, хориоангиома, эклампсия).
Патогенез неиммунной водянки плода основывается на сердечной недостаточности ребенка, гипопротеинемии и анемии, которые уменьшают онкотическое давление крови.
Факторы риска
Помимо всех вышеперечисленных причин развития водянки плода, можно выделить факторы риска, которые повышают риск возникновения неиммунной формы. К ним относятся:
- беременность до 16 или после 40 лет,
- многоплодная и переношенная беременность,
- макросомия,
- мужской пол
Основная причина иммунной водянки плода – несовместимость матери и плода по группе крове (0 (I) у матери и А (II) или В (III) – у ребенка) или Rh-фактору (мать – Rh+, а ребенок – Rh-), вследствие чего возникает усиленный гемолиз эритроцитов ребенка и развивается гемолитическая болезнь. На данный момент этот вариант встречается крайне редко в связи с общепринятыми диагностическими мерами в акушерстве.
Классификация
Водянка плода имеет две этиологические формы:
- Иммунная водянка плода. Как правило, развивается на фоне гемолитической болезни новорожденного. В настоящее время на фоне ранней диагностики и лечения данная форма водянки плода практически не встречается, несмотря на относительно большую распространенность резус- и АВ0-конфликтов. Прогноз относительно благоприятный.
- Неиммунная форма. Полиэтиологическая группа. Данный вариант водянки плода может быть вызван врожденными пороками сердца и нарушением работы его проводящей системы, геномными и хромосомными мутациями, TORCH-инфекциями, разнообразными дисплазиями, патологиями беременности и др. В большинстве случаев имеет летальный исход.
Симптомы водянки плода
Клинические проявления водянки плода определяются уже с момента рождения. Общее состояние ребенка, как правило, тяжелое или очень тяжелое (чаще). У таких детей выявляется несоразмерно большая голова за счет значительного увеличения мозговой части черепа. Из-за общей мышечной слабости ребенок занимает позу лягушки. Швы черепа разомкнуты, роднички выпирают, кости имеют податливую консистенцию. На теле определяется большой объем сыровидной смазки и множество пушковых волос, обнаруживается общая отечность и бледность. Подкожная жировая клетчатка выражена слабо, из-за чего температура тела очень лабильна и сильно зависит от окружающей среды.
При водянке плода у мальчиков может наблюдаться крипторхизм, а у девочек – недоразвитость половых губ. Физиологические рефлексы (в т. ч. сосательный и поисковый, Моро) угнетены. ЧЧС лабильное (120-160 уд/мин), АД ниже нормы (50-65 мм. рт. ст.). Наблюдается тахипноэ, чередующееся с периодами апноэ. Часто отмечается выраженная гепатоспленомегалия, гидроторакс, асцит, гидроперикард. В некоторых случаях может формироваться транзиторный гипотиреоз и поллакиурия.
Диагностика
Диагностика водянки плода включает в себя сбор анамнестических данных, объективный осмотр ребенка, лабораторные и инструментальные методы исследования. При опросе матери обращают внимание на перенесенные инфекционные и гинекологические заболевания, хронические патологии, особенности течения беременности и ее осложнения.
- При объективном осмотре неонатологом или педиатром устанавливаются характерные симптомы водянки плода, присутствующие осложнения, оценивается общее состояние ребенка и необходимость реанимационных мероприятий.
- Лабораторная диагностика в виде ИФА, ПЦР или других серологических реакций дают возможность выявить вероятного инфекционного возбудителя. При подозрении на гемолитическую болезнь плода проводится повторное определение группы крови и Rh-фактора матери и ребенка. Общие лабораторные тесты (ОАК, ОАМ, биохимия крови) используются с целью оценки работы внутренних органов и исключения сопутствующих заболеваний.
- Ультразвуковое сканирование позволяет поставить предварительный диагноз еще в антенатальном периоде. К УЗ-признакам, которые могут указывать на водянку плода, относятся отечность плаценты, многоводие, наличие жидкости в полостях организма ребенка, гепатоспленомегалия, отек подкожной жировой клетчатки, «поза Будды». Постнатальное УЗИ выполняется для подтверждения опасных патологических состояний (гидроперикард, гидроторакс, асцит) и определения терапевтической тактики.
- Также могут применяться ЭКГ, компьютерная и магнитно-резонансная томография с целью дифференциальной диагностики и оценки структуры внутренних органов.
Лечение водянки плода
Специфического лечения неиммунной водянки плода нет. Роды проводятся в условиях полной готовности реанимационного оборудования. Непосредственно после рождения ребенку оказывается полный объем интенсивной терапии: интубация трахеи с подачей 100% кислорода, при необходимости – сердечно-легочная реанимация, переливание крови или эритроцитарной массы и т. д. При неэффективности всех проводимых мероприятий показано выполнение плевральной, перикардиальной пункций и лапароцентеза под контролем УЗИ и жизненно-важных показателей ребенка. В зависимости от ситуации может назначаться антигеморрагическая, антибактериальная, иммунокорригирующая, метаболическая, противосудорожная терапия и пр.
При иммунной форме водянки плода лечение начинается еще в антенатальном периоде. Оно заключается во внутриутробном переливании Rh- крови плоду при помощи кордоцентеза. Показана данная процедура при выраженной анемии и падении гематокрита ниже 30 г/л. При необходимости может проводиться повторное переливание через 14-21 дней.
Прогноз и профилактика
Прогноз при неиммунной водянке плода в большинстве случаев неблагоприятный. Выживаемость составляет не более 20-30% от общего числа новорожденных с данной патологией. При возникновении неиммунной водянки в первой половине гестации имеется высокий риск спонтанного прерывания беременности, во второй – внутриутробной гибели ребенка. При иммунной водянке плода исход более благоприятный – на фоне лечения выживают порядка 85% детей.
Специфическая профилактика может проводиться только по отношению к иммунной форме водянки плода. Она показана при подтвержденной несовместимости крови матери и ребенка. Ее суть заключается во введении матери иммуноглобулинов, которые будут препятствовать гемолизу эритроцитов плода. Неспецифические превентивные меры заключаются в рациональном планировании беременности, полноценном обследовании во время вынашивания ребенка, регулярном посещении женской консультации, лечении соматических и инфекционных заболеваний матери.
Водянка плода – лечение в Москве
Источник
