Как вылечить врожденный ихтиоз
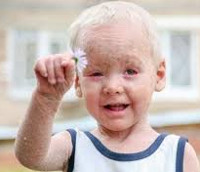
Врожденный ихтиоз – гетерогенная группа наследственных заболеваний, для которых характерны мутации генов, отвечающих за правильное развитие кожи, следствием чего являются специфические поражения дермы и другие системные патологии. Основные симптомы – очаги усиленного шелушения кожи, образование плотных чешуек с болезненными бороздками между ними, склонность к гиперпирексии, системное поражение внутренних органов, дефекты лица. Врожденный ихтиоз диагностируется клинически, подтверждается результатами биопсии кожи. В лечении используются препараты ретиноидов и кератолитики, также проводится неспецифическая терапия.
Общие сведения
Врожденный ихтиоз – наследственный дерматоз, характеризующийся нарушением процессов ороговения. Точное описание болезни дал Роберт Виллан в 1808 году, термин «ихтиоз» предложен В. Вилсоном в 1852 году и используется в настоящее время. Частота встречаемости врожденного ихтиоза варьирует в зависимости от формы заболевания и составляет в среднем 1:2000 для простого ихтиоза, 1:4000 для Х-сцепленного ихтиоза, 1:100000 для эпидермолитического ихтиоза, 1:300000 для ламеллярного ихтиоза. Половых различий не выявлено, кроме Х-сцепленной формы врожденного ихтиоза, которая диагностируется только у мальчиков. Актуальность проблемы в педиатрии связана с часто запоздалой диагностикой и временным эффектом от лечения. Врожденный ихтиоз – одна из причин детской инвалидности.

Врожденный ихтиоз
Причины врожденного ихтиоза
Врожденный ихтиоз всегда является следствием мутаций в генах, отвечающих за правильное развитие эпителия. Мутировавшие гены передаются из поколения в поколение, то есть заболевание наследуется. Первичные причины самих мутаций достоверно неизвестны, но могут быть связаны с тератогенными факторами и факторами внешней среды. Простой и эпидермолитический ихтиоз наследуются по аутосомно-доминантному типу, ламеллярный – по аутосомно-рецессивному типу. При Х-сцепленном ихтиозе мутация происходит в гене, сцепленном с половой хромосомой, механизм наследования рецессивный.
В случае простого ихтиоза нарушен синтез филаггрина – белка, отвечающего за соединение нитей кератина между собой. Именно кератин способствует удержанию влаги кожей, и в данном случае нарушается эта его функция. Х-сцепленный врожденный ихтиоз характеризуется недостаточностью стеролсульфатазы, вследствие чего кератиноциты оказываются прочно связанными с подлежащими слоями кожи, ввиду чего нарушается их своевременное отторжение. Ламеллярный ихтиоз связан с недостаточностью трансглутаминазы-1, которая принимает участие в ороговении оболочек клеток кожи, и ускоренным продвижением кератиноцитов к поверхности кожи, то есть быстрой их сменой. Следствием являются обширные воспалительные процессы, нарушения терморегуляции и высокий риск вторичных инфекций.
В основе эпидермолитического ихтиоза – нарушение синтеза кератина, из-за чего клетки кожи становятся нестабильными. Это способствует образованию буллезных пузырей, характерных для этого типа врожденного ихтиоза. Редко встречающийся ихтиоз плода развивается внутриутробно и обусловлен нарушением транспорта липидов, вследствие чего нарушается барьерная функция кожи.
Классификация врожденного ихтиоза
Существует несколько классификаций заболевания по различным признакам. В зависимости от типа наследования врожденный ихтиоз может быть:
- Аутосомно-доминантным (простой и эпидермолитический ихтиоз);
- Аутосомно-рецессивным (ламеллярный ихтиоз, ихтиоз плода);
- Х-сцепленным (Х-сцепленный ихтиоз).
Различаются условия, необходимые для проявления заболевания. Первые два типа не связаны с полом, мутировавший ген должен быть представлен в доминантной и рецессивной форме соответственно. Х-сцепленный ихтиоз наследуется рецессивно, проявляется у мальчиков, в то время как девочки являются носителями мутации.
Клинически выделяют следующие типы врожденного ихтиоза: простой (вульгарный), ламеллярный, Х-сцепленный, эпидермолитический, ихтиоз плода. В зависимости от тяжести клинических проявлений ихтиоз может быть тяжелым, средней тяжести и поздним (проявляется не сразу после рождения). Врожденный ихтиоз может быть не только самостоятельным заболеванием, также он присутствует в структуре некоторых синдромов, таких как синдром Нетерсона, синдром Рефсума, синдром Руда, синдром Шегрена-Ларссона и некоторые другие. Также существуют ихтиозиформные заболевания, например, гиповитаминоз А, сенильный ихтиоз и др. В этих случаях клиника схожа, но причины другие.
Симптомы врожденного ихтиоза
Симптоматика напрямую зависит от формы заболевания. В клинике простого ихтиоза всегда имеет место выраженная сухость кожи и шелушение. Зоны поражения располагаются на разгибательных поверхностях суставов, особенно ног. Лицо остается нетронутым, за редким исключением, когда в процесс вовлекается кожа лба и щек. Также характерен фолликулярный гиперкератоз – скопление кератина в фолликулах волос. Возникает почти на всей поверхности кожи, где растут волосы. Обнаруживается при пальпации в виде так называемого симптома «тёрки». Кожа на ладонях и подошвах утолщена, усилен кожный рисунок, выделяются бороздки между участками утолщенной кожи. У больных отмечается снижение потоотделения, что является причиной частой гипертермии.
Основные симптомы врожденного ихтиоза проявляются с 3-12 месяцев жизни ребенка. Шелушение кожи часто практически нивелируется к 20-25 годам. При этом остаются характерные для этой формы заболевания изменения ладоней и подошв. Часто врожденный ихтиоз данного типа сопровождается аллергическими заболеваниями в виде ринита, крапивницы, бронхиальной астмы. В большинстве случаев характерно поражение желудочно-кишечного тракта: гастрит, колит, дискинезия желчных путей, гепатоспленомегалия. На клеточном уровне изменения идентичны таковым в клетках кожи.
Х-сцепленный врожденный ихтиоз проявляется в первые месяцы жизни и только у мальчиков. Характерное поражение кожи – крупные, грязно-коричневого цвета чешуйки без шелушения. Локализация подобных участков может быть практически любой, кроме области ладоней и стоп. Такой цвет чешуек обусловлен высокой концентрацией меланина в нижних слоях эпидермиса. Из других признаков часто обнаруживается специфическое помутнение роговицы в форме цветка без влияния на остроту зрения. У пятой части пациентов диагностируется крипторхизм. В отличие от простого ихтиоза, поражения кожи при данном типе заболевания практически не уменьшаются с возрастом.
Ламеллярный ихтиоз проявляется с рождения. Кожа новорожденного покрыта тонкой, но плотной пленкой – это патогномоничный симптом врожденного ихтиоза данного типа. Постепенно пленка трансформируется в крупные толстые чешуйки от светлого до коричневого цвета. Вследствие закупорки потовых желез нарушено потоотделение, поэтому часто наблюдается гиперпирексия. На ладонях и подошвах – глубокие трещины и кератодермия. Бороздки между чешуйками болезненны и являются воротами для вторичной бактериальной инфекции, включая сепсис. Ламеллярный врожденный ихтиоз сопровождается дефектами развития: часто отмечается выворот век (эктропион) и губ (экслабион), деформация или отсутствие ушных раковин, деформация хрящей носа, сращение фаланг пальцев либо отсутствие концевых фаланг и др.
Эпидермолитический врожденный ихтиоз проявляется обширной влажной эритродермией с формированием буллезных пузырей. На месте вскрытия пузырей остаются эрозии, которые бесследно проходят. Со временем присоединяется грубое ороговение, часто образуются бородавки. Ороговевшие чешуйки темные, с неприятным запахом (следствие вторичной инфекции). Слизистые оболочки при данном типе врожденного ихтиоза не поражаются, потоотделение также не нарушено. Тем не менее, эта форма заболевания очень опасна и может сопровождаться смертельным исходом.
Врожденный ихтиоз плода – самая редкая форма заболевания, развивается внутриутробно на 16-20 неделе беременности. Дети рождаются недоношенными, кожа их напоминает панцирь, который вскоре трескается с образованием крупных пластинчатых чешуек, чаще темных. Характерно почти полное отсутствие волос на голове, кератодермия ладоней и подошв. Из-за сильного ороговения кожи лица рот постоянно открыт, выражены эктропион и экслабион, ушные раковины деформированы. При врожденном ихтиозе плода часто диагностируется нейросенсорная тугоухость. Сниженный иммунитет способствует развитию бактериальных инфекций уже в первые дни жизни; часто встречаются отиты, пневмония, подкожные абсцессы. Высока смертность в первые дни и недели жизни.
Диагностика врожденного ихтиоза
Во время беременности с целью диагностики можно использовать амниоцентез с последующим анализом амниотической жидкости, а также биопсию ворсин хориона. Однако инвазивные методы повышают риск самопроизвольного прерывания беременности, поэтому на практике используются крайне редко. Показанием для пренатальной биопсии является отягощенный анамнез по врожденному ихтиозу. УЗИ в III триместре позволяет диагностировать ихтиоз плода. Заметно фиксированное положение рук и открытый рот, можно увидеть гипоплазию носовых хрящей и неспецифические признаки в виде многоводия и повышенной эхогенности амниотической жидкости. Остальные формы врожденного ихтиоза можно лишь заподозрить.
После рождения ребенка диагноз ставится педиатром, в первую очередь, на основании клинических симптомов, характерных для врожденного ихтиоза. Это специфическое шелушение кожи, локализация пораженных участков, симптом «тёрки» при простом ихтиозе, выраженная эритродермия при эпидермолитическом ихтиозе и др. Изменения в анализах неспецифичны, но могут выявить аллергические процессы (часто сопутствуют ихтиозу), высокий уровень холестерола и одновременно сниженный уровень эстриола в крови (при Х-сцепленном ихтиозе). Имеет значение анамнез родителей: выявленные прежде случаи врожденного ихтиоза, в том числе его синдромные формы.
Часто клиническая картина заболевания неспецифична, поэтому обязательно проведение дифференциальной диагностики. Необходимо исключать приобретенные формы ихтиоза, дерматозы (псориаз, экзема, контактный дерматит, врожденный сифилис и др.), атопический дерматит. Так, для дерматитов характерно наличие воспалительного процесса, зуда, экземы и др. Однако часто врожденный ихтиоз также сопровождается дерматитом. Дерматозы имеют свои патогномоничные симптомы, отсутствующие при ихтиозе, например, зубы Гетчинсона при врожденном сифилисе, специфические папулы с излюбленной локализацией при псориазе и т. д. Приобретенные формы ихтиоза развиваются вследствие аутоиммунных, инфекционных заболеваний, опухолей и др., в этом случае нужно искать причину, способную вызвать патологию уже после рождения.
Лечение врожденного ихтиоза
Лечение заболевания проводится в стационаре, в случае тяжелых форм врожденного ихтиоза – в отделении реанимации. В помещении должна поддерживаться высокая влажность и пониженная температура воздуха. Обычно показана гипоаллергенная диета, в тяжелых случаях – питание через зонд. Рекомендуется принимать ванны от 2 раз в день. Это позволяет увлажнить кожу, уменьшить шелушение и провести профилактику вторичных инфекций. В случае эпидермолитического врожденного ихтиоза во время купания часто используются антисептики. После купания, как правило, проводят механическое отшелушивание с последующим нанесением увлажняющего крема.
Применяется системная терапия врожденного ихтиоза препаратами витамина А и ретиноидами, которые облегчают отшелушивание ороговевших клеток и снижают скорость пролиферации клеток, иными словами, тормозят их усиленный рост. Кроме того, ретиноиды оказывают противовоспалительное и иммуномодулирующее действие. В педиатрической практике в настоящее время используется тигазон, неотигазон. Очевидна высокая клиническая эффективность данных препаратов, однако эффект от лечения временный, а терапия проводится курсами ввиду множества побочных эффектов: сухость и кровоточивость слизистых, гиперостоз, нарушений функций печени, фотосенсибилизация кожи и высокая чувствительность к свету и др.
К современным препаратам относятся блокаторы метаболизма ретиноевой кислоты, например, лиарозол. При лечении отмечается тот же клинический эффект, но безопасность намного выше. Основу наружной терапии врожденного ихтиоза составляют кератолитики: растворы хлорида натрия и мочевины, декспантенол, салициловая кислота, топические ретиноиды. Средства наносятся на пораженные участки кожи и оказывают местное действие, способствуя отшелушиванию, смягчению кожи, уменьшению воспаления и др. При назначении кератолитиков необходимо учитывать возраст ребенка, поскольку некоторые из них (мочевина, салициловая кислота) токсичны для детей первого года жизни.
В лечении тяжелых форм врожденного ихтиоза применяются системные кортикостероиды, иммуноглобулины, а также антибиотики в случае необходимости. Обязательна консультация детского офтальмолога при диагностике эктропиона, детского оториноларинголога – при деформации и отсутствии ушной раковины, а также для диагностики и лечения нарушений слуха, в частности нейросенсорной тугоухости. При синдромальных формах врожденному ихтиозу часто сопутствуют неврологические нарушения, в этих случаях обязательна консультация детского невролога. Также к лечению подключается генетик для планирования последующих беременностей и расчета вероятности заболевания у будущих поколений.
Прогноз и профилактика врожденного ихтиоза
Прогноз зависит от формы заболевания. Клинические проявления простого ихтиоза минимизируются после 20-25 лет, однако качество жизни все равно снижается из-за наличия системных патологий желудочно-кишечного тракта. Тяжелые формы врожденного ихтиоза часто являются причиной смерти и детской инвалидности.
Генетическое консультирование – единственный способ профилактики врожденного ихтиоза. Необходимо планировать беременность в случае отягощенного анамнеза по данному заболеванию, то есть, если один и тем более оба родителя больны, либо кто-то из них является носителем мутации. В этом случае рекомендуется отказ от беременности, но в любом случае окончательно решение принимает семья. Как вариант, парам предлагается ЭКО и усыновление.
Источник
87% от всех врожденных поражений кожи составляют ихтиозы. Это болезни, при которых происходят мутации в генах эпителия, из-за чего нарушается его нормальная структура. Они могут проявляться различными симптомами, но есть признак, объединяющий все формы – повышенное ороговение и шелушение поверхностных слоев кожи. Лечение ихтиозов остается сложной задачей для современной медицины. Однако, в настоящее время, существуют методики, которые позволяют улучшить качество жизни пациентов (в том числе младенческого возраста).
В редких случаях, ихтиоз кожи может возникнуть у взрослого человека. Как правило, это связано с наличием другой серьезной болезни, нарушающей работу организма. Диагностика и лечение пациентов старшего возраста не будет иметь принципиальных отличий.
Кожа при ихтиозе
Эпидермис человека имеет сложное строение — он состоит из 5-ти слоев. Самый глубокий представлен стволовыми клетками, которые делятся и дают начало всем остальным клеткам эпидермиса. Наиболее поверхностно располагается роговой слой. Он представлен чешуйками – бывшими клетками, которые подверглись частичному распаду и заполнению кератином (белком, придающим прочность)
В норме, стволовая клетка превращается в роговую чешуйку за 21 день.
При ихтиозах, нормальный цикл клеток нарушается. За счет увеличения количества кератина и сокращения времени жизни клеток всех слоев, происходит чрезмерное образование роговых чешуек. Поверхностный слой (роговой) значительно увеличивается в толщину и активно слущивается. Во всем эпидермисе происходят дистрофические процессы, из-за чего кожа не способна обеспечить защитную функцию.
Причины врожденных ихтиозов
Любой врожденный ихтиоз возникает из-за мутаций – изменений нормального строения генов. Это приводит к нарушению создания белков, ферментов и других веществ, отвечающих за образование рогового слоя. Достоверная причина их возникновения не ясна, однако выделяют следующие неблагоприятные факторы:
- Отягощенная генетика родителей – наличие в родословной или у детей любых наследственных болезней (синдромов Патау, Дауна, Шерешевского-Тернера, врожденных уродств, ихтиозов и т.д.);
- Вредные привычки родителей: употребление алкоголя (особенно опасно – во время вынашивания беременности и за 6-ть месяцев до зачатия), курение и токсикомания (аналогичный период), наркомания (независимо от продолжительности и доз);
- Наличие хронических инфекций в организмах обоих родителей (не только генитальных, но и соматических болезней: пиелонефритов, гастритов, гепатитов и других);
- Любой контакт с продуктами вредного производства (повышенный радиоактивный фон, работа на производстве, выбросы тяжелых металлов в атмосферу и т.д.).
Любые неблагоприятные влияния, которые действуют на родителей, отражаются на их детях. Равное значение при этом имеют состояние организмов, как отца, так и матери. Поэтому причину ихтиоза следует искать именно в семье ребенка.
Формы врожденных ихтиозов
Выделяют две большие группы ихтиозов, в зависимости от времени начала симптомов и расположения мутации:
- Ихтиозы новорожденных (сцепленные с женской половой хромосомой) – эти формы начинают развиваться у ребенка внутриутробно, поэтому он рождается с уже измененной кожей. Подавляющее большинство пациентов – мальчики, а болезнь наследуется от матерей. К этой группе относятся:
- ламеллярный ихтиоз;
- ихтизиоформная эритродермия;
- буллезная ихтизиоформная эритродермия;
- ихтиоз арлекина.
Подробнее об отличиях этих форм будет освещено в главе о симптомах болезни;
- Отсроченные ихтиозы (мутация находится в неполовых хромосомах) – первые симптомы болезни начинают проявляться через 2-12 месяцев. Они протекают значительно легче, чем ихтиозы новорожденных и незначительно снижают качество жизни пациентов. К этой группе относится только вульгарный ихтиоз.
Различные формы значительно отличаются по симптомам и течению болезни. Как правило, определить ее можно по внешним признакам, с первых дней проявления ихтиоза. Это позволяет своевременно выбрать тактику ухода за ребенком и начать лечение.
Симптомы врожденных ихтиозов
Как выглядит ихтиоз новорожденных?
При рождении, ребенок с ихтиозом словно «упакован» в плотную пленку, светло-коричневого цвета. Это состояние обозначается термином «коллодийный плод». Через определенное время (от нескольких часов до недели) пленка начинает сходить, после чего следует наблюдать за состоянием кожи младенца.
Есть четыре варианта того, как будет проявляться ихтиоз у новорожденного в последующем. Симптомы каждой формы настолько специфичны, что диагноз можно поставить после обычного осмотра младенца. Приведем наиболее характерные признаки для каждой из них:
| Форма ихтиоза | Характерные внешние признаки |
| Ламеллярный |
|
| Ихтизиоформная эритродермия |
|
| Буллезная ихтизиоформная эритродермия | Проявляется так же, как и предыдущая форма. Отличие – дополнительное формирование на коже пузырей и язв. |
| Синдром арлекина | Самая тяжелая и наиболее редкая форма среди всех ихтиозов. Проявляется:
|
С возрастом, выраженность симптомов несколько ослабевает (исключение – синдром арлекина). Кожа приобретает нормальный цвет, но сохраняется ее стянутость и избыточное шелушение. При ламинарной форме у пациента можно наблюдать серебристые полосы, которые сохраняются на всю жизнь.
Симптомы вульгарного (отсроченного) ихтиоза
Первые признаки заболевания у детей начинают проявляться, в среднем, через 2-12 месяцев после рождения. Характерно начало ихтиоза в зимнее время. Симптомы выражены значительно слабее, чем при других формах. Для него характерны следующие проявления:
- Усиленное шелушение кожи по всей поверхности тела, кроме лица, подколенных и подмышечных ямок;
- Ладони и подошвы приобретают характерный вид – значительно усиливается кожный рисунок, борозды на их поверхности углубляются, у кожи снижен тонус. Доктора их образно называют «старческие ладони/стопы»;
- Как правило, на бедрах и плечах значительно утолщается роговой слой отдельными маленькими очагами. Если провести рукой по поверхности кожи в этих местах, она будет иметь ребристую структуру.
Для вульгарного ихтиоза характерно чередование обострений с периодами благополучия. Симптомы усиливаются в зимнее время, несколько уменьшаются – весной и летом.
Приобретенные формы ихтиозов
Помимо врожденных ихтиозов существуют приобретенная форма этой болезни. Основные причины ее развития это:
- Недостаток витамина А, отвечающего за нормальное функционирование кожи;
- Наличие злокачественной опухоли и развитие паранеопластического синдрома – это состояние, при котором иммунитет начинает «ошибаться» и атаковать здоровые клетки организма (в данном случае, кожи);
- Алкогольный ихтиоз – возникает из-за нарушения питания кожи и повреждения кровеносных сосудов.
Приобретенный ихтиоз, как правило, не опасен для жизни и проявляется небольшим количеством симптомов: повышенным шелушением, усилением кожного рисунка ладоней и стоп, наличием трещин. Основной метод лечения этой формы – устранить причину болезни (уничтожить опухоль, компенсировать недостаток витамина и т.д.). При его неэффективности, терапия проводится такая же, как и при врожденном ихтиозе.
Лечение ихтиоза
Важно отметить следующий момент – избавиться от этой болезни раз и навсегда нельзя. Пациенты должны контролировать ее течение с помощью медикаментов и определенного образа жизни. К счастью, для лечения ихтиоза кожи любых форм (за исключением – синдрома арлекина) разработаны эффективные методики, позволяющие устранить большинство неприятных симптомов.
Общая терапия
При рождении ребенка с синдромом «коллодийного плода» его немедленно помещают в специальный инкубатор, в котором создают определенный уровень влажности (как правило – повышенный) и температуры. С первого дня жизни младенца, больного ихтиозом кожи, назначают следующие группы препаратов:
- Гормоны-глюкокортикостероиды (ГКС) – до конца не ясно, почему гормоны оказывают положительное влияние на течение ихтиоза. Однако в ходе клинических исследований их эффект был полностью доказан. Для лечения, чаще всего, используют Преднизолон, Гидрокортизон. Средняя продолжительность курса составляет 4-7 недель, после чего дозу начинают постепенно снижать;
- Витамин А – этот препарат улучшает обмен веществ в коже и стимулирует образование межклеточного вещества. Дозу и форму лекарства доктора подбирают индивидуально, но чаще всего используют короткие курсы (до 2-х недель). Препараты витамина А выпускаются в активной форме, под название Ретинол/Ретинола ацетат. При аллергии на него можно использовать в качестве альтернативы лекарство Ацитретин;
- Антибиотики – вопрос о назначении противомикробных препаратов решается индивидуально для каждого пациента. Как правило, их рекомендуют к приему, когда у ребенка есть высокая вероятность присоединить инфекцию;
- Внутривенные вливания электролитных препаратов и белковых растворов (альбумина) – необходимы для улучшения общего состояния. Как правило, у новорожденных производят инфузии в пупочную вену.
Во время обострений ихтиоза, лечение проводится по аналогичной схеме. Для каждого пациента доктор корректирует рекомендации – убирает из назначений антибиотики или внутривенные вливания, дополняет терапию курсом дополнительных витаминов (РР, В1, В6) и т.д. Общее лечение проводят до получения хорошего эффекта, в виде уменьшения симптомов.
Местное лечение
Это неотъемлемая часть терапии любой формы ихтиоза. Так как поражается поверхностный слой кожи, самый простой способ повлиять на него – нанести препарат в виде мази или крема. В настоящее время, используют комбинации из следующих групп препаратов:
- Мази на основе 2%-ой мочевины (Уродерм);
- Вазелин;
- Ланолин;
- Эмоленты (Атодерм, Топикрем, Фореталь и т.д.) – эти вещества не являются лекарствам и разрешены к применению у новорожденных;
- Декспантенол;
- Местные гормоны ГКС (Элоком, Дипросалик, Акридерм, Белосалик и т.д.).
Пациентам старшего возраста можно дополнительно рекомендовать мази с 2%-салициловой кислотой, которые снижают шелушение кожи. Однако эти препараты противопоказаны детям до 3-х лет. В настоящее время, их используют достаточно редко, заменяя эмолентами.
Физиотерапевтическое лечение
Терапия ихтиоза у детей не должна обходиться без использования физиотерапии. Оптимальными методами являются УФО и прием солнечных ванн, не дольше 30-40 минут. Эти процедуры стимулируют обмен веществ в клетках кожи и уменьшают выраженность шелушения. Лечение пациентов старшего возраста можно дополнить регулярным посещением турецкой или русской бани (температура не выше 55оС), регулярным посещением курортов (не реже 1 раза в год) с морским воздухом и теплым климатом.
Особенности ухода за ребенком с ихтиозом
Как правило, новорожденный пациент находится в инкубаторе около 2-4-х недель. В это время проводится активная терапия ихтиоза. Важно, чтобы после стихания острых явлений и выписки ребенка домой родители обеспечили ему правильный уход. Перечисли принципиальные положения:
- Точно соблюдать назначения доктора. Даже на амбулаторном этапе необходимо продолжать лечение. Чаще всего оно заключается в нанесении лекарственных мазей, кремов или эмолентов;
- Следить за состоянием кожи ребенка. Лучший показатель состояния пациента с ихтиозом – это его кожа. Важно не пропустить период усиленного шелушения, появления признаков воспаления (покраснения кожи, повышения местной температуры, отека, формирования гнойничков), беспричинного беспокойства младенца. Особенно эти признаки значимы в зимнее время, когда высока вероятность появления обострения;
- Не травмировать кожу ребенка. Так как функция эпидермиса нарушена, кожа ребенка больше подвержена различным травмам. Любая рана – это входные ворота для инфекции. По возможности их следует избегать, а если не удалось – обрабатывать 0,005% Хлоргексидином, или другим антисептиком, который порекомендует доктор;
- Не использовать пеленки с шершавой поверхностью, шали, жесткие одеяла и любое другое белье, которое может раздражать кожу ребенка. Это приведет к появлению сильного зуда и беспокойству младенца.
Кормление и физическая активность этих детей не должна отличаться от их сверстников. Это позволит им в будущем принять свое заболевание и стать полноценной частью социума.
Прогноз
При всех формах ихтиоза, за исключением синдрома арлекина, прогноз благоприятный. В большинстве случаев, болезнь никак не отражается на образе жизни пациентов, при своевременно проведенной терапии. В течение жизни, будут возникать периоды обострений (чаще в зимнее время) и нормализации состояния кожи. На момент обострения важно проводить адекватное лечение.
Ихтиоз арлекина, как правило, заканчивается смертью ребенка.
Профилактика
Зная факторы развития мутаций, можно значительно снизить риск возникновения ихтиоза у своего ребенка. Спланировав будущую беременность, исключив неблагоприятные влияния на свой организм и регулярно контролируя ее течение, вы защитите своего ребенка от большинства врожденных болезней.
Что необходимо сделать, в рамках прегравидарной подготовки (перед беременностью)?
- Обоим родителям посетить центр здоровья/поликлинику, чтобы выявить очаг хронической инфекции (не леченный пиелонефрит, цистит, гастрит и т.д.) или убедиться в его отсутствии;
- Будущей маме посетить женскую консультацию, пройти осмотр гинеколога и сдать необходимые анализы. Цель – выявить патологию шейки матки, эндометрит, вагинит и другие заболевания родовых путей, нарушения гормональной регуляции;
- Если в семье были случаи рождения детей с хромосомными/генными мутациями, следует обратиться в центр медико-генетического консультирования. Он есть в каждой области, но, к сожалению, часть анализов придется выполнить платно;
- Исключить прием алкоголя, наркотиков и курение минимум за полгода до начала беременности;
- При необходимости принимать фолиевую кислоту, препараты йода и любые другие лекарства, необходимые для терапии хронических болезней. Важно добиться ремиссии этих патологий.
Эти несложные рекомендации позволят на 95% снизить риск формирования врожденных болезней у ребенка. Во время беременности, следует регулярно наблюдаться в женской консультации и посещать все УЗИ-скрининги (первый в 10-14 недель; второй в 20-24 недели; третий в 30-32 недели). Это позволит оценить внутриутробное состояние плода и возможное наличие у него врожденных болезней. УЗИ можно повторять, при необходимости любое количество раз, так как его безопасность для ребенка и матери доказана многими клиническими исследованиями.
Болезнь, особенно врожденную, легче профилактировать, чем лечить. Не следует подвергать страданиям себя и своего будущего ребенка, так как современный уровень медицины позволяет, при желании родителей, этого избежать.
Частые вопросы от пациентов
Вопрос:
Передается ли ихтиоз по наследству?
Да, однако, закономерность иногда бывает достаточно трудно проследить. При рождении мальчика с ихтиозом, высока вероятность повторного случая болезни в семье. Если ихтиоз возник отсрочено, предсказать повторное возникновение патологии значительно труднее. В этом может помочь служба медико-генетического консультирования.
Вопрос:
Форма ихтиоза как-либо влияет на лечение?
Да, в зависимости от формы несколько изменяется классическая схема. К примеру, при синдроме арлекина увеличиваются дозы ГКС, а при буллезной форме практически всегда назначают антибиотики. Однако эти нюансы определит лечащий врач в индивидуальном порядке.
Вопрос:
Что делать, если УЗИ показало, что у ребенка будет ихтиоз? Этому можно верить?
Вероятность того, что УЗИ дало правильный результат 92-95%. В этом случае, решение принимают только родители, после объяснения доктором всех возможных вариантов. Они могут, как оставить ребенка, так и прервать течение беременности на любом сроке.
Вопрос:
Какое побочное действие имеют препараты для лечения ихтиоза?
В клинической практике, с побочным действием лекарств для наружного применения практически не встречаются. Можно сказать, что они безопасны. Так как гормоны назначаются пациентам с ихтиозом только коротким курсом, стойкое снижение иммунитета или синдром Иценко-Кушинга (гиперкортицизм) также не успевают развиться.
Источник
