Как вылечить болезнь ходжкина
Клиника болезни Ходжкина и нарушения иммунитета при ней
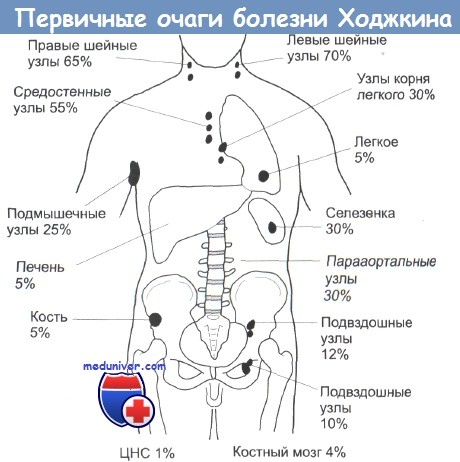
В большинстве случаев клиническая картина болезни Ходжкина очевидна. Больной случайно замечает у себя припухший болезненный лимфатический узел на шее или в другом месте, и биопсия подтверждает диагноз. Места первичного поражения включают лимфатические узлы шеи (70% всех случаев), подмышечной (25%) и паховой областей (10%). Как правило, лимфатические узлы растут медленно, и обычно их увеличение видно на рентгенограммах, полученных за месяцы или за годы до того, как рост будет замечен самим больным.
Описаны случаи очень быстрого роста лимфатических узлов, и иногда они становятся такими же болезненными, как при инфекциях верхних дыхательных путей. При этих инфекциях размеры лимфатических узлов сильно варьируют, и врач может предположить всего лишь наличие воспалительного процесса.
У 25% больных при осмотре присутствует конституциональная симптоматика. Наиболее часто возникает лихорадочное состояние с обычно невысокой температурой, но в отдельных случаях повышение температуры, особенно к вечеру, может достигать 40 °С, и к утру температура понижается.
На поздних стадиях болезни могут развиваться приступы лихорадки, продолжительностью 1-2 недели (лихорадка Пель-Эбштейна), однако это наблюдается достаточно редко и нехарактерно для болезни Ходжкина. По ночам могут наступать такие приступы потливости, что больные просыпаются. Вообще, потливость наблюдается у многих здоровых людей, и поэтому данный симптом не является определяющим. Поздние стадии болезни или наличие крупной опухоли связаны с потерей веса.
Важными с клинической точки зрения представляются все три симптома (лихорадочное состояние, потливость, и более чем 10%-я потеря в весе), поскольку случаи, при которых проявляются один или несколько из них, характеризуются плохим прогнозом.

У 5-10% больных при осмотре обнаруживается распространенный прурит, однако у многих он развивается при рецидиве болезни. В тяжелых случаях этот недуг доставляет больному много беспокойств: при расчесах кожа покрывается струпьями, особенно в ночное время. Причины развития прурита неизвестны. При успешном лечении этот симптом проходит. Для очень небольшой части больных (2-5%) характерно развитие болей в пораженных лимфатических узлах при употреблении алкоголя.
Боли имеют ноющий или пульсирующий характер, возникают в первые минуты после приема алкоголя и продолжаются от нескольких минут до часа. Их развитие связано с вовлечением в патологический процесс средостенных лимфатических узлов (нодулярный склероз).
К числу других редких системных особенностей болезни Ходжкина относится аутоиммунная гемолитическая анемия (хотя обычно антиглобулиновый тест в отсутствие гемолиза оказывается положительным) и иммунная тромбоцитопения. Могут наблюдаться различные эритематозные кожные высыпания, такие как эритродермия, мультиформная эритема, повреждения псориазного типа и буллезная сыпь
Увеличение лимфатических узлов иногда приводит к развитию симптоматики, связанной с компрессией. Это отек конечности и боли, обусловленные ущемлением нервных окончаний; кашель, стридулезное дыхание или обструкция верхней полой вены из-за процесса в средостении; обструкция нижней полой вены или мочеточников парааортальными лимфатическими узлами и обтурационная желтуха, связанная с поражением лимфатических узлов в области ворот печени.

Увеличение размеров внутренних лимфатических узлов молочной железы может привести к расширению грудной стенки в области грудины. В противоположность лимфомам неходжкинского типа, миндалины и кольцо Вальдейера затрагиваются редко. Если это все же происходит, то связано с поражением верхних шейных лимфатических узлов.
Иногда при болезни Ходжкина обнаруживаются поражения легких. Дифференциальную диагностику с инфекционными процессами и бронхиальными опухолями проводят по данным анализа бронхолегочного конденсата и биопсии. Эндобронхиальная форма болезни Ходжкина встречается в крайне редких случаях. Для нее характерны стридор и кровохарканье. Гораздо более часто инфильтрация легкого происходит при непосредственном распространении опухоли от лимфатических узлов корня легкого или средостения.
При рентгенографическом обследовании грудной клетки, которое проводится при болезни Ходжкина, узелки в легком легко пропустить. Поэтому если при постановке диагноза возникают затруднения, то больному полезно назначить КТ-обследование. Инфильтрация плевры обычно проявляется в виде выпота, и почти всегда связана с поражением средостения и легкого. При обширных поражениях средостения, плевральный выпот может быть вызван обструкцией лимфатических протоков, а не инвазией опухоли. С этим же бывает связан хилоторакс.
Диагноз инфильтрации плевры можно надежно поставить только сделав биопсию или проведя КТ, при которой в плевре или в легком можно заметить узелки опухоли. Цитологический анализ обычно не дает результатов, поскольку RS-клетки редко обнаруживаются.

Примерно у 5% больных при осмотре выявляется поражение костного мозга. Почти всегда оно связано с распространением болезни Ходжкина и с конституционными симптомами. Диагноз ставится по результатам биопсии. У больных на ранней стадии заболевания лишь очень небольшое количество биоптатов при анализе дают положительные результаты, но на поздних стадиях болезни данные обычного анализа крови могут свидетельствовать о поражении костного мозга.
Последнее более вероятно, если по результатам анализа обнаружена анемия, тромбоцитопения или лейкопения. Поскольку при болезни Ходжкина поражение костного мозга носит очаговый характер, результаты анализа биоптатов часто оказываются отрицательными.
Иногда при болезни Ходжкина отмечаются локальные поражения костей за счет прямого распространения опухоли от пораженных лимфатических узлов или при ее метастазирова-нии (обычно в этом случае опухоль распространяется повсюду). Это характерно для нодулярного склероза. Больные жалуются на боли, при обследовании в сыворотке обнаруживается повышенный уровень щелочной фосфатазы, на рентгенограммах видны повреждения остеобластного или литического характера, и изотопное сканирование костей дает положительный результат.
Наличие отдельных повреждений в костях не обязательно должно свидетельствовать о IV стадии болезни (т. е. когда поражение не ограничено лимфатическими узлами), и при применении средств местной терапии больных можно вылечить с хорошим прогнозом.

Инфильтрация кожи и подкожной клетчатки при первичном осмотре обнаруживаются редко, но могут наблюдаться в участках, расположенных над лимфатическими узлами, или вдоль путей оттока лимфы. Это особенно проявляется при остром течении болезни. Узелки опухоли обычно безболезненные, но могут изъязвляться. Повреждения подкожной клетчатки могут быть заметны на груди. При первичной болезни Ходжкина крайне редко наблюдаются поражения покровной ткани.
Если при болезни Ходжкина происходит поражение центральной нервной системы (ЦНС), то обычно оно затрагивает спинной мозг. Это наблюдается в редких случаях и, как правило вызвано увеличением размеров лимфатических узлов, сужающих позвоночное отверстие, что служит причиной ущемления нервных окончаний. Клинически оно проявляется болями, парестезиями или компрессией спинного мозга. При этом необходимо неотложное медицинское вмешательство, из-за серьезного риска развития параплегии. Если при осмотре появилось подозрение на повреждение спинного мозга, то обычно после ламинэктомии проводят гистологическое исследование с целью постановки диагноза.
Для лечения больному назначают курс лучевой терапии. В случаях когда диагноз уже поставлен, обычно лечение проводят методом лучевой терапии и назначают стероиды. Компрессия спинного мозга может носить локальный характер, что не является показанием к использованию химиотерапии. В редких случаях при болезни Ходжкина обнаруживается распространение патологического процесса на паутинную и мягкую оболочки мозга. При этом развивается клинический синдром базилярного злокачественного менингита, при котором наступает паралич черепных нервов, или проявляются признаки повышения внутричерепного давления.
При болезни Ходжкина кишечник поражается редко, и при постановке диагноза нужно проявлять максимум внимания, поскольку гораздо чаще приходится иметь дело с неходжкинскими лимфомами органов желудочно-кишечного тракта. Тем не менее известны отдельные случаи поражения пищевода, желудка, а также тонкого и толстого кишечника. Эти опухоли не отличаются от других, образующихся обычно в тех же местах. Когда болезнь поражает тонкий кишечник, повреждение обычно развивается на конце подвздошной кишки, что может вызвать развитие синдрома мальабсорбции.

Поражение мочепроводящих путей редко проявляется клинически, и часто вследствие развившегося гидронефроза наблюдается сдавление мочеточника. Инфильтрация почки опухолью клинически проявляется лишь в крайне редких случаях болезни Ходжкина. Столь же редко наблюдаются случаи нефротического синдрома, связанные или с гломерулонефритом, развивающимся по иммунокомплексному механизму, или со сдавлением опухолью почечных вен.
Болезнь Ходжкина может сопровождаться развитием паранеопластических синдромов. При этом у больных со стороны ЦНС может развиваться прогрессирующая мультифокальная лейкоэнцефалопатия. Это тяжелое демиелинизирующее заболевание, которое заканчивается смертельным исходом. Сейчас известно, что оно вызывается паповавирусом. У больных развивается деменция, наступает потеря ориентации, и образуются очаговые поражения мозга, вызывающие кому и приводящие к смерти.
Развитие дисфункции мозжечка, обусловленной разрушением клеток Пуркинье в черве этой структуры мозга, приводит к прогрессирующей атаксии, особенно к ее мозжечковой форме. При лечении болезни Ходжкина функция мозжечка не восстанавливается. Чаще, чем это можно было ожидать, исходя из статистических данных, при болезни Ходжкина развивается синдром Гийена-Барре. В головном мозге также развивается сегментный грануломатозный ангиит. Это заболевание может вылечиваться методами, которые используются при лечения болезни Ходжкина, и, вероятно, его возникновение связано с попаданием вируса Varicella Zoster.

Нарушения иммунитета при болезни Ходжкина
У больных с распространенной формой болезни Ходжкина даже до начала лечения защита организма от инфекций нарушена. В результате лечения методами лучевой и химиотерапии происходит еще большее ослабление защитных механизмов. При распространенном заболевании отмечено подавление реакции замедленной гиперчувствительности по отношению к различным антигенам, например к туберкулину, Candida, антигену эпидемического паротита и к гистоплазмину.
При болезни Ходжкина у больных развивается чувствительность к оппортунистическим инфекциям. Это бактериальные инфекции, вызываемые Pseudomonas и туберкулезной палочкой, грибковые (Candida и Aspergillus) и вирусные (герпес зостер и герпес симплекс). Чувствительность ко всем этим заболеваниям, вероятно, связана с подавлением клеточного иммунитета (CMI).
Чем глубже зашла болезнь, тем больше вероятность утраты иммунореактивности, однако оценка иммунологического статуса организма при обследовании больных с поставленным диагнозом не имеет существенного клинического значения. Степень распространения болезни лучше оценивать более прямыми методами.
Лечение больных на поздних стадиях заболевания с помощью цитостатиков опасно по многим причинам; одна из наиболее важных — дополнительное подавление иммунитета, которое может повлечь за собой смерть больного в результате распространения инфекции.
Видео техники пальпации лимфатических узлов
– Также рекомендуем “Стадии болезни Ходжкина по классификации Ann Arbor”
Оглавление темы “Онкология”:
- Гистиоцитозы – классификация, диагностика, лечение
- Гепатобластома у детей – причины, диагностика, лечение
- Опухоли детей из герминативных клеток – причины, диагностика, лечение
- Последствия лечения рака у детей
- Болезнь Хожкина – частота, причины
- Клетки Ходжкина и Рид-Штернберга (HRS) лимфомы Ходжкина
- Классификация болезни Ходжкина
- Клиника болезни Ходжкина и нарушения иммунитета при ней
- Стадии болезни Ходжкина по классификации Ann Arbor
- Диагностика болезни Ходжкина – обследования
Источник
 Болезнь Ходжкина – поражение лимфоидной ткани канцерогенной опухолью, опасной по своим свойствам для жизни человека. Болезнь Ходжкина в медицинской терминологии имеет и другие названия, например, такие как лимфома Ходжкина, лимфогранулематоз и злокачественная гранулема. Лимфома Ходжкина чаще всего изначально поражает лимфатические узлы, селезенку, вилочковую железу, аденоиды и миндалины.
Болезнь Ходжкина – поражение лимфоидной ткани канцерогенной опухолью, опасной по своим свойствам для жизни человека. Болезнь Ходжкина в медицинской терминологии имеет и другие названия, например, такие как лимфома Ходжкина, лимфогранулематоз и злокачественная гранулема. Лимфома Ходжкина чаще всего изначально поражает лимфатические узлы, селезенку, вилочковую железу, аденоиды и миндалины.
Лимфогранулематоз является онкологическим заболеванием, сопровождающимся ростом «опухолевых» лимфоцитов, и, как следствие – увеличением лимфоузлов.
Особенности заболевания
Называть лимфогранулематоз лимфомой без каких-либо обозначений будет не совсем верным – термин «лимфома» может обозначать одновременно одно или несколько онкологических заболеваний, иногда кардинально отличающихся друг от друга по происхождению, симптоматике и способу течения.
Отличительная черта лимфогранулематоза – образование у пациентов с данным заболеванием характерных клеток в органе или ткани, пострадавших от патологии. В медицине их обозначают как клетки Березовского-Штернберга (за рубежом они называются клетки Рида-Штернберга). У других видов лимфом такие клетки будут отсутствовать. Эти клетки отличаются аномально большим размером и наличием в них как минимум двух ядер (в некоторых случаях их может быть и больше) с многочисленными крупными ядрышками.
Лимфома Ходжкина может появиться в любом возрасте, но чаще всего она встречается у мужчин в возрасте от 16 до 30, а также старше 50 лет. Лимфогранулематоз практически не встречается у новорожденных детей (до 1 года), редко можно встретить и пациента с болезнью Ходжкина возрастом младше 5 лет.
Причины возникновения лимфогранулематоза
К сожалению, специалисты пока не могут с точной достоверностью ответить, что вызывает заболевание Ходжкина, но в медицине на этот счет существует несколько теорий.
Спровоцировать начало развития лимфогранулематоза, по мнению врачей, могут следующие заболевания и состояния:
- инфекционный мононуклеоз – вирусное заболевание острой формы, вызывающее изменение в составе крови, сопровождающееся лихорадочными приступами и поражающее зёв, лимфатические узлы, печень и селезенку;
- иммунодефицитные состояния (в т. ч. и ВИЧ). ВИЧ-инфицированные страдают заболеванием Ходжкина в 5-15 раз чаще других людей;
- недавно перенесенная операция по пересадке органов.
Следует отметить, что информация о данных группах пациентов была получена на основе статистических данных. Достоверные результаты исследований вероятности возникновении лимфогранулометоза даже у больных, входящих в одну из вышеуказанных категорий отсутствуют. Заболевание может появиться и у людей, не входящих ни в одну из вышеуказанных групп.
Врачами было замечено, что если в семье есть близнецы, и одному из них была выставлена болезнь Ходжкина, вероятность ее появления у второго близнеца значительно повышается.
Неходжкинские лимфомы
Неходжкинская лимфома (НХЛ) – обобщенное название всех типов лимфом, кроме заболевания Ходжкина. Таким патологиям подвержены те же органы и ткани, которые могут пострадать от лимфогранулематоза. Рост и развитие опухолевых лимфоцитов при НХЛ редко останавливается на одном органе или ткани – обычно неходжкинские лимфомы исчезают из зон своего первоначального появления и вырастают на других органах и тканях – так, например, НХЛ может уйти в печень, костный мозг или центральную нервную систему.
Неходжкинские лимфомы особенно опасны в случае их возникновения у детей и подростков – у таких пациентов они наиболее злокачественны и отличаются быстрым ростом и распространением по всему организму. НХЛ с низкой степенью злокачественности у детей и подростков практически не встречается.
Виды лимфогранулематоза
Опухолевый процесс при заболевании Ходжкина может протекать по-разному. В зависимости от картины его течения, выделяют 4 вида лимфогранулематоза:
- Лимфома Ходжкина с лимфоцитарным преобладанием. Характеризуется преобладанием в пораженных органах лимфоцитов, и, наоборот, уменьшенном количестве клеток Березовского-Штернберга. Прогноз является самым благоприятным. Чаще встречается в подростковом возрасте у представителей мужского пола.
- Нодулярный склероз. Данный вариант патологии отличают широкие коллагеновые волокна больших объемов, способные сворачиваться в узелки, которые располагаются в пострадавших от заболевания тканях. Из патогенных клеток сильней всего выделяются клетки Березовского-Штернберга. Как и лимфома Ходжкина с лимфоцитарным преобладанием, в большинстве случаев имеет благоприятный прогноз, но молодые женщины в данном случае будут сильнее подвержены заболеванию.
- Смешанный вариант. При данной форме заболевания патогенная ткань будет содержать одинаково большое количество лимфоцитов, плазмоцитов, эозинофилов и клеток Березовского-Штернберга. Лечение такой лимфомы Ходжкина обычно требует химиотерапии. Чаще всего встречается у людей старшего поколения (от 50 лет).
- Лимфома Ходжкина с лимфоидным истощением. Такая форма заболевания отличается малочисленным содержанием лимфоцитов в пораженных тканях, лимфатический узел в них замещается одноядерными клетками. Прогноз самый неблагоприятный – зачастую болезнь даже не будет поддаваться терапевтическим методам лечения. Этим заболеванием с лимфоидным истощением обычно страдают пожилые пациенты.
Клиническая картина
 Лимфогранулематоз протекает непредсказуемо, и часто его первые проявления – увеличение лимфоузлов пациенты обнаруживают у себя случайно. Чаще всего при заболевании Ходжкина увеличиваются лимфоузлы, локализованные в области шеи и под ключицей, немного реже – расположенные в зоне подмышечных впадин. В 15-20% случаев, лимфома Ходжкина начинается с увеличения лимфоузлов в средних отделах грудной полости.
Лимфогранулематоз протекает непредсказуемо, и часто его первые проявления – увеличение лимфоузлов пациенты обнаруживают у себя случайно. Чаще всего при заболевании Ходжкина увеличиваются лимфоузлы, локализованные в области шеи и под ключицей, немного реже – расположенные в зоне подмышечных впадин. В 15-20% случаев, лимфома Ходжкина начинается с увеличения лимфоузлов в средних отделах грудной полости.
Со временем злокачественная гранулема распространяется и на лимфоузлы других органов и тканей, еще не подвергшихся воздействию патологии, после чего начинают возникать изменения и в нелимфоидных органах – обычно они затрагивают легочную и костную ткань. Дальнейшие клинические проявления заболевания могут отличаться и будут зависеть от того, какая именно ткань была подвержена патологическим изменениям.
Стадии лимфогранулематоза
У заболевания, в зависимости от этапа ее развития, можно выделить 4 стадии:
- 1 стадия. Опухоль расположена в пределах лимфатического узла одной ткани или органа. Обозначается как IE (I обозначает номер степени, а буква E – распространение опухоли на различные органы и ткани);
- 2 стадия. Лимфатические узлы увеличены в двух и более тканях или органах, как правило, выше либо ниже диафрагмы. Появляются гранулемы в органах, не относящихся к лимфоидным. Обозначается как IIE;
- 3 стадия. Лимфоузлы увеличены одновременно с двух сторон диафрагмы. Если в результате данной патологии появляются изменения в селезенке, заболевание в анамнезе обозначается как IIIS, при одновременном поражении нелимфоидного органа – IIIE;
- 4 стадия. Увеличение лимфатических узлов, вызвавшее необратимые изменения во многих внутренних органах (в т. ч. и в нелимфоидных).
В «шифре» заболевания также часто отмечается наличие или отсутствие у пациента таких симптомов, как потливость, потеря массы тела и многих других. Буква «A» в названии диагноза указывает на то, что тот или иной симптом у пациента имеется, а «B» показывает его отсутствие.
Симптомы
Лимфома Ходжкина может длительное время протекать без каких-либо симптомов, из-за чего ее зачастую выявляют только на поздних стадиях. Несмотря на это, можно выделить 3 основных группы симптомов лимфогранулематоза:
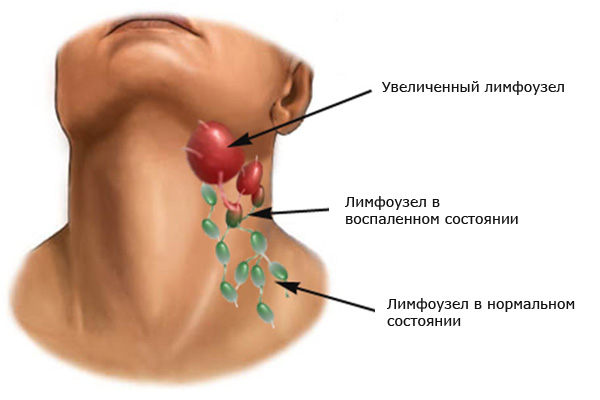
- увеличение лимфоузлов. Один или несколько лимфоузлов, расположенных в пораженных органах увеличиваются в размерах без каких-либо видимых на то причин. В первую очередь это касается лимфатических узлов, расположенных в подчелюстной или шейной зоне, но иногда возможны патологические изменения подмышечных, паховых или любых других лимфоузлов. Аналогичный симптом часто может встречаться и в период перенесения пациентом многих вирусных заболеваний, но в отличие от данных случаев, увеличение лимфатических узлов при заболевании Ходжкина не будет сопровождаться болевыми ощущениями.
Последующее увеличение лимфоузлов обычно осуществляется по принципу «сверху вниз» – с пораженного участка ткани, заболевание продолжает «поражать» их в грудной клетке, а также органах таза и нижних конечностей. Патологии, связанные с увеличением лимфатической ткани могут долгое время не приносить пациенту никаких неудобств – часто их замечают только тогда, когда они становятся настолько большими, что начинают задевать соседние органы или ткани; - поражение внутренних органов. Лимфома Ходжкина, как и любое раковое заболевание, склонна «разрастаться» и запускать метастазы в другие органы и ткани, в т. ч. и в те, в которых лимфатические узлы отсутствуют. К таким проявлениям заболевания можно отнести увеличение печени и селезенки, дыхательную недостаточность, вызванную поражениями легких, нарушение кроветворной функции костной ткани и патологические изменения в костной системе. При увеличении количества лейкоцитов в крови возможно появление кожного зуда;
- системные проявления заболевания. Данная патология сопровождается истощением организма, что вызывает у пациента соответствующие жалобы.
Симптоматика увеличения лимфатических узлов
Об увеличении лимфоузлов говорят следующие симптомы:
- Кашель. Является следствием сдавливания бронхов, вследствие чего происходит раздражение кашлевых рецепторов. Противокашлевые лекарственные препараты не способны убрать или замаскировать данный симптом;
- Одышка. Появляется в результате сдавления легочной ткани, а также трахеи или крупных бронхов. Может возникать как произвольно, так и после физической нагрузки;
- Нарушение глотания. Из-за увеличения лимфатических узлов, расположенных в грудной полости, возможно сдавливание просвета пищевода. На начальном этапе пациент обычно испытывает дискомфорт при глотании твердой пищи, в конечном итоге возможны неудобства и при употреблении супов, бульонов и пр. жидких продуктов;
- Повышенная отечность. Обычно возникает в конечностях в результате сдавливания верхней или нижней полой вены;
- Проблемы с пищеварением – возникновение газообразования, вздутие живота, запоры, переходящие в диарею. Возникают в результате сдавливания кишечника, при его длительном сдавливании у больного может возникнуть кишечная непроходимость;
- Патологические изменения нервной системы. Возникают в результате «сжимания» увеличенными лимфоузлами спинного мозга. Сопровождается потерей чувствительности в конечностях. Встречается редко.
Систематические проявления заболевания Ходжкина
Системные проявления заболевания Ходжкина подразумевают периодическое появление у пациента следующих симптомов:
- повышенная температура тела до показателей 38-400 с постоянным ощущением озноба и мышечными болями. Нормализация температуры тела происходит быстро, но сопровождается обильным потоотделением. Данный симптом у пациентов с лимфогранулематозом можно заметить 1 раз в несколько дней, и с переходом заболевания в более глубокую стадию такой интервал становится все меньше;
- снижение веса (до 10% от изначальной массы тела в течение 6 месяцев);
- плохая переносимость вирусных инфекций. Больные с лимфомой Ходжкина часто страдают ветряной оспой, грибковыми (например, кандидоз) и бактериальными инфекциями;
- слабость и быстрая утомляемость. Нарушение концентрации внимания, плохая переносимость физических нагрузок, сонливость вызываются ростом канцерогенных клеток и попытками организма противостоять патологии. Особенно сильно ощущается на 3-4 стадии заболевания.
Диагностика
 Подтверждение или опровержение наличия у пациента лимфомы Ходжкина подразумевает проведение следующих мероприятий:
Подтверждение или опровержение наличия у пациента лимфомы Ходжкина подразумевает проведение следующих мероприятий:
- Визуальный врачебный осмотр, в т. ч. и пальпация каких-либо участков тела на предмет проверки лимфоузлов.
- Проведение общего и биохимического анализа крови. Они позволяют выявить нарушения в работе печени, возникающие при лимфогранулематозе.
- Биопсия лимфатического узла, вероятно подвергшегося поражению.
- Функциональная диагностика. С помощью рентгенографии, МРТ или компьютерной томографии возможно выявление наличия опухолевых процессов в тех или иных органах. Применяется для установления степени лимфогранулематоза.
- Пункция костного мозга. Данный метод исследования может быть дополнительно назначен врачом для оценки кроветворной функции мозга и возможного обнаружения клеток Березовского-Штернберга.
Установление лимфомы Ходжкина подразумевает исключение возможности наличия у пациента неходжкинских лимфом, саркоидоза и других раковых заболеваний.
Лечение
При лечении злокачественной гранулемы используются следующие методы терапии:
- радиотерапия – радиационное облучение пораженных лимфатических узлов. 1 курс такой терапии обычно составляет 4-5 недель. Такой метод лечения эффективен на начальной стадии лимфогранулематоза, но при 3 и 4 стадии диагноза требуется комбинация радиотерапии с лучевой или химиотерапией;
- медикаментозная терапия. Заключается в комбинации препаратов, оказывающих противоопухолевое действие. 1 курс химиотерапии обычно составляет 14-30 дней. Пациентам с данным заболеванием обычно назначаются препараты, уничтожающие поврежденные канцерогенные клетки и приостанавливающие их деление. В некоторых случаях будет целесообразным назначение преднизолона – гормонального препарата, оказывающего противовоспалительный эффект. Медикаментозная терапия обычно применяется на 3 и 4 стадиях заболевания совместно с радиотерапией;
- хирургическое удаление раковой опухоли. Используется только в тех случаях, когда остальные методы лечения оказываются недостаточно эффективными. Направлено на улучшение состояния пациента, но не способно полностью излечить заболевание.
На вопрос «Сколько живут при лимфоме Ходжкина» часто можно дать благоприятный для пациента ответ. При своевременно начатой терапии, лимфогранулематоз поддается полному исчезновению симптомов заболевания.
Источник
