Как вылечить глазодвигательный нерв

Парез глазного нерва является неврологическим заболеванием, при котором ограничиваются движения мышц органов зрения. В норме иннервация мышц органов зрения выполняется тремя парами нервов. При поражении одного или нескольких нервов работа мышц будет нарушена. Поражение каждого нерва имеет свои отличительные особенности, что облегчает диагностику заболевания. Но поражение сразу нескольких нервов затрудняет постановку правильного диагноза, это требует времени и тщательного обследования. Парез отводящего и глазодвигательного нерва должен наблюдать специалист. Очень важно обратиться к врачу сразу после появления первых симптомов. В этом случае существует больше шансов на скорейшее избавление от недуга.
В Юсуповской больнице можно пройти качественную диагностику и лечение пареза глазных нервов. На базе больницы работают отделения неврологии и реабилитации, где выполняется успешное лечение подобных заболеваний.

Что такое парез отводящего нерва?
Парез отводящего нерва левого глаза и правого глаза встречается с одинаковой частотой. В большинстве случаев заболевание поражает одну сторону, реже обе. Парез отводящего нерва можно заподозрить по характерным особенностям: у пациента наблюдаются трудности при повороте глазом в сторону пораженного нерва. Парез отводящего нерва нарушает работу прямой латеральной мышцы, и пациент не может полноценно отводить глаз в сторону. У больного возникает диплопия при взгляде прямо, которая усиливается при повороте глаза в сторону поражения. К другим симптомам пареза отводящего нерва относятся:
- вынужденное положение головы (нарушение зрения приводит к попытке адаптироваться к возникшим изменениям, что провоцирует возникновение непроизвольных положений);
- неровная походка (также связана с нарушением зрения);
- потеря ориентации;
- головокружение.
Почему возникает парез отводящего глазного нерва?
Парез отводящего глазного нерва – это следствие какого-либо заболевания в области головы, центральной нервной системы, других органов и систем. Парез отводящего глазного нерва могут вызвать:
- инфекционные и воспалительные заболевания головного мозга (энцефалит, менингит);
- инфекционные и воспалительные заболевания, такие как сифилис, дифтерия, грипп и др.;
- сильная интоксикация (алкогольными, наркотическими, химическими веществами);
- ботулизм;
- инсульт;
- инфаркт в области головы;
- отоларингологические заболевания;
- опухоли в головном мозге;
- повышенное внутричерепное давление;
- сахарный диабет (при котором происходит нарушение работы и структуры сосудов);
- рассеянный склероз.
Как проявляется парез глазодвигательного нерва?
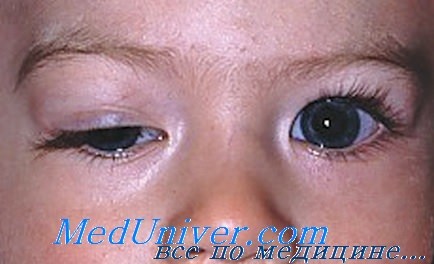
Наиболее негативно влияющим на работу органов зрения является парез глазодвигательного нерва. Симптомы заболевания будут ярко выражены и позволят врачу заподозрить данную патологию. Глазодвигательный нерв выполняет очень важную функцию в движении глаза. Он обеспечивает работу верхней, нижней и медиальной прямых мышц, нижней косой мышцы, мышцы, отвечающей за поднятие верхнего века. Глазодвигательный нерв иннервирует сфинктер зрачка, обеспечивая его реакцию на свет (сужение и расширение). Поэтому при поражении глазодвигательного нерва выполнение множества движений глазом становиться невозможным.
У пациентов возникает двоение в глазах, зрачок не реагирует на свет, развивается птоз, возникает затруднение при открытии и закрытии глаза, сложности при движении глазом.
Редко происходит поражение только глазодвигательного нерва. Обычно состояние сопровождается нарушением работы отводящего, тройничного и бокового нервов. Патология возникает на фоне сахарного диабета, артериальной гипертензии, онкологических заболеваний головного мозга, микроинфарктов сосудов головы, инсультов.
Парез глазодвигательного нерва и отводящего нерва: лечение в Москве
Основным методом терапии пареза глазодвигательного и отводящего нерва является устранение заболевания, которое его вызвало. В Юсуповской больнице выполняют комплексное лечение данной патологии, что способствует устранению основного заболевания и его последствий. Перед назначением терапии пациент проходит тщательное обследование, которое поможет выявить основное заболевание и масштабы поражения нервов. В Юсуповской больнице диагностика выполняется с применением новейшего высокоточного оборудования, позволяющего установить причину недуга даже в самых сложных случаях. После постановки диагноза и определения состояния организма пациента врач составляет наиболее оптимальную стратегию лечения.
Комплексное лечение пареза глазодвигательного и отводящего нерва будет включать медикаментозную терапию (препараты подбираются в зависимости от вида основного заболевания) и реабилитацию. Курс физиотерапии и реабилитации проводиться в специализированном центре Юсуповской больницы, где работают опытные специалисты в сфере восстановления утраченных функций. Без курса реабилитации парез глазодвигательного и отводящего нерва может пройти в течение 2-3 месяцев после избавления от основного недуга. Курс реабилитации в Юсуповской больнице позволяет ускорить процесс восстановления утраченных функций, способствует эффективному устранению последствий заболевания, скорейшему выздоровлению пациента и возвращению к полноценной жизни.
Записаться на консультацию к неврологам, реабилитологам, физиотерапевтам и другим специалистам клиники, получить информацию о работе клиники неврологии, реабилитации, уточнить другой интересующий вопрос можно по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре

Логопед-дефектолог

Врач-невролог, к.м.н.
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Поражение отводящего нерва глаза — одна из офтальмологических патологий, которые имеют много общего с неврологическими нарушениями. При этом заболевании движения глазного яблока искажены. Часто бывает так, что оно не двигается, особенно при необходимости смотреть вправо. Расскажем подробнее об этом заболевании и его лечении.
Патогенез заболевания
Отводящий нерв глаза входит в категорию волокон центральной нервной системы. Его основная функция — обеспечение подвижности зрительных органов. Нерв отвечает за движения глазных яблок, век, расширение и сужение зрачка. При нейропатии отводящего нерва происходит сбой в работе глазодвигательных мышц, нарушается связь с центральной нервной системой организма. Благодаря работе отводящего нерва человек может смотреть по сторонам, не поворачивая головы. Нарушение функционирования приводит к офтальмологическим патологиям, самой распространенной среди которых является страбизм — косоглазие.
Поражения отводящего нерва становятся причиной того, что глазное яблоко не может равномерно двигаться в разные стороны. Проблемы возникают при движении зрачка в противоположную сторону от переносицы. Подвижность прямой боковой мышцы глаза нарушена. Это приводит к развитию сходящейся формы гетеротропии, так как внутренняя мышца «перетягивает» глазное яблоко на себя. Люди, которые столкнулись с этой проблемой, мучаются от головокружения, диплопии — двоения изображения, утрачивают ориентацию в пространстве.

Косоглазие — это не единственная проблема, с которой может столкнуться человек, страдающий нейропатией отводящего нерва. Особенно опасна эта патология в детском возрасте. Часто она становится причиной развития амблиопии. Это состояние часто называют «ленивым глазом». Недуг возникает из-за того, что органы зрения не участвуют в зрительном процессе одновременно. На фоне нейропатии часто развивается парез — периферический паралич. Это заболевание входит в группу неврологических. Для него характерно повреждение лицевого нерва, нарушение мимики, сбои при выработке слезной жидкости.
Причины возникновения нейропатии отводящего нерва
Заболевание редко развивается самостоятельно. Обычно оно является следствием других болезней. Чаще всего нейропатия отводящего нерва возникает на фоне патологий сердечно-сосудистой системы, после черепно-мозговых травм и нейрохирургических операций. Гораздо реже недуг является врожденным. Случаи наследственной формы патологии не исключены, но в медицинской практике встречаются не так часто. К основным причинам развития нейропатии отводящего нерва врачи относят
- эндокринные нарушения (сахарный диабет, гипотиреоз, гипертиреоз);
- неврологические патологии (остеохондроз шейных отделов позвоночника, рассеянный склероз, инсульт);
- осложнения инфекционных заболеваний (энцефалит, дифтерию, менингит);
- интоксикации организма (отравления этиловым спиртом, химикатами, алкоголем);
- хронические патологии артерий (атеросклероз, артериит, флебит);
- сердечно-сосудистые заболевания (варикоз, аритмия, стенокардия).
Врачи не всегда сразу могут определить, что именно стало причиной развития нейропатии отводящего нерва глаза. Диагностика этого заболевания часто проводится несколькими специалистами одновременно, среди которых: неврологи, кардиологи, эндокринологи, травматологи.

Болезнь легче выявить у детей, чем у взрослых. Одной из причин нейропатии отводящего нерва является гидроцефалия. Этот недуг позволяет врачам сразу провести процедуры, которые позволят диагностировать патологию.
Симптомы патологии
Нарушения, которые происходят в организме человека при этой патологии, затрагивают различные области. Степень поражения зрительного нерва также может быть разной у каждого пациента. Многое зависит от иммунной системы, общего состояния организма. Иногда бывает так, что нейропатия поражает глазодвигательный нерв полностью. В некоторых случаях происходит частичное нарушение его функций. Поэтому врачу очень важно детально проанализировать симптомы, которые могут быть разнообразны. К основным признакам недуга относятся:
- опущение века;
- болевые ощущения в глазах;
- неподвижность глазного яблока;
- снижение остроты зрения;
- расширенные зрачки;
- диплопия.
Распространенным следствием нейропатии отводящего нерва является гетеротропия. Обычно у пациента развивается сходящееся косоглазие. Чаще это происходит при запущенных формах патологии. Некоторые люди жалуются на повышенное давление, которое часто возникает из-за нарушений работы мозга. Головные боли — еще один распространенный признак этого недуга. Часто бывает так, что пациенты не обращают внимания на недомогание и связывают его с продолжительной зрительной работой.
Диагностика нейропатии отводящего нерва
Уровень развития медицинских технологий не вызывает проблем с диагностикой патологии. Нейропатия отводящего нерва не возникает стремительно. Ее развитие происходит постепенно. Диагностикой заболевания обычно занимается не только окулист, но и невролог. В первую очередь врач проводит опрос больного, собирает подробный анамнез, интересуется наличием других заболеваний.
Первое, что должен сделать врач, — установить причину возникновения нейропатии. Обычно для этого окулист проводит офтальмоскопию. Такая процедура позволяет детально проанализировать состояние глазного дна. Офтальмоскопию проводят для диагностики разрывов сетчатки, выявления истонченных участков нерва глаза, анализа состояния сосудов глазного дна. Для проведения процедуры окулисты используют офтальмоскоп или фундус-линзы.

При подозрении на нейропатию отводящего глазного нерва врачи часто назначают пациентам ангиографию сосудов глаза. С помощью использования флуоресцентного красителя и специальной камеры врач получает серию снимков, которые называются ангиограммами. На них изображены сосуды сетчатки глаза. Ангиография позволяет выявить патологии зрительного нерва, предрасположенность к закупорке сосудов, воспалительные процессы, проходящие в тканях глазного яблока.
Если состояние пациента тяжелое, врачи могут рекомендовать проведение магнитно-резонансной томографии или компьютерной томографии. Это исследование позволяет получить точные данные о состоянии тканей и сосудов глазного яблока. МРТ и СКТ-диагностика могут быть проведены взрослым и детям. Список противопоказаний к этим процедурам довольно мал, потому врачи часто назначают эти исследования своим пациентам.
Лечение нейропатии отводящего нерва
Терапия патологии во многом зависит от причин ее возникновения. Основа лечения этого недуга — укрепление мышц глазного яблока. Это позволяет активизировать кровоток. Для этой цели окулисты назначают глазные капли, среди них:
- «Тауфон»;
- «Ирифрин»;
- «Эмоксипин»;
- «Вита-Йодурол»;
- «Визиомакс».
При возникновении болевых ощущений врачи назначают следующие лекарственные средства:
- «Тегретол»;
- «Финлепсин»;
- «Амелотекс»;
- «Дексалгин»;
- «Баклосан»;
- «Рекокса»;
- «Тимонил».
Эти препараты оказывают и обезболивающий, и противовоспалительный эффект, снимают спазм мышечной мускулутары, понижают возбудимость нервных волокон. Любые лекарственные средства должны быть назначены врачом. Он подберет поддерживающую суточную дозу, регулярность приема.

Хороший эффект оказывают физиопроцедуры, например, электрофорез. Для его проведения врачи используют лекарственный препарат «Нейромидин». Он улучшает и стимулирует проведение импульса в нервной системе. Лечение нейропатии часто включает в себя ношение окклюзионных повязок, очков-тренажеров. В детской терапии окулисты часто используют стереокартинки, которые предлагают рассмотреть пациентам на мониторе компьютера.
Очень важно поддерживать в тонусе мышцы глазного яблока. Для этого врачи рекомендуют пациентам выполнять гимнастику для глаз. Существуют специальные комплексы, которые направлены на лечение нейропатии отводящего нерва. Большинство из них включает такие упражнения, как зажмуривание, поочередное подмигивание, движения глазами в правую сторону.
Источник
Парез глазодвигательного нерва: причины, диагностика, лечениеПарез глазодвигательного нерва обычно манифестирует внезапно возникшим или прогрессирующим птозом, сочетающимся с косоглазием. В первую очередь необходимо установить причину паралича глазодвигательного нерва, поскольку в некоторых случаях состояние может представлять угрозу для жизни. Лечение затруднено. Эпидемиология и этиология: • Этиология:
Анамнез. Внезапное возникновение птоза и диплопии (при поднятии опущенного века). Может сопровождаться болью. Внешний вид пареза глазодвигательного нерва. Полный птоз с фиксацией глаза в положении книзу и кнаружи. Отсутствие движений глаза кверху, книзу и кнутри. Возможен мидриаз. Необходима оценка аберрантной регенерации глазодвигательного нерва. Особые случаи. При мидриазе необходима нейро-визуализация для исключения аневризмы задней соединительной артерии. Кроме того, её проводят при стойких или частичных параличах глазодвигательного нерва, а также при любом парезе глазодвигательного нерва с аберрантной регенерацией. Пациентам старше 50 лет нейровизуализацию выполняют даже при отсутствии у них тяжёлого сосудистого заболевания. Парезы глазодвигательного нерва, вызванные сосудистыми нарушениями, разрешаются в течение 3 мес. Дифференциальная диагностика: Лабораторные исследования. Магнитно-резонансную томографию (МРТ) и магнитно-резонансную ангиографию или ангиограмму выполняют в случаях, когда при параличе глазодвигательного нерва наблюдают зрачковые симптомы. Патофизиология. Нарушение проведения нервных импульсов по глазодвигательному нерву может быть вызвано его сдав-лением или ишемией. При ишемии не происходит расширения зрачка, и парез разрешается в течение 3 мес. Лечение пареза глазодвигательного нерва. Перед проведением хирургической коррекции должно пройти достаточное количество времени, так как возможно спонтанное восстановление подвижности. Перед выполнением операции по устранению птоза необходимо провести коррекцию косоглазия. Подвешивание к лобной мышце при помощи силиконовой нити — безопасный хирургический способ лечения пациентов, но существует риск послеоперационного обнажения роговицы. Прогноз. Большинство парезов глазодвигательного нерва самостоятельно разрешается в течение 3-6 мес. В случаях, когда в течение этого времени изменений не происходит, бывает сложно добиться нормального положения века, не вызвав обнажения роговицы недопустимой величины. Часто после подъёма века у пациентов сохраняется остаточная диплопия, связанная с ограничением подвижности глазного яблока. – Также рекомендуем “Миастения gravis: причины, диагностика, лечение” Оглавление темы “Птоз век”:
|
Источник
Одностороннее поражение на уровне ядерного комплекса или корешка III нерва в стволе головного мозга
| Поражение всего ядра III нерва | Ипсилатерально – полный паралич III нерва Контралатерально – птоз и парез m. rectus superior |
| Поражение отдельного ядра ядерного комплекса | Изолированный паралич какой-либо мышцы (например, m. rectus inferior) |
| Изолированное поражение ядра для m. levator | Изолированный двухсторонний птоз |
| Парамедианное поражение мезенцефалона | Плюс-минус синдром (ипсилатеральный птоз и контралатеральная ретракция века |
| Изолированное поражение корешка III нерва | Изолированный парциальный или полный паралич III нерва с (или без) вовлечением зрачковой иннервации |
| Поражение корешка III нерва, красного ядра и верхней ножки мозжечка | Ипсилатеральный паралич III нерва с контралатеральной атаксией и тремором (синдром Клода-Claude) |
| Поражение корешка III нерва и проводников в ножках мозга | Ипсилатеральный паралич III нерва и контралатеральныи гемипарез (синдром Вебера-Weber) |
| Поражение корешка III нерва красного ядра, черной субстанции и субталамической области | Ипсилатеральный паралич III нерва нерва и контралатеральные хореиформные движения (синдром Бенедикта – strongenedikt) |
Поражение ствола III нерва в субарахноидальном пространстве
Наблюдается полный паралич мышц, иннервируемых III нервом с (или без) вовлечением других краниальных нервов; движения глазного яблока вверх и вниз невозможны.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Поражение III нерва в кавернозном синусе
Наблюдается паралич мышц, иннервируемых III нервом (с болью или без боли), с (или без) сочетанным поражением IV, VI нервов (офтальмоплегия) и I ветви V нерва с синдромом Горнера на той же стороне.
Поражение III нерва в верхней глазничной щели
Наблюдается паралич мышц, иннервируемых III нервом с (или без) вовлечением IV, VI и первой ветви V нервов, часто – экзофтальм.
Поражение III нерва в орбите
Наблюдается паралич мышц, иннервируемых III нервом. Если вовлекается зрительный нерв, развивается снижение остроты зрения. Возможен экзофтальм, хемоз.
Возможные причины поражения III нерва
полинейропатии и мононейропатии (сахарный диабет и др.), аневризмы, опухоли, туберкулёма, инфаркты мозга, энцефалиты, демиелинизирующие заболевания, менингиты, травма, ущемление височной доли в отверстии намёта мозжечка, Толосы-Ханта синдром, синус-тромбоз, каротидно-кавернозная фистула, артерио-венозная мальформация, офтальмический герпес, орбитальный псевдотумор, апоплексия гипофиза, «инсульт нерва», сифилис, врождённая гипоплазия нерва, офтальмическая мигрень, васкулит, саркоидоз, инфекционный мононуклеоз и другие вирусные инфекции, поствакцинальная нейропатия и другие заболевания. Неизвестная причина изолированного паралича III нерва – около 30 % всех случаев.
Заболевания, симулирующие поражение III нерва: тиреотоксикоз, миастения, межъядерная офтальмоплегия, содружественное косоглазие, прогрессирующая наружная офтальмоплегия.
Симптомы поражения левого III черепного нерва
- Слабость леватора проявляется полным птозом, вследствие которого диплопия часто отсутствует.
- Не встречающая противодействия латеральная прямая мышца отводит глаз в первичную позицию.
- Интактная верхняя косая мышца является причиной инторсии глаза в покое, усиливающейся при попытке взгляда вниз.
- Нормальное отведение, т.к. наружная прямая мышца интактна.
- Слабость внутренней прямой мышцы ограничивает приведение.
- Слабость верхней прямой и нижней косой мышц ограничивает поднятие.
- Слабость нижней прямой мышцы ограничивает опускание.
- Поражение парасимпатических волокон является причиной расширения зрачка с нарушением аккомодации.
Аберрантная регенерация может быть осложнением аневризмы и острого травматического, но не сосудистого поражения III ЧН. Это объясняется тем, что зндоневральная оболочка, которая может быть повреждена при травматических и компрессионных поражениях, остается интактной при сосудистой патологии. Причудливые нарушения подвижности глаз, такие как поднятие верхнего века при попытке приведения или опускания глаза (феномен псевдо-Gracie), связаны с неправильным ростом аксонов, реи н нервирующих несоответствующие мышцы. Возможны зрачковые нарушения.
Причины изолированного поражения III пары черепных нервов
- Идиопатическое поражение: причина неизвестна в 25% случаев.
- Сосудистые заболевания, такие как гипертензия и диабет, являются самой частой причиной поражения III пары черепных нервов без зрачковых нарушений, поэтому всем пациентам нужно проводить измерение кровяного давления, уровня глюкозы крови и анализ мочи. В большинстве случаев спонтанное восстановление происходит в течение 6 мес. Диабетическое поражение III пары черепных нервов часто сопровождается периорбитальными болями и иногда бывает первым проявлением диабета, поэтому наличие болей не помогает дифференцировать аневризматическое и диабетическое поражения III пары черепных нервов.
- Травма, прямая и вторичная к субдуральной гематоме с вклинением крючка, является частой причиной. Однако поражение III пары черепных нервов после незначительной травмы головы, не сопровождавшейся потерей сознания, должно насторожить врача в отношении возможного наличия базальной внутричерепной опухоли, вызывающей натяжение нервного ствола.
- Аневризма задней соединительной артерии у ее соединения с внутренней сонной – очень важная причина изолированного болезненного поражения III пары черепных нервов со зрачковыми нарушениями.
- Другие нечасто встречающиеся причины: опухоли, сифилис и васкулит при коллагенозах.
 [9], [10], [11], [12], [13], [14], [15]
[9], [10], [11], [12], [13], [14], [15]
Лечение поражения III пары черепных нервов
Нехирургическое лечение включает использование призм Fresnel, если угол отклонения маленький, одностороннюю окклюзию для устранения диплопии (если птоз частичный или уменьшается) и инъекции токсина CI. boiulinum в интактиую латеральную прямую мышцу для предотвращения ее контрактуры до уменьшения или стабилизации девиации.
Хирургическое лечение, как и при поражении других глазодвигательных нервов, должно рассматриваться только после прекращения спонтанного улучшения, обычно не ранее 6 мес после начала заболевания.
Источник