Как вылечить корешковый синдром
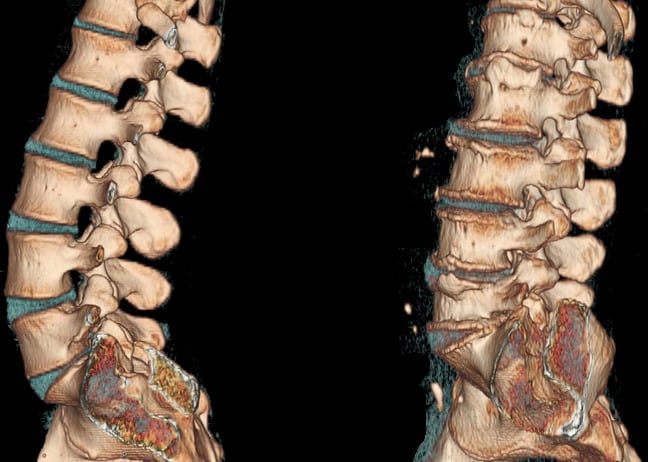
КТ позвоночника при остеохондрозе.
Остеохондроз с корешковым синдромом — поражение корешков спинного мозга, которое становится причиной моторных, вегетативных и болевых нарушений. Для патологии характерны интенсивные боли, снижение мышечной силы, ограничение подвижности. Одновременно уменьшается чувствительность в областях тела, которые иннервирует поврежденный спинномозговой нерв.
Для диагностики корешкового синдрома, спровоцированного остеохондрозом, проводятся рентгенография, МРТ, миелография, а при необходимости — люмбальная пункция. В терапии используются препараты с обезболивающим действием, миорелаксанты, медикаментозные блокады. Хорошо зарекомендовали себя в лечении вытяжение позвоночника, физкультура, физиотерапевтические и массажные процедуры.
Характерные особенности патологии
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует…” Читать далее…
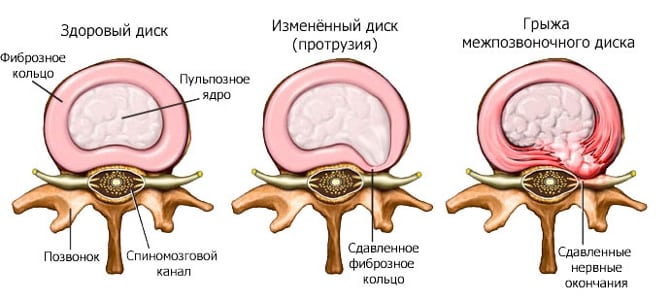
Корешковый остеохондроз — завершающая стадия длительного деструктивно-дегенеративного процесса, протекающего в межпозвонковых дисках. Болевой синдром проявляется после подъема тяжестей, респираторной или кишечной инфекции, неловкого резкого движения. Фиброзное кольцо диска рвется, и он выходит за пределы своих границ. На освободившемся пространстве формируется межпозвоночная грыжа, сдавливающая спинномозговые корешки. Развивается корешковый синдром — совокупность симптомов, значительно осложняющая жизнь человека.
Острые боли возникают не только в результате травматизации спинномозговых корешков. Ситуацию усугубляют образовавшиеся костные наросты и выдвинутый диск, ущемляющие расположенные рядом мягкие ткани. Это приводит к еще большему усилению боли, а иногда к асептическому воспалению. Патогенез также осложняется дискалгией — болью в зоне иннервации соответствующих корешков спинномозговых нервов.
Симптомы
Клинически корешковый остеохондроз проявляется болью, снижением рефлексов, частичным расстройством чувствительности, вегетативными нарушениями. Болезненные ощущения, возникающие сразу после разрыва фиброзного кольца, напоминают «прострел» или боль, сопровождающую воспаление мышц. А формирование синдрома происходит после образования межпозвоночной грыжи. Первыми появляются покалывание и онемение. Травматизация корешка приводит к расстройству иннервации — снижается или полностью отсутствует температурная, тактильная, болевая чувствительность.
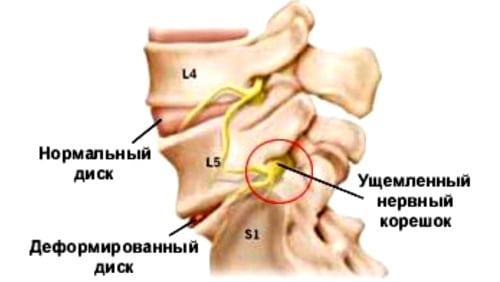
С течением времени ослабевают мышцы, которые расположены в области пораженного спинномозгового корешка. В тяжелых случаях наблюдается их полная атрофия (уменьшение размеров).
Корешковый остеохондроз классифицируется в зависимости от локализации поврежденных чувствительных нервных окончаний:
- шейный;
- грудной;
- пояснично-крестцовый.
Но довольно часто в деструктивный процесс вовлекаются несколько спинномозговых нервных сплетений. В таких случаях у больных диагностируется сочетанное поражение, например, шейно-грудной остеохондроз с корешковым синдромом. Для такой патологии характерна выраженная симптоматика, включающая признаки повреждения шейных и грудных позвонков и дисков, а также ущемления нескольких нервных окончаний.
Шейный корешковый остеохондроз
Патология этой локализации встречается довольно редко из-за анатомического строения шейных позвоночных структур. Этот отдел позвоночника оснащен прочными связками, а диаметр межпозвоночных каналов относительно небольшой. Поэтому выбухание контура межпозвоночного диска за пределы тела позвонка без разрыва фиброзного кольца (протрузия) наблюдается в исключительных случаях.
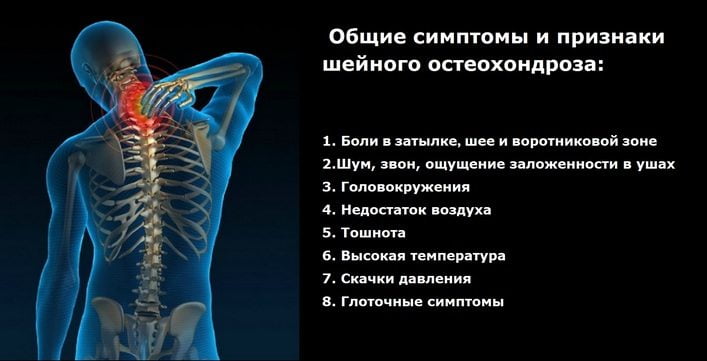
Синдром развивается при шейной патологии в результате сдавления артерии, по которой в спинномозговые корешки поступают кислород и питательные вещества. Ее компрессия становится причиной устойчивой гипоксии (кислородного голодания клеток), а следовательно, и поражения нервных окончаний. Для шейной патологии характерны следующие признаки:
- симптом Нери — инертное приведение подбородка к груди в положении лежа приводит к возникновению выраженной боли;
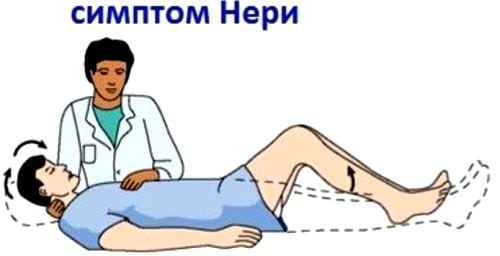
- симптом Дежерина — резкий приступ боли вызывает кашель, чихание, громкий смех, незначительное мышечное напряжение;
- снижение чувствительности, которое выявляет невролог при надавливании и покалывании зоны, иннервируемой поврежденными корешками.
Боль в шее при шейном корешковом остеохондрозе распространяется на грудную клетку, плечи, предплечья. Нередко пациент на приеме у врача жалуется на возникающие болезненные ощущения и онемение языка, нижней челюсти, кистей. Опасность патологии заключается в постепенной гипотрофии трапециевидной, дельтовидной, подъязычных мышц.
Грудной корешковый остеохондроз
Грудной остеохондроз с корешковым синдромом сопровождается болезненностью паравертебральных точек, мышечно-тоническими нарушениями. В области поврежденных нервных окончаний расстраивается чувствительность, снижается объем движений.
У пациентов часто диагностируются парезы (уменьшение силы) мышц, отвечающих за сгибание пальцев и кистей. Отмечены также случаи вовлечения в патологический процесс симпатических образований рук. Клинически это проявляется в их отечности, похолодании, повышенном потоотделении.
Специфический признак патологии грудного отдела — спондилокоронарный синдром. У человека возникают боли в сердце при сгибании, разгибании корпуса, поворотах или наклонах. Устранить подобные ощущения приемом коронарорасширяющих препаратов удается с трудом.
Пояснично-крестцовый корешковый остеохондроз
Наиболее часто межпозвоночная грыжа формируется в поясничном отделе, что приводит к появлению очень резких болей («прострелов»). Человек в течение нескольких минут замирает без движения, стараясь при этом глубоко не дышать. Распространенность остеохондроза поясничного отдела позвоночника с корешковым синдромом объясняется серьезными нагрузками на диски и позвонки при ходьбе, относительной слабостью мышц и связочно-сухожильного аппарата. К тому же диаметр отверстий, в которых расположены кровеносные сосуды, спинномозговые корешки, спинальные нервы, очень небольшой. Даже незначительная деформация приводит к травматизации этих структур.
Клинически патология проявляется следующим образом:
- в области поясницы возникает боль, иррадиирущая в стопы, голени, бедра, область паха;
- чтобы минимизировать болезненные ощущения, человек принимает вынужденное положение тела, например, немного сгибает ноги;
- поясничный корешковый остеохондроз сопровождается симптомом натяжения Ласега — боль нарастает при поднятии прямой ноги вверх;
- для ущемления характерен симптом Вассермана — выраженность боли возрастает при сгибании ноги в колене в положении лежа на животе.
Боль непостоянна, возникает при резком движении, переохлаждении, работе на даче. Ее интенсивность вариабельна. Вначале боль острая, режущая, а затем она становится ноющей, давящей, тупой.
Лечение
Больному показана иммобилизация позвоночника — нахождение в положении лежа на жесткой постели. При отсутствии воспаления избавиться от ущемления можно с помощью сухого тепла: грелки, мешочка с горячей солью, согревающих мазей (Капсикам, Випросал, Финалгон), перцового пластыря, горчичников.
В лечебные схемы включаются физиотерапевтические процедуры — фонофорез, электрофорез, ударно-волновая терапия, магнитотерапия. По назначению вертебролога или невролога может быть проведено «сухое» или подводное вытяжение позвоночника.

При острой, не устраняемой препаратами, боли, которая длится 3-4 месяца, пациента готовят к хирургическому вмешательству — удалению межпозвоночной грыжи.
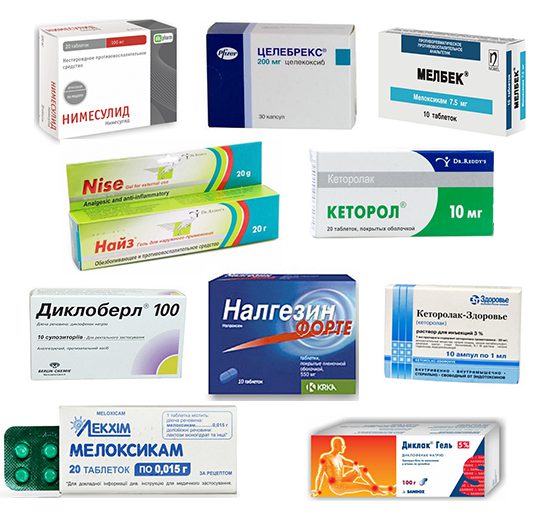
| Препараты для лечения остеохондроза с корешковым синдромом | Терапевтическое действие |
| Нестероидные противовоспалительные средства — Диклофенак, Нимесулид, Мелоксикам, Кетопрофен, Ибупрофен | Снижение выраженности болевого синдрома и отечности, купирование воспаления |
| Миорелаксанты — Сирдалуд, Мидокалм, Баклосан, Толперизон | Расслабление спазмированной скелетной мускулатуры, устранение ущемления |
| Средства с витаминами группы B — Мильгамма, Комбилипен, Нейромультивит | Улучшение трофики поврежденных тканей, нормализация иннервации |
При своевременном обращении к врачу прогноз благоприятный. Будет проведено развернутое лечение с использованием всех оздоравливающих методик. Такой подход позволяет исключить развитие необратимых осложнений и появление болезненных рецидивов.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
загрузка…
Источник
Корешковый синдром — симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
Общие сведения
Корешковый синдром — распространенный вертеброгенный симптомокомплекс, имеющий вариабельную этиологию. Ранее в отношении корешкового синдрома использовался термин «радикулит» — воспаление корешка. Однако он не совсем соответствует действительности. Последние исследования показали, что воспалительный процесс в корешке зачастую отсутствует, имеют место рефлекторные и компрессионные механизмы его поражения. В связи с этим в клинической практике стал употребляться термин «радикулопатия» — поражение корешка. Наиболее часто корешковый синдром наблюдается в пояснично-крестцовом отделе позвоночного столба и связан с поражением 5-го поясничного (L5) и 1-го крестцового (S1) позвонков. Реже встречается шейная радикулопатия, еще реже — грудная. Пик заболеваемости приходится на среднюю возрастную категорию — от 40 до 60 лет. Задачами современной неврологии и вертебрологии является своевременное выявление и устранение фактора, вызывающего компрессию корешка, поскольку длительное сдавление влечет за собой дегенеративные процессы в корешке с развитием стойкой инвалидизирующей неврологической дисфункции.
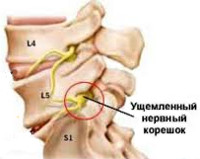
Корешковый синдром
Причины
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают:
- чрезмерные нагрузки на позвоночник,
- гормональные сбои,
- ожирение,
- гиподинамия,
- аномалии развития позвоночника,
- переохлаждение.
Симптомы
Клиника корешкового синдрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Симптомы поражения отдельных корешков
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
Корешок L4. Боль распространяется по передней поверхности бедра, коленному суставу, медиальной поверхности голени до медиальной лодыжки. Гипотрофия четырехглавой мышцы. Парез большеберцовых мышц приводит к наружной ротации стопы и ее «прихлопыванию» при ходьбе. Снижен коленный рефлекс.
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Диагностика
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Лечение корешкового синдрома
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Длительно протекающий корешковый синдром с хронической болью является показанием к назначению антидепрессантов (дулоксетина, амитриптилина, дезипрамина), а при сочетании боли с нейротрофическими расстройствами – к применению ганглиоблокаторов (бензогексония, ганглефена). При мышечных атрофиях применяют нандролона деканоат с витамином Е. Хороший эффект (при отсутствии противопоказаний) оказывает тракционная терапия, увеличивающая межпозвонковые расстояния и тем самым уменьшающая негативное воздействие на спинальный корешок. В остром периоде дополнительным средством купирования боли может выступать рефлексотерапия, УВЧ, ультрафонофорез гидрокортизона. В ранние сроки начинают применять ЛФК, в период реабилитации — массаж, парафинотерапию, озокеритолечение, лечебные сульфидные и радоновые ванны, грязелечение.
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях — их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
Источник
