Как вылечить лейкоциты у мужчины

Вследствие воспалительного процесса, серьёзной патологии у человека может увеличиться количество кровяных клеток, отвечающих за защиту организма. Если лейкоциты в крови повышены, причины у мужчин нужно определить как можно скорее. Принятие алкоголя, употребление жирной пищи, стресс также могут привести к отклонению показателя от нормы. Необходимо провести тщательное обследование и узнать, что вызвало изменения в анализе крови.
Содержание:
Норма и причины отклонения
О состоянии организма можно судить по уровню лейкоцитов в крови. Они представляют собой неоднородную группу клеток, выполняющих защитную функцию. Эти кровяные клетки защищают организм от вирусов, микроорганизмов, опасных токсинов. Их количество растёт при бактериальной инфекции, воспалительном процессе. Лейкоцитоз в крови сигнализирует об острой патологии.
Для установления диагноза необходимо исследовать кровь пациента. Существует диапазон значений, позволяющий утверждать, что со здоровьем человека всё хорошо. Но даже при нормальном состоянии организма уровень лейкоцитов неодинаков. Он колеблется в зависимости от возраста мужчины и других причин.
Нормальные показатели лейкоцитов в зависимости от возраста мужчины, 109/л (Г/л):
- 18–25 лет – 4–11;
- 25–35 лет – 3,5–8,5;
- 35–45 лет – 3–8;
- 45–60 лет – 2,9–7;
- больше 60 лет – 2,8–8,5.
Подсчёт лейкоцитов проводится во время анализа крови в лаборатории. Чтобы показатель отражал реальную картину, необходимо сдавать кровь натощак рано утром. Перед исследованием следует избегать чрезмерных физических нагрузок, на ночь запрещается переедать, пить алкогольные напитки и курить.
Если показатели повышены, причиной могут быть физиологические или патологические процессы. К физиологическим относятся: употребление за несколько часов до сдачи анализов жирной пищи, физическая активность или занятие спортом, перенесённый стресс, злоупотребление алкоголем, принятие горячего душа, перегрев, приём накануне ночью препаратов от бессонницы или от боли.
Патологические причины лейкоцитоза:
- инфекционные заболевания, вызванные бактериями;
- пневмония;
- хронические болезни печени;
- онкологические заболевания;
- удалённая селезёнка;
- воспаление предстательной железы, почек;
- аппендицит;
- инфаркт;
- тромбофлебит;
- интоксикация;
- патологии кровеносной системы и мозга;
- кровотечения;
- ожоги;
- прививки.
Если у больного имеются серьёзные патологии, которые представляют угрозу жизни, то уровень лейкоцитов резко повышен, при этом содержание других клеток крови может снижаться. Если выявлено только единичное незначительное отклонение, анализ нужно пересдать. Повышение уровня лейкоцитов называют лейкоцитозом. Инфекция или патологический процесс внутри организма приводит к повышению числа белых кровяных клеток.
Лейкоциты могут быть не только повышены, но и понижены. Снижение уровня называют лейкопенией. Это состояние не менее опасно, оно связано с ослаблением деятельности иммунной системы. Защитные силы снижаются, отчего человек становится уязвим для многих болезней.
В некоторых случаях уменьшение числа лейкоцитов сочетается со снижением уровня гемоглобина и эритроцитов. При этом у человека развивается анемия. Чаще она формируется, если организм не получает нужного количества железа. Также эта патология может быть вызвана нарушением функции щитовидной железы или болезнями ЖКТ. Норма гемоглобина у молодого мужчины – 130–170 г/л, а после 50 лет – 118–139 г/л. Если гемоглобин повышен более чем на 20 г/л, это может сигнализировать о сгущении крови, эритремии или эритроцитозе. Но чаще такое изменение показателей встречается у курильщиков.
Важно! При выраженном лейкоцитозе требуется комплексное обследование пациента для быстрого установления диагноза. В тяжелых случаях больного госпитализируют.
Опасность лейкоцитоза
Лейкоцитоз может сопровождать нарушение работы любого органа или системы. Это не самостоятельная болезнь. Сопутствующие симптомы вызваны основным заболеванием – причиной лейкоцитоза. Лечить следует его, а не изменения в анализе крови.
Причины лейкоцитоза:
- бактериальные заболевания;
- новообразования;
- кровотечение;
- ожог или травма;
- инфаркт;
- интоксикация лекарствами или отравляющими веществами;
- заболевания системы крови;
- увеличение вязкости крови на фоне диареи, рвоты;
- удаление селезёнки;
- диабетическая кома.
Ряд физиологических причин может привести к временному лейкоцитозу – например, приём пищи. По этой причине анализы крови выполняют натощак. Повышает число белых кровяных клеток чрезмерная физическая активность, нервное расстройство, воздействие высоких температур.
Симптомы, часто сопутствующие лейкоцитозу:
- повышение температуры тела;
- боли в мышцах или различных органах;
- слабость;
- головная боль;
- увеличение лимфоузлов;
- быстрая утомляемость.
При острых инфекционных заболеваниях, простуде у больного бывает кашель, выделения из носа, повышенная температура тела. На начальной стадии вирусной патологии может отмечаться небольшой лейкоцитоз. При инфаркте у человека основные симптомы – боль и жжение за грудиной. Потеря веса, обмороки, кровотечения из носа, гематомы на теле сигнализируют о раке крови.
Определяется лейкоцитоз благодаря лабораторному анализу крови. Также обязательно подсчитывают показатели лейкоцитарной формулы. Она отображает баланс между разными видами лейкоцитов. Расшифровка анализа представлена в виде таблицы и показывает количество и виды лейкоцитов в норме.
Таблица лейкоцитарной формулы взрослого мужчины
| Формы лейкоцитов: | % содержание (норма) | Абсолютное значение млрд/л (норма) |
| Нейтрофилы палочкоядерные | 1–6 | 0,04–0,3 |
| Нейтрофилы сегментоядерные | 47–72 | 2,0–5,5 |
| Эозинофилы | 1–5 | 0,02–0,3 |
| Базофилы | 0–1 | 0,0–0,065 |
| Лимфоциты | 19–37 | 1,2–3,0 |
| Моноциты | 3–11 | 0,09–0,6 |
Если анализ крови не даёт ответа на все вопросы, то больному дополнительно могут назначить пункцию спинного мозга, биопсию печени или лимфоузлов, УЗИ, КТ или МРТ. Диагноз устанавливает врач-терапевт после полного обследования.
Важно! Повышенное содержание лейкоцитов в крови может сигнализировать об онкологическом заболевании крови. Чем раньше будет выявлена болезнь и начато лечение, тем больше у больного шансов на выздоровление.
Как снизить уровень лейкоцитов
Понизить уровень лейкоцитов можно антибиотиками или специальными препаратами, которые лечат выявленное заболевание. Обычно назначают антибактериальные, противовоспалительные, химиотерапевтические лекарства. Иногда врач прибегает к лейкаферезу – удалению из кровеносного русла лишних лейкоцитов при помощи специального сепаратора.
Если содержание лейкоцитов в анализе равно 11–12 Г/л, лучше пересдать кровь. Незначительное повышение может вызвать приём пищи накануне лабораторных исследований, физическая нагрузка или нервное расстройство. Повышение лейкоцитов может быть после принятия горячей ванны. Во всех этих случаях лечить человека не нужно.
При каких заболеваниях содержание лейкоцитов повышено? Любой воспалительный, особенно гнойный процесс, ожоговая интоксикация, некроз при инфаркте вызывает такие изменения в анализе крови.
При тяжелых гнойных инфекциях, сепсисе показатель может колебаться от 25 до 30 Г/л. При онкологических заболеваниях (особенно системы крови) лейкоцитоз еще выше.
Питание и профилактика болезни
Во время любой болезни следует соблюдать строгую диету, есть много овощей и фруктов, насыщать организм витаминами и минералами. Рекомендуют употреблять каши, отварные овощи, бульоны и борщи, нежирное тушеное мясо и рыбу. Пить не меньше 2 л жидкости в день. Полезны травяные чаи на основе зверобоя, ромашки, липы. С помощью питания можно бороться с основным заболеванием и регулировать уровень лейкоцитов естественными способами.
Питание должно быть дробным. На протяжении дня есть следует 5 раз через каждые 3 часа, ужинать – за 2 часа до сна. Готовить еду только из свежих и качественных продуктов. Лучше покупать их в магазинах, где на каждом товаре указан состав и дата изготовления. Следует отказаться от жирной и жареной пищи, алкогольных напитков, газированных напитков, тортов.
Профилактика:
- не реже одного раза в год сдавать кровь на анализы;
- не игнорировать симптомы и вовремя лечить любые заболевания;
- правильно питаться, соблюдать режим дня;
- повышать иммунитет;
- заниматься активными видами отдыха;
- избавиться от вредных привычек.
Если после профилактической сдачи анализа крови выявлено повышение уровня лейкоцитов, необходимо провести тщательное обследование организма и выявить болезнь. Так можно узнать об имеющемся хроническом заболевании. Курс терапии назначает врач. Заниматься самолечением нельзя.
Источник
Выявление в моче пиурии свидетельствует о наличии гнойно-воспалительного процесса в органах мочевыделительной системы. Такой лабораторный признак может сопровождать большое количество патологий и является поводом для дальнейшего наблюдения у врача и диагностического поиска. Чаще всего причиной становится инфекция мочевыделительной системы.
Суть патологии
Вследствие развития инфекционного, реже — неинфекционного процесса в органах мочевыводящей системы происходит активация клеточного и гуморального иммунитета. К очагу повреждения устремляется большое количество лейкоцитов, которые в ходе борьбы с чужеродным агентом погибают и выводятся с мочой. В норме у здорового человека в анализе урины определяется до 2-5 клеток в поле зрения. Пиурия характеризуется более 200 лейкоцитов, что означает наличие прогрессирующего воспаления.
Патология не является нозологической единицей, то есть, не относится к самостоятельному заболеванию, а носит вторичный характер, сопровождая различные соматические поражения органов мочевыделения или других систем, например, при наличии свища, через который гной попадает в мочеиспускательную систему. Обнаружение большого количества лейкоцитов в урине указывает на серьезную проблему со здоровьем.
При выраженной патологии можно увидеть наличие гноя в моче невооруженным взглядом, при этом патологическая примесь выглядит как хлопья, комки или нити светлого оттенка.
Классификация и причины развития
Классификация пиурии основывается на нескольких факторах.
- По интенсивности выделения лейкоцитов с уриной пиурией считается более 200 клеток в поле зрения.
- Лейкоциты — общее название специфических клеток иммунной системы. С мочой могут выделяться нейтрофилы, что является признаком возможного туберкулеза почек, пиелонефрита, такая пиурия называется нейтрофильной. В случае преобладания в урине эозинофилов следует заподозрить аллергическую реакцию со стороны организма.
- Выделяют асептическую и септическую пиурию. Первая подразумевает отсутствие патогенных микробов в пораженном органе на фоне обильного выделения гноя с мочой. Такая ситуация наблюдается при туберкулезной инфекции, протекающей в ткани почек. Септическая форма характеризуется определением в гное, моче, очаге воспаления патогенных микроорганизмов.
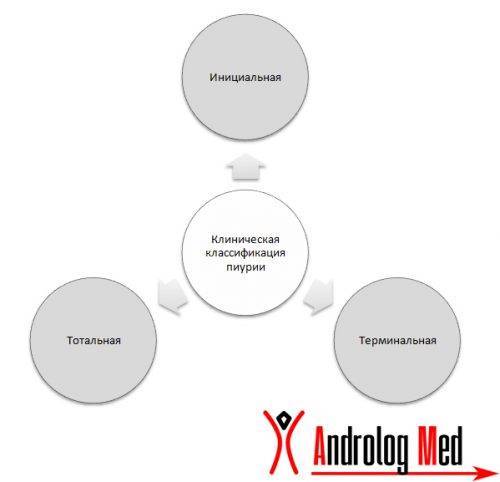
- Существует также клиническая классификация:
- инициальная форма пиурии соответствует поражению верхних отделов мочевыделительной системы, при этом при проведении трехстаканной пробы повышенная концентрация белых кровяных клеток определяется в первой порции урины;
- терминальная — массовое выделение лейкоцитов отмечается в последней порции мочи, что соответствует поражению нижних отделов мочевыделительной системы, у мужчин также является возможным признаком поражения семенных пузырьков или предстательной железы;
- тотальная — признак поражения мочевого пузыря и почек, гной определяется во всех трех порциях урины.
- По длительности и характеру выделения гноя с мочой различают острую и хроническую пиурию, для последней характерно обнаружение большого количества лейкоцитов в урине на протяжении длительного времени.
Патологии, приводящие к развитию пиурии:
- цистит — воспаление, развивающееся в стенке мочевого пузыря, чаще всего возбудителями являются стафилококки, кишечная палочка, стрептококк, протеи. Болезнь характеризуется как острым, так и хроническим течением, при формировании тяжелой степени инфицирования и воспаления происходит выделение гноя с мочой;
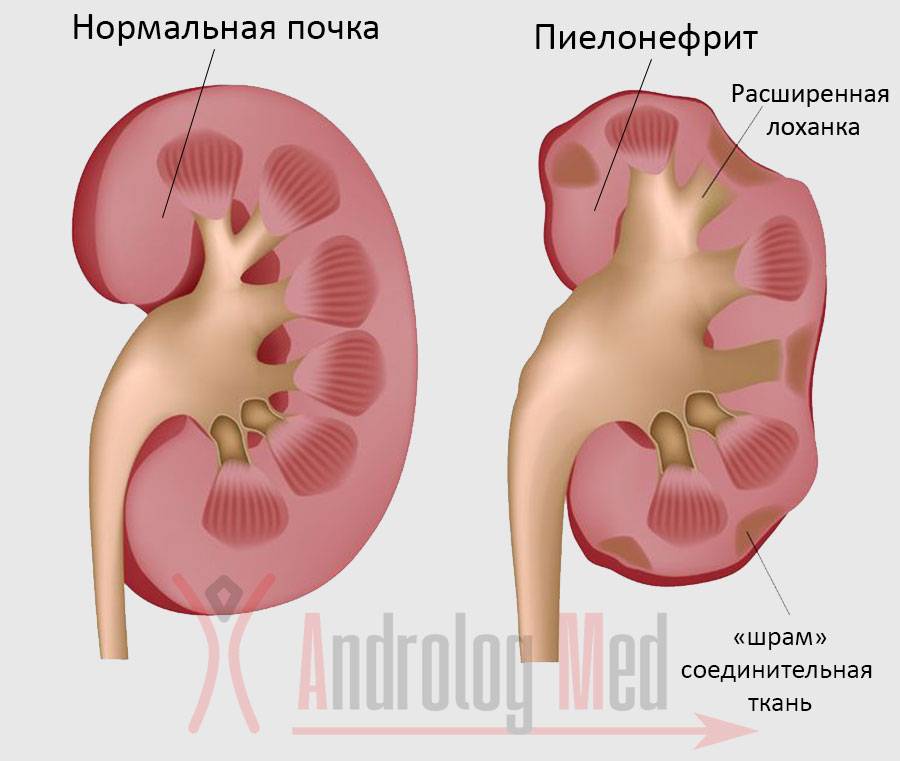
- пиелонефрит — недуг, обусловленный воспалительной реакцией, развивающейся в лоханочной системе почек, этиологическим фактором болезни является инфицирование патогенными микроорганизмами, характерным признаком является лейкоцитурия, которая при выраженном воспалении может перейти в пиурию, конечная стадия гнойно-деструктивной формы недуга называется пионефрозом;
- гломерулонефрит — полиэтиологическое заболевание, характеризующееся поражением клубочкового фильтра почек иммунными комплексами, наиболее характерным лабораторным признаком является выделение с мочой белка, но возможна и пиурия;
- фимоз — врожденное или приобретенное сужение крайней плоти, вследствие чего затрудняется выход головки полового члена из препуциального мешка. Такая патология является благоприятной средой для роста и размножения патогенной и условно-патогенной флоры, в результате чего нередко развивается инфекционное поражение головки полового члена — баланопостит, недуг может сопровождаться пиурией в анализе мочи;
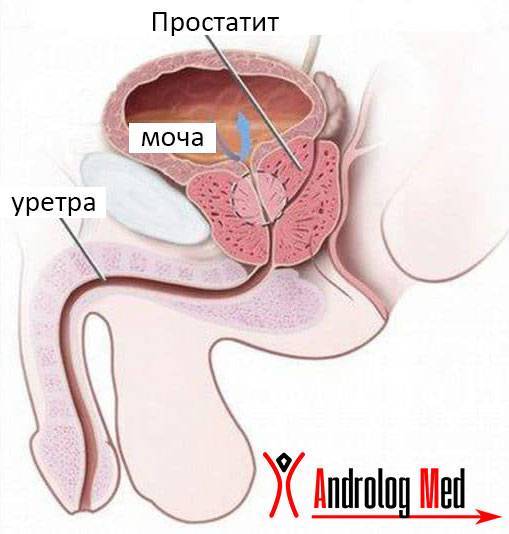
- пиурия у мужчин может быть следствием простатита — широко распространенного заболевания среди мужчин среднего и пожилого возраста, обусловленного воспалением ткани предстательной железы вследствие воздействия модифицируемых и постоянных факторов риска;
- гидронефротическая трансформация почки проявляется расширением лоханочной системы из-за препятствия оттока мочи, в результате чего происходит постепенная атрофия парного органа и его гибель;
- поликистоз почек — врожденная аномалия, характеризующаяся образованием многочисленных кист из почечной ткани паренхимы;
- аллергические реакции, в результате которых происходит иммунное воспаление в органах мочевыделительной системы;
- аутоиммунные заболевания соединительной ткани, например, системная красная волчанка, характеризуется поражением сразу нескольких систем органов, в том числе почек, при этом развивается волчаночный гломерулонефрит из-за атаки органа аутоантителами, что сопровождается лейкоцитурией, а в тяжелых случаях — пиурией;
- дивертикул мочевого пузыря — выпячивание стенки органа, такая патология является благоприятной средой для патогенных микроорганизмов, сопровождается хроническими инфекционными болезнями мочевыделительной системы и хронической лейкоцитурией или пиурией;
- отторжение трансплантата развивается вследствие антигенной несовместимости почки донора и реципиента, одним из проявлений недуга является обнаружение гноя в моче, что объясняется массовой атакой иммунной системы чужеродного органа из-за несовместимости;
- аномалии развития органов мочевыделительной системы сопровождаются хроническими инфекционными недугами.
Симптоматика
Клиническая картина пиурии зависит от заболевания, вызвавшего такую реакцию. При инфекционном поражении почек в виде пиелонефриты больной жалуется на дизурические расстройства, подъем температуры, боль при мочеиспускании. В анализах помимо пиурии может быть бактериурия и изменение плотности урины. Гломерулонефрит проявляется не только дизурическими расстройствами, но и внепочечными симптомами в виде интенсивных отеков и повышения артериального давления, а в анализах наиболее важных параметром является выделение с уриной белка.
При наличии простатита мужчину беспокоит болезненный поход в туалет, боль внизу живота, которая может иррадиировать в поясничный отдел и анальное отверстие. С прогрессированием заболевания нарастающая интоксикация приводит к постоянным головным болям, снижению работоспособности, боли в мышцах и суставах. Отсутствие лечения или неэффективность терапии может сформировать выраженный очаг инфекции, что в клинических анализах мочи будет выражаться пиурией.
Для цистита характерно учащенное болезненное мочеиспускание с выделением малого количества урины и чувством неполного опорожнения органа.

Системная красная волчанка характеризуется дискоидной эритемой на лице в виде бабочки, боли в суставах с утренней их скованностью, поражением почек в виде гломерулонефрита.
В случае выделения с мочой большого количества лейкоцитов возможно изменение ее окраски в сторону белого или желтоватого оттенка, появляется мутность. Некоторые патологии сопровождаются также гематурией, при выраженном синдроме моча окрашивается в красные или бурые цвета.
При фимозе мужчину беспокоит боль в области полового члена и невозможность выведения головки. Присоединение инфекции сопровождается внешним изменением органа в виде эрозий или язв, сплошь покрытых гноем.
Диагностика
При появлении симптомов поражения мочевыделительной системы следует обратиться за консультацией к врачу-урологу, который назначит все необходимые методы диагностики и план лечения.
- Клинический анализ мочи определяет основные свойства урины, то есть цвет, плотность, запах, прозрачность, а также количество лейкоцитов в поле зрения.
- Наиболее информативным методом диагностики полиурии является трехстаканная проба. Для анализа необходимо собрать мочу за одно мочеиспускание, разделив ее на три порции. Подготовка к анализу заключается в тщательном туалете наружных половых органов, а также рекомендуется отказаться от употребления спиртных напитков, острой, копченой и жареной пищи за день до сбора биологического материала. Женщинам при мочеиспускании необходимо прикрыть вход во влагалище салфеткой или ватным диском, чтобы избежать попадания в урину микрофлоры. Сбор урины у мужчин для трехстаканной пробы может проходить в двух вариантах: без массажа предстательной железы и с массажем. Второй вид отличается тем, что перед сбором мочи врач проводит пальцевую стимуляцию простаты через прямую кишку. Во всех случаях урина собирается в три отдельные стерильные контейнеры и отправляется в лабораторию на исследование.
- Анализ урины по Нечипоренко – Альмейду направлен на оценку количества лейкоцитов, цилиндров и красных кровяных телец. В качестве биоматериала выступает средняя порция утренней мочи. При подозрении на хронический пиелонефрит в латентной стадии проводят провокационный тест с преднизолоном который стимулирует выход лейкоцитов из хронического источника воспаления.
- Проба Амбурже заключается в сборе урины, полученной через 3 часа после первого утреннего мочеиспускания. Оценивается содержание лейкоцитов и эритроцитов.
- При подозрении на простатит целесообразно назначение анализа на ПСА для исключения онкологического заболевания органа.
- УЗИ органов малого таза назначается для выявления патологических изменений органов мочевыделительной и половой систем.
- Осмотр урологом подразумевает внешний осмотр половых органов, проведение различных тестов, пальцевое ректальное исследование, взятие мазка из уретры для выявления различных патологий.
Тактика лечения
Терапия пиурии зависит от основного соматического заболевания. Инфекционные болезни, вызванные бактериальными микроорганизмами лечат антибактериальными средствами пенициллинового ряда, фторхинолонами, цефалоспоринами.

Аутоиммунные болезни требуют сложной комплексной терапии, основным компонентом которой является иммунодепрессивный эффект, который достигается с помощью приема глюкокортикостероидов системного действия, предпочтение отдается преднизолону.
Воспаление предстательной железы лечат с помощью антибиотиков, нестероидных противовоспалительных препаратов, альфа-блокаторов специфических рецепторов. В тяжелых случаях, которые не поддаются консервативной терапии, прибегают к хирургическому вмешательству. На данный момент удаление железы осуществляют двумя методами:
- трансуретральной резекцией;
- открытой операцией.
Кроме того, существует физиотерапия, направленная на лечение хронического недуга:
- ультразвуковое воздействие;
- баллонная дилатация мочеиспускательного канала;
- стентирование;
- массаж.
АндрологМед рекомендует: пиурия у детей
Повышенное количество лейкоцитов в анализе мочи у ребенка — частая причина обращения к педиатру. Девочки больше подвержены инфекционным заболеваниям мочевыделительной системы из-за особенностей анатомического строения. В целом, лабораторный признак соответствует таковому у взрослых и сопровождает те же патологии.
Чаще всего причиной становится цистит, пиелонефрит и гломерулонефрит. При этом у ребенка наблюдается повышение температуры тела, озноб, плаксивое настроение, капризность, снижение аппетита, вялость, нарушение сна, болезненное мочеиспускание, боль внизу живота и пояснице, возможно формирование отеков и изменение артериального давления.
Профилактика
Для того, чтобы избежать недугов, сопровождающихся пиурией, следует придерживаться нескольких простых мер профилактики:
- Своевременно лечить как респираторные, так и мочевыделительные инфекционные заболевания.
- Ежегодно сдавать мочу на анализ во время диспансеризации.
- Осуществлять качественный туалет наружных половых органов.
- Не забывать про активный образ жизни, регулярное посещение уролога, ежегодную проверка ПСА в анализе крови после 35-40 лет.
Источник
