Как вылечить стеатогепатит народными средствами
Печень — важнейший орган человека, даже незначительное нарушение его работы, может грозить летальным исходом. Это связано с тем, что она выполнят много функций для нормальной жизни организма человека.
Важно то, что печень обезвреживает ядовитые и токсичные вещества, синтезирует ферменты и гормоны, хранит запасной резерв крови, сохраняет витамины. Также она выделяет желчь, необходимую для процесса пищеварения.
Забота о здоровье печени является важнейшим аспектом для поддержания работы организма без сбоев, ведь этот орган наш природный фильтр, который должен функционировать без сбоев. Это очень важно для нормальной жизнедеятельности человека.
Что такое стеатоз печени?
Стеатоз, что это такое?
Жировая инфильтрация печени, известная в медицинской терминологии, как стеатоз, является одним из наиболее распространенных заболеваний этого жизненно важного органа. Проще говоря — это ожирение печени. И это очень опасное заболевание.
Наиболее уязвимыми к этому заболеванию являются пожилые люди (старше 50 л.), диабетики, но и молодые люди склонные к чрезмерному потреблению алкоголя, становятся жертвами коварного недуга.
Обратите внимание!
Наличие жира в печени являться вполне нормальным, но, если его количество составляет более 10 % от ткани – значит у вас стеатоз (ожирение) и необходимо начинать лечение. Стоит заметить, что, чем раньше будут приняты соответствующие меры, проведена диагностика, назначен курс терапии, тем быстрее и лучше будет результат. Так как запущенную болезнь вылечить гораздо сложнее.
На ранней стадии стеатоза, лечение заключается в изменении рациона питания и образа жизни. Жировая инфильтрация, или говоря простым языком, ожирение печени, в большинстве случаев приводит к осложнениям, которые являются опасными для жизни, и могут вызвать многочисленные проблемы со здоровьем.
Что такое жировая инфильтрация печени, как распознать ранние симптомы цирроза печени, а про народные средства лечения стеатоза печени и правильное питание при заболевании печени, можно узнать в нашей статье.
Где находится печень?
Печень является самым большим органом в нашей брюшной полости, и расположена на правой стороне живота, чуть ниже диафрагмы. У взрослых людей этот орган весит от 1,2 до 1,6 кг.
Печень, прежде всего, необходима для фильтрации крови и для удаления вредных веществ из организма. Тем не менее, если количество жира в печени превышает пять процентов от её общей массы, то это расстройство рассматривается как ожирение печени. Это состояние, обычно характерно для людей от 40 и 60 лет и не считается серьезным заболеванием.
Однако если стеатоз печени находится в запущенной стадии, то может привести к серьезным заболеваниям, таким как цирроз печени, что может быть опасным для жизни.
Несмотря на то, что этот орган может регенерировать, он не может быть реабилитирован, вследствие чего пораженная болезнью печень не в состоянии выполнять свои самые основные функции.
Симптомы жировой болезни печени
Жир в печени накапливается медленно, и в большинстве случаев этот процесс протекает без каких-либо видимых симптомов. Именно поэтому заболевание довольно трудно диагностировать, так как часто отсутствуют ранние его проявления.
Существует несколько характерных симптомов жировой болезни печени:
- хроническая усталость;
- боль в верхней части живота справа;
- потеря аппетита;
- иногда возникают и проблемы с концентрацией и вниманием.
Как уже говорилось ранее, недуг хорошо поддается лечению, когда его выявят на самой ранней стадии, поэтому если вы заметили наличие хоть одного из симптомов или легкий дискомфорт в районе печени, настоятельно рекомендуется пройти обследование в больнице.
Диагностика и рекомендации по лечению
Заболевание можно диагностировать с помощью УЗИ, КТ и биопсии.
Обратите внимание!
Лечение чаще всего основано на изменение в питании, регулирование веса тела, умеренной физической активности (ежедневная ходьба, легкий бег, упражнения, езда на велосипеде, и т.д.).
Исследования показали, что 15-20 минут ходьбы в день достаточно, чтобы количество жира в печени снизилось.
Причины возникновения стетоза печени
Длительное употребление алкоголя является наиболее распространенным, но не единственным толчком к накоплению жира в печени. На это может повлиять и генетическая предрасположенность, и ожирение.
Кроме того, лечение кортикостероидами и цитостатиками может привести к накоплению жира и токсинов в печени, а также неправильное питание, богатое транс-жирами.
Запрещенные продукты питания при стеатозе
Диета при стеатозе печени является обязательной частью лечения.
Прежде всего, из рациона питания рекомендуется удалить все продукты животного происхождения:
- Сало;
- колбаса и бекон;
- жирное молоко, сливки, сметана и сыр;
- салями и ветчина;
- хот-доги.
Продукты строго запрещается обжаривать!
Следует также исключить:
- Печенье, торты, пирожные, шоколад;
- картофельные чипсы, крекеры; выпечку и хлеб из белой муки;
- макаронные изделия, рис;
- маргарин, майонез и сливочное масло.
Будьте осторожны с приемом газированных напитков, потому что они содержат концентрированные сахара, а лучше полностью исключить их. Кофе рекомендуется свести до минимума, а о сигаретах и алкоголе вообще забыть.
Человек, страдающий от жировой болезни печени должен избегать употребления холодных напитков, так как низкая температура является причиной сужение сосудов в кишечнике, а это, в свою очередь, снижает секрецию желчи.
Неблагоприятными также являются острые приправы:
- перец чили;
- карри;
- уксус и горчица.
Нельзя есть продукты, которые содержат много консервантов и других искусственных добавок.
Разрешенные продукты при стеатозе
Лечение ожирения печени требует правильного сбалансированного питания и хорошей детоксикации организма. Лучше воспользоваться рекомендациями врача или диетолога.
Вышеупомянутые продукты питания следует заменить на более здоровую и богатую витаминами пищу.
Обратите внимание!
Диета при стеатозе включает в себя большое количество сезонных овощей и свежих фруктов вместе со злаками.
- В первую очередь это овсяная каша, фасоль, горох, фасоль и соя.
Для заправки блюд используйте только льняное или оливковое масло. Ешьте большее количество орехов, например, фундук, миндаль. - Не забудьте про семена льна, подсолнечника, кунжута и семена тыквы. Пейте большое количество жидкости, и отдавайте приоритет натуральным сокам и легким травяным чаям.
Диета не исключает полностью потребление мяса, разрешается кушать отварную курицу и мясо индейки без кожи — не жарить. Это правило относится и к картофелю. - При стеатозе печени рекомендуется потреблять в основном растительные жиры высокого класса: подсолнечное масло, соевое масло, арахисовое масло, оливковое масло.
Если это возможно, желательно запекать рыбу в фольге (по крайней мере, 2 раза в неделю) и подавать её со свежим зеленым салатом с небольшим количеством оливкового масла. - Желательно использовать травы вместо соли, которые влияют на печень и улучшают её работу: тимьян, майоран, эстрагон, шафран, розмарин, орегано и тмин.
Народные средства лечения стеатоза печени
Поговорим о том, как очистить печень природными средствами и вылечить ее от ожирения. На помощь, в случае недуга, придут проверенные натуральные средства.
Лечение ожирения печени отрубями
Самое простое и в то же время очень эффективное средство, которое поможет избавить печень от лишнего жира — это обычные отруби.
Приготовление:
- Отруби заливаем только что накипяченной водой и оставляем в ней до остывания жидкости.
- Затем воду сливаем и употребляем запаренные отруби в пищу по 2 столовые ложки за одни раз.
- Количество приемов в день — 3 раза.
Также можно добавлять отруби к другим блюдам: салатам, кашам, супам.
Настой из плодов шиповника
Шиповник очень полезен для здоровья печени, из его плодов готовят витаминный настой, который принимают, если почувствовали, что ваша печень нуждается в поддержке и лечении.
Приготовление:
- Берем высушенные плоды шиповника — 1 чайная ложка.
- Измельчаем плоды и заливаем в термосе кипятком.
- Настаиваем состав три часа, затем процеживаем и даем остыть.
Пить настой шиповника надо дважды в день, по половине стакана, за 15 минут до еды.
Цветки бессмертника
Хорошее народное средство при стеатозе печени — настой из цветков бессмертника.
Приготовление:
- Берем цветки бессмертника — 2 столовые ложки и зальем кипятком — 1 стакан.
- Затем ставим на водяную баню и томим, помешивая, в течение 10 минут. Кипятить на огне не нужно.
- Снимаем с водяной бани, процеживаем и немного охлаждаем.
Если нужно, то доливаем настой до изначального объема кипяченой водой.
Пьем настой из цветков бессмертника, когда возникают проблемы в работе печени, по 3 ст. ложки, три раза в день, в тепленьком виде, за 20 минут до еды.
Расторопша
Расторопша считается лучшим союзником для здоровья печени, поскольку она содержит силимарин, который стимулирует регенерацию поврежденных клеток этого органа, защищая при этом здоровые.
Это растение часто используется при лечении как жировой дистрофии печени. Чай из этого расторопши является мощным союзником в борьбе против жировой болезни печени.
Зеленый чай
Жировую инфильтрацию печени можно лечить с помощью зеленого чая. Он действует как антиоксидант и уменьшает воспаление.
Чай предотвращает накопление жира в организме, тем самым борется с избыточной массой тела, которая иногда является спусковым механизмом для развития жировой дистрофии печени.
Корень одуванчика
Корень одуванчика стимулирует детоксикацию печени, но и улучшает регенерацию поврежденных клеток, и также рекомендуется, когда дело доходит до этой проблемы со здоровьем.
Чай из одуванчика получают путем измельчения высушенного корня растения, затем две столовые ложки сухого сырья заливают горячей водой и кипятят несколько минут.
Артишок
Экстракт артишока используется в медицине в качестве терапевтического агента, поддерживающего функцию печени, так как он снижает уровень холестерина и триглицеридов в крови и обладает антибактериальными свойствами.
Артишоки находят все более широкое применение в фармацевтической промышленности, в качестве добавки и основного ингредиента во многих препаратах для защиты печени, желчных протоков.
Овощ содержит много ценных витаминов (С, А, Е), минералов (железо, кальций, фосфор, магний).
Артишок стимулирует секрецию желчи в печени, способствует притоку желчных протоков и улучшает пищеварение, очищает печень от токсинов, улучшает работу гепатопротекторным эффектом.
Лечение печени народными средствами
При недугах печени, очень часто применяются натуральные природные средства, которые не токсичны, доступны и хорошо себя зарекомендовали на практике.
Кукурузные рыльца для здоровья печени
Самые обычные кукурузные рыльца могут быть прекрасным средством для лечения недугов печени и желчного пузыря.
Польза кукурузных рылец для печени доказана клинически, они снижают вязкость желчи, способствуют ее лучшему отхождению, уменьшают в крови уровень билирубина.
Полезные свойства кукурузных рылец:
- Обладают желчегонным и мочегонным свойствами;
- помогают выводить мелкие камни из желчевыводящих путей;
- увеличивают секрецию желчи;
- снижают уровень вредного холестерина в крови и поэтому кукурузные рыльца могут применяться для профилактики атеросклероза;
- применяются, как мочегонное и кровоостанавливающее средство при водянке, мочекаменной болезни и отеках различного происхождения.
Кукурузные рыльца применяют для лечения в виде отвара или настоя.
Отвар кукурузных рылец — рецепт
Приготовление:
- Одну чайную ложку кукурузных рылец кладем в эмалированную посуду и заливаем стаканом горячей воды.
- Ставим готовить отвар на водяную баню на полчаса.
- После этого снимаем отвар с плиты, ждем, когда остынет и процеживаем.
Как принимать:
Пить отвар кукурузных рылец надо по две — три столовые ложки каждые три — четыре часа. Желательно это делать до еды. Перед приемом отвар надо взбалтывать.
Настой кукурузных рылец — рецепт
Приготовление:
- Две столовые ложки кукурузных рылец (предварительно измельченных) заливаем одним стаканом крутого кипятка и настаиваем под крышкой полчаса.
- Затем процеживаем через сложенную в три слоя марлю.
Как принимать:
Пить отвар надо по 1/3 стакана трижды в день до того, как будете кушать.
Куркума восстановит повреждённую печень
Очень эффективное народное средство для лечения печени и восстановления ее клеток, это куркума.
Это полезно!
Куркумин — целебное вещество, которое содержит куркума, именно благодаря ему, куркума славится своей лечебной силой и еще имеет своеобразный желтый окрас.
Куркумин благотворно влияет на печень, поэтому рекомендуется употреблять куркуму для профилактики и лечения недугов печени и желчевыводящих путей.
Приводим рецепты употребления этого чудесного средства.
Куркума с медом
Приготовление:
- 0,25 чайной ложечки куркумы положим в стакан воды, добавим столовую ложку меда.
- Подождем 5 минут, пока мед растворится. Затем перемешаем наш напиток и выпьем.
По этому рецепту надо принимать куркуму три раза в день.
Напиток ореховый с куркумой
Приготовление:
- В блендер кладем чайную ложечку куркумы, две столовые ложки орешков кешью и один стакан молока.
- Все хорошо взбиваем и выпиваем.
Это порция приема куркумы на одни день.
Лечение печени овсом
Овсяная каша полезна и для многих детей и взрослых является любимым продуктом питания на завтрак.
Обратите внимание!
Именно овсянка обязательно входит в меню выздоравливающих людей в больницах. Все это не случайно, ведь овес — это злак, который очищает печень от вредных веществ, которые в ней постепенно накапливаются.
А это жизненно необходимо, ведь печень фильтрует кровь, обезвреживает опасные и ненужные вещества, а также насыщает ее ферментами, которые полезны. Лечение печени народными средствами включает в себя употребление различных блюд, напитков и настоев из овса.
Овсяная каша — рецепт
Приготовление:
- Вскипятим одни литр воды или молока. Перед кипячением надо добавить одну столовую ложку сахара и маленькую щепоточку соли.
- В закипающую смесь добавляем один стакан овсянки, при постоянном помешивании.
- Немного убавляем огонь и дожидаемся, когда каша закипит и томим ее на небольшом огне, до того загустения.
- Затем снимаем кашу с плиты, добавляем немножко сливочного масла и оставляем в тепле на 20 минут.
Подавать приготовленную овсяную кушу можно с добавлением меда, сухофруктов или варенья.
Кисель из овса — рецепт
- В один литр воды добавить один стакан зерен овса и ставить кипятить на небольшом огне. Время кипячения — 5 минут.
- Затем полученный состав процеживаем и снова ставим томить на медленный огонь, пока раствор начнет запустевать.
В готовый кисель из овса можно немного подсолить, добавить масла или сахара по вкусу. Однако такие добавки немного снизят лечебный эффект.
Завариваем овес для печени
Наиболее хорошо происходит очищение печени, когда употребляются настои и отвары из овса. Ведь в жидком виде блюда усваиваются намного лучше, полезные вещества, витамины и микроэлементы, скорее приникают в кровь и быстрее разносятся по всему организму.
Для того, чтобы очищение овсом принесло пользу и не принесло вреда, нужно пить лечебный отвар понемножку, но в течение длительного времени. Курс длиться — два месяца.
Настой из овса
Приготовление:
- Промываем две столовые ложки овса и измельчаем на кофемолке.
- Овес пересыпаем в термос или посуду с крышкой, заливаем кипятком — 2 литра, укутываем и оставляем настаиваться на 12 часов в теплом месте.
Принимать готовый настой из овса надо по 2 стакана за один раз, пить лечебный напиток надо до еды и три раза в день.
Рецепт овсяного отвара
Приготовление:
- Кипятим воду — 1,5 литра и добавляем в нее овес — 150 грамм.
- Варим на медленном огне 20 минут.
- Затем снимаем с плиты и оставляем овес настаиваться в теплом месте — 3 часа. После этого процеживаем.
- Приготовленный отвар употребляем небольшими порциями в течение одного дня, остаток тоже можно кушать или добавлять в другие блюда.
Курс употребления овсяного отвара — 2 недели.
Это полезно!
Овес продукт уникальный. Добавляя его в разные блюда, мы можем значительно укрепить здоровье, оказать поддержку организму, помочь улучшить работу внутренних органов, в том числе и печени.
Сок лопуха
При болезнях печени народные целители рекомендуют употреблять сок лопуха, также этот сок будет очень полезен людям, которые перенесли гепатит.
Как приготовить и принимать:
Пить сок лопуха нужно в мае.
- Сорвать свежие и сочные листья, промыть, подсушить и отрезать черенки.
- Пропускаем листья через мясорубку и отжимаем сок через марлю.
- Принимать по столовой ложке перед едой, так как сок лопуха довольно горький на вкус.
Курс лечения — 7 дней, затем перерыв — 7 дней и снова неделю пейте сок. За сезон очень желательно выпить один литр этого сока.
Заключение
Народные средства лечения стеатоза печени могут хорошо помочь, в комплексе с правильным питанием и умеренными физическими нагрузками. Помните, что очень важно следить за здоровьем печени.
Одним из самых эффективных и простых методов профилактики недугов печени является — специальная диета, употребление полезных продуктов, которые способствуют бесперебойной и хорошей работе органа.
Будьте здоровы!
Источник
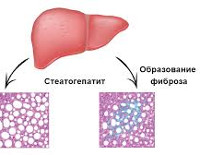
Стеатогепатит — это воспаление печеночной паренхимы, усугубившее жировую трансформацию печени. Заболевание длительное время протекает бессимптомно. Может проявляться абдоминальным дискомфортом, болями в правом подреберье, диспепсией, гепатомегалией, астеническим синдромом. Диагностируется с помощью биохимического анализа крови, УЗИ, статической сцинтиграфии, фибросканирования печени, гистологии биоптата. Для лечения применяют гепатопротекторы, бигуаниды, инсулиновые сенситайзеры, анорексигенные препараты, статины, фибраты. Возможно проведение гастропластики для коррекции веса. При тяжелой печеночной недостаточности необходима трансплантация органа.
Общие сведения
Стеатогепатит — частое неинфекционное воспалительное заболевание печени, занимающее 3-4 место в структуре хронических прогрессирующих поражений органа. Распространенность неалкогольных форм болезни в популяции достигает 11-25%. У пациентов, которые страдают ожирением, патология встречается в 7 раз чаще, чем при нормальном весе. Алкогольный стеатогепатит диагностируется у 20-30% больных хроническим алкоголизмом. Патология встречается во всех возрастных группах, однако преимущественно выявляется после 45-50 лет. Актуальность своевременной диагностики стеатогепатита связана с высокой вероятностью цирроза печени, который при отсутствии адекватной терапии развивается у 45-55% больных.

Стеатогепатит
Причины стеатогепатита
Возникновение воспалительного процесса на фоне жирового перерождения печеночной ткани (стеатоза) имеет полиэтиологическое происхождение. У большинства пациентов сочетается несколько эндогенных и экзогенных провоцирующих факторов, при этом не исключена роль генетической детерминированности (наследуемой мутации гена C282Y). По мнению специалистов в сфере гастроэнтерологии и гепатологии, к развитию стеатогепатита приводят:
- Злоупотребление алкоголем. Алкогольная зависимость разной степени выявляется у 46-65% больных. Поражение печени при алкоголизме связано с ведущей ролью органа в метаболизме этанола, 90-98% которого окисляется в гепатоцитах.
- Нарушения углеводного и липидного обмена. До 76% больных с клиникой стеатогепатита страдают ожирением, 72% — гипертриглицеридемией, 44% — сахарным диабетом 2 типа. Провоцирующим фактором также является инсулинорезистентность.
- Гепатотропные яды. Развитию заболевания способствует прием НПВС, кортикостероидов и эстрогенов. Токсическое воздействие на гепатоциты оказывают производственные яды (хлорированные углеводороды, фосфор, соли бария), грибные токсины.
- Пищевые факторы. Риск возникновения стеатогепатита повышается при голодании, белковой недостаточности (квашиоркоре), дефиците цинка в продуктах. Воспалительно-жировое повреждение печени отмечается при длительном парентеральном питании.
- Синдром мальабсорбции-мальдигестии. Метаболизм гепатоцитов нарушается у пациентов, страдающих панкреатитом, целиакией и энтероколитами. Заболевание ассоциировано с операциями на органах ЖКТ — резекцией кишечника, наложением кишечного анастомоза.
- Врожденные метаболические нарушения. Провоцирующими факторами являются а-бета-липопротеинемия, дефицит арильной дегидрогеназы. В группу рисках входят пациенты с болезнью Тея-Сакса, синдромом Вильсона-Коновалова, другими болезнями накопления.
- Инфекционные заболевания. Развитием стеатогепатита осложняется вирусный гепатит С, фульминантный гепатит D. Токсическое повреждение гепатоцитов с последующим стеатозом и воспалением наблюдается при тяжелых бактериальных эндотоксемиях.
- Осложнения беременности. Заболевание может стать исходом острой жировой дистрофии печени у беременных, тяжелой эклампсии. У части пациенток воспалительно-жировая трансформация паренхимы органа начинается после HELPP-синдрома.
Патогенез
Развитие стеатогепатита происходит в два этапа. Сначала в цитоплазме гепатоцитов и звездчатых печеночных клеток накапливаются липиды. Этому способствует избыточное поступление в клетки свободных жирных кислот, низкая скорость их β-окисления, усиленный митохондриальный синтез жирных кислот, недостаточная продукция и выделение липопротеидов очень низкой плотности, в составе которых из паренхимы выводятся триглицериды. Накапливающиеся свободные жирные кислоты, являющиеся высокореактивными соединениями, вызывают дисфункцию печеночных клеток, стимулируют процессы перекисного окисления липидов.
Оксидативный стресс сопровождается повреждением клеточных органелл (лизосом, митохондрий), разрушением гепатоцеллюлярных мембран, выделением большого количества цитокинов, развитием воспалительного процесса. Продукты перекисного окисления ускоряют пролиферацию липоцитов, активируют коллагенообразование с формированием плотной соединительной ткани, агрегацию мономеров цитокератина. Исходом патоморфологических изменений становится фиброз, цирроз, печеночно-клеточная недостаточность, у части пациентов на фоне сопутствующих неопластических процессов возникает гепатоцеллюлярная карцинома.
Классификация
Систематизация клинических форм стеатогепатита проводится на основании этиологического фактора, спровоцировавшего заболевание. Для более точного прогнозирования исхода учитывается морфологическая форма стеатоза, осложнившегося воспалением (крупнокапельный или мелкокапельный жировой гепатоз). Различают следующие варианты болезни:
- Алкогольный стеатогепатит. Наиболее распространенная форма патологии, вызванная злоупотреблением спиртными напитками. Встречается преимущественно у мужчин.
- Метаболический стеатогепатит. Вариант воспаления, возникший на фоне ожирения, сахарного диабета и других нарушений обмена. В три раза чаще выявляется у женщин.
- Лекарственный стеатогепатит. Ятрогенное повреждение печеночных клеток, спровоцированное приемом гепатотоксических препаратов. Обычно осложняет длительную фармакотерапию.
- Комбинированный стеатогепатит. Развивается при сочетании нескольких факторов. Так, при наличии у пациента ожирения и алкогольной зависимости риск заболевания достигает 80-90%.
Симптомы стеатогепатита
В большинстве случаев наблюдается длительное бессимптомное течение. У некоторых пациентов о наличии стеатогепатита свидетельствуют умеренные тянущие боли в области правого подреберья, дискомфорт после еды, тошнота, изредка – рвота. В 75% случаев увеличивается печень. Со временем нарушается общее состояние: появляется слабость, снижается трудоспособность, отмечается эмоциональная лабильность, бледность кожных покровов и слизистых оболочек. При возникновении некровоспалительных процессов на фоне мелкокапельного стеатоза возможны эпизоды геморрагий, обмороки, гипотензивные состояния. Для тяжелого варианта стеатогепатита характерно повышенное давление в воротной вене, что клинически проявляется увеличением селезенки, расширением поверхностных вен вокруг пупка, отеками нижних конечностей, увеличением размеров живота вследствие скопления жидкости. Крайне редко развивается паренхиматозная желтуха.
Осложнения
Длительно протекающие воспалительные и дистрофические процессы в печени приводят к замещению паренхимы органа соединительной тканью с развитием фиброза. Без лечения стеатогепатит может осложняться печеночной недостаточностью с желтухой, отеками, геморрагическим диатезом, нарушениями водно-электролитного баланса. Вследствие накопления в организме продуктов азотистого обмена, которые оказывают токсическое влияние на нервную систему, возникает энцефалопатия, печеночная кома. Декомпенсация печеночной функции наступает в 1-2% случаев. У 10% пациентов со стеатогепатитом, сопровождающимся декомпенсированным циррозом, формируется гепатоцеллюлярная карцинома.
Диагностика
Постановка диагноза может быть затруднена, что обусловлено длительным латентным течением болезни. Зачастую стеатогепатит становится случайной находкой при инструментальном обследовании пациента по поводу других заболеваний. Подозревать воспалительно-жировое поражение печени необходимо при повышении печеночных проб у больных с алкогольной зависимостью, гиперлипидемией, сахарным диабетом. Наиболее информативны в диагностическом плане:
- Лабораторные исследования. Биохимический анализ крови выявляет увеличение концентрации аминотрансфераз при соотношении АСТ/АЛТ менее 1, гипербилирубинемию, повышение уровня щелочной фосфатазы, холестерина, триглицеридов. Иногда при стеатогепатите наблюдается повышенная концентрация сывороточного ферритина.
- УЗИ печени. При ультразвуковом исследовании печени визуализируется гиперэхогенность и неоднородность печеночной паренхимы, что указывает на жировую инфильтрацию гепатоцитов. О развитии фиброзного процесса свидетельствует изменение внутренней структуры органа. При недостаточной информативности рекомендовано проведение КТ.
- Статическая сцинтиграфия печени. У больных со стеатогепатитом по распределению радиоизотопного индикатора удается точно оценить топографические особенности, размеры и форму органа. Характерным признаком заболевания является наличие участков патологического разрастания соединительной ткани в паренхиме.
- Фиброэластометрия печени. При помощи современного неинвазивного исследования можно получить сведения о наличии фиброзных изменений на ранних стадиях стеатогепатита и оценить степень фиброза по шкале Метавир. Метод фиброэластометрии является альтернативой биопсии, которая противопоказана пациентам с геморрагическим диатезом.
- Гистологический анализ. Взятие биоптатов печеночной паренхимы для исследования показано при тяжелой степени фиброза, установленной по результатам других методов обследования. Признаками стеатогепатита являются определение в материале жировой дистрофии гепатоцитов, воспалительных инфильтратов, соединительнотканных тяжей.

КТ органов брюшной полости. Диффузное снижение плотности печени до +12 ед.
В общем анализе крови возможен незначительный лейкоцитоз, снижение количества тромбоцитов. Для исключения инфекционной природы болезни проводят серологические реакции на антитела к вирусным гепатитам. Чтобы выявить незначительный стеатоз (с поражением до 5-10% печеночных клеток), используют МРТ. Дифференциальная диагностика стеатогепатита проводится с хроническими вирусными гепатитами В и С, аутоиммунным гепатитом, первичным склерозирующим холангитом, идиопатическим гемохроматозом, синдромом Рея. Кроме осмотра гастроэнтеролога и гепатолога пациенту могут быть рекомендованы консультации инфекциониста, гематолога, онколога.
Лечение стеатогепатита
Терапевтическая тактика направлена на коррекцию печеночной дисфункции и минимизацию повреждающего эффекта факторов, которые способствовали возникновению стеатогепатита. Рекомендуется полный отказ от употребления спиртных напитков, отмена потенциально гепатотоксических препаратов, уменьшение веса на 5-10% за полгода. Для постепенного медленного снижения массы тела назначается низкокалорийная диета в сочетании с дозированными физическими нагрузками. Схема медикаментозной терапии включает:
- Гепатопротекторы. Наиболее выраженными антиоксидантными и мембраностабилизирующими свойствами обладают эссенциальные фосфолипиды, аминокислоты, урсодезоксихолевая кислота. Некоторые средства тормозят трансформацию липодепонирующих печеночных клеток в фибробласты и активируют коллагеназу.
- Бигуаниды. Применяются при наличии сахарного диабета II типа. Угнетают глюконеогенез и продукцию липидов гепатоцитами, нормализуют окислительные процессы и активность печеночных трансаминаз. Снижают уровень триглицеридов и холестерина. Обладают умеренным аноректическим эффектом.
- Инсулиновые сенситайзеры. За счет индукции пероксисомальных ферментов тиазолидиндионы и глитазоны 2-го поколения угнетают образование жирных кислот в гепатоцитах, снижают концентрацию триглицеридов. При их применении уменьшается стеатоз и выраженность некровоспалительных изменений печеночной паренхимы.
Патогенетически оправданным является назначение анорексигенных средств, подавляющих аппетит, статинов и фибратов, снижающих уровень холестерина и триглицеридов. При достоверно доказанном избыточном бактериальном росте показаны антибиотики рифампицинового и нитроимидазольного ряда в комбинации с пребиотиками, уменьшающими эндотоксемию. Для коррекции тяжелого ожирения проводится гастропластика. При прогрессирующей печеночной недостаточности рекомендована ортотопическая трансплантация печени, однако при сохранении провоцирующих факторов возможен рецидив стеатогепатита в трансплантате.
Прогноз и профилактика
Исход стеатогепатита зависит от степени фиброзных изменений в печени, наличия у пациента сопутствующих заболеваний других органов и систем. Спонтанное улучшение отмечается у 3% больных. Более благоприятно развитие заболевания на фоне крупнокапельного жирового гепатоза. Прогноз является серьезным при стремительном прогрессировании фиброза с переходом в цирроз, что наблюдается в 20% случаев. Специфическая профилактика стеатогепатита не разработана. Для предупреждения заболевания рекомендовано придерживаться низкокалорийной диеты со сниженным содержанием животных жиров, выполнять посильные физические упражнения, нормализовать массу тела, отказаться от употребления алкоголя. Необходимо динамическое наблюдение за пациентами из групп риска.
Источник
