Как вылечить трахеобронхит ребенку


В период сезонных ОРВИ (острых респираторно-вирусных инфекций) редкий ребенок не подхватывает простуду, особенно если он посещает учебное или дошкольное учреждение.
При нормальной иммунной реактивности организма насморк и другие симптомы проходят спустя 7-10 дней от начала простуды.
Но если иммунитет ослаблен или столкнулся с массированной атакой инфекционных агентов, воспаление из верхних дыхательных путей быстро распространяется на нижние отделы, и тогда возникает трахеобронхит у детей.
Это заболевание в 90% случаев является осложнением затянувшейся простуды и требует грамотного лечения.
Что такое трахеобронхит
Как следует из названия этой патологии, инфекционно-воспалительный процесс при трахеобронхите охватывает не только бронхиальное дерево, но и трахею – «дыхательное горло».
Это самый широкий отдел (трубка) дыхательной системы, который в нижней части разделяется на 2 ветви (бронхи). Трахея выстлана ворсинчатой (реснитчатой) слизистой, которая помогает мокроте продвигаться вверх.
Воспалительное поражение ослабляет функцию реснитчатого эпителия, отхождение мокроты затрудняется, и она еще больше раздражает воспаленную слизистую.
Формы заболевания

В пульмонологической практике различают несколько форм трахеобронхита:
- острая (длится не более 3 недель);
- затяжная (не более 1 месяца);
- хроническая (не проходит более 3 месяцев).
В зависимости от патогенетических факторов, заболевание может быть:
- вирусным;
- бактериальным;
- аллергическим или токсико-химическим.
Заниматься лечением трахеобронхита у детей, не выяснив причин его развития, опасно не только для здоровья, но и для жизни ребенка.
Причины трахеобронхита у детей
В большинстве случаев трахеобронхит выступает как осложнение простуды или недолеченного бронхита у детей, то есть имеет инфекционную природу.
Родителям полезно узнать, почему некоторые дети довольно быстро справляются с простудой, а у других возникают такие тяжелые последствия, как воспаление трахеи и бронхов. К осложнениям предрасположены дети, страдающие сопутствующими болезнями:
- рахитом;
- гиповитаминозом (особенно дефицитом витамина D и группы В);
- экссудативным диатезом;
- гипотрофией, характеризующейся недостаточным приростом веса.
Дети, находящиеся в стрессовых условиях (в неблагополучных семьях), не получающие должного ухода и питания и часто переохлаждающиеся, также склонны к развитию этого заболевания.
Помимо ОРВИ и гриппа, спровоцировать возникновение трахеобронхита способны вирусы парагриппа III типа, РС-вирус, коронавирус, энтеровирус и другие.
Патологию бактериального типа способны вызвать бактерии коклюша, паракоклюша, Mycoplasma pneumoniae, Chlamydophila pneumoniae и другие микроорганизмы.
Факторами развития неинфекционного трахеобронхита у детей часто выступают домашняя пыль, шерсть животных, тяжелые металлы, атмосферные загрязнители, табачный дым (если взрослые курят дома).
Симптомы

Обычно клиническая картина ранней стадии трахеобронхита у детей имеет те же симптомы, что и ОРЗ, и лечение нередко подбирается неправильно.
Сложно предположить начало трахеобронхита, если состояние ребенка характеризуется такими неспецифическими (то есть бывающими и при других патологиях) признаками:
- общим недомоганием;
- насморком;
- головной болью;
- ломотой во всем теле;
- покраснением и воспалением глотки (фарингитом);
- лихорадкой (повышением температуры до субфебрильных, т. е. до 38, и фебрильных значений).
Распознать трахеобронхит у детей поможет специфический симптом – кашель. Он имеет приступообразный характер, усиливается в ночное время, вызывает боль в центре грудной клетки.
Кашлевой синдром развивается по стандартной схеме:
- Поначалу кашель непродуктивен, то есть не сопровождается отхождением мокроты.
- Из-за этого больной ребенок испытывает боль и саднящие ощущения в горле, не может глубоко дышать.
- Разговор, смех или глубокий вдох провоцирует приступы кашля, учащение дыхания.
- Дыхание становится поверхностным, организм начинает испытывать недостаток кислорода (гипоксию).
- Становятся заметны проявления дыхательной недостаточности. Чем младше малыш, тем отчетливее у него видны признаки гипоксии – бледность кожи, посинение губ и носогубного треугольника.
Спустя несколько дней сухой кашель переходит во влажный, начинает выделяться слизистая или слизисто-гнойная мокрота. О наличии гноя в бронхиальном секрете говорит помутнение слизи, ее желтизна или зеленоватый оттенок.
При благоприятных условиях (нормальном иммунитете и своевременном лечении) острая форма трахеобронхита в течение 1-2 недель проходит.
Возможные осложнения

При отсутствии адекватного лечения трахеобронхит у детей может обернуться такими тяжелыми осложнениями, как:
- переход болезни в хроническую форму;
- обструктивный бронхит или бронхиальная астма;
- геморрагический трахеобронхит с тяжелым течением;
- геморрагическая пневмония с высоким риском летального исхода;
- отек гортани и асфиксия (удушение).
Учитывая высокую вероятность развития опасных осложнений, нужно с большой осторожностью подходить к выбору схемы терапии при воспалении трахеи и бронхов. Приступать к лечению можно только после выяснения причин и постановки точного диагноза.
Диагностика

Определить трахеобронхит у ребенка, его этиологию и форму течения позволяет целый ряд диагностических процедур. Первичный осмотр обычно предусматривает аускультацию – прослушивание при помощи фонендоскопа.
Трахеобронхит подозревается при обнаружении сухих, а позже – влажных среднепузырчатых хрипов.
Для определения вида патогенной флоры проводятся анализы крови и мокроты, как общеклинические, так и с посевом на микрофлору.
Следующий этап, целью которого является исключение из возможных диагнозов острой пневмонии — рентгенологическое исследование.
Аллергическую природу трахеобронхита помогают выявить кожные аллергологические пробы.
Лечение

Вопрос, как вылечить трахеобронхит, особенно актуален при заболевании у маленьких детей, так как лечить пациентов младшей группы нужно с особой осторожностью и вниманием.
У детей гораздо чаще, чем у взрослых, развиваются негативные реакции на медицинские препараты, поэтому подключать медикаментозную терапию нужно только при наличии показаний.
Диета и режим

Для скорейшего выздоровления важно не только и не столько медикаментозное лечение, сколько создание благоприятных условий для дыхательной системы ребенка.
- Первоочередная задача родителей — обеспечить заболевшему малышу чистый воздух в комнате, где он находится, без пыли и других раздражителей.
- Необходим полноценный рацион, где обязательно должны быть свежие фрукты и овощи, мясо и молочные продукты, морская рыба и растительное масло.
- С целью разжижения бронхиальной слизи и облегчения ее эвакуации из дыхательных путей полезно обильное теплое щелочное питье. Для этого можно использовать минеральные воды «Боржоми», «Ессентуки», «Нарзан», «Арзни».
- Минералка не должна быть холодной и газированной. Перед тем как дать воду малышу, нужно заблаговременно налить ее в стакан, перемешать ложкой и оставить на столе, чтобы вышел газ.
- В острый период заболевания необходимо обеспечить больному щадящий режим, исключающий физическую активность, при сильной слабости – постельный режим.
- По мере ослабевания симптомов можно разрешить ребенку понемногу гулять на свежем воздухе, но избегать людных мест, где есть риск повторного инфицирования.
- В период выздоровления ребенку полезно заняться лечебной физкультурой.
На протяжении всего периода заболевания следует поддерживать оптимальную температуру (18-22 градуса) и влажность (не менее 50%) в детской комнате, при лечении трахеобронхита у детей эти условия должны соблюдаться неукоснительно.
Медикаментозная терапия

Основные медпрепараты, которые рекомендуется использовать при лечении трахеобронхита у детей, принадлежат к фармакологическим группам муколитических и отхаркивающих средств и содержат такие действующие вещества , как:
- экстракты лекарственных растений;
- ацетилцистеин;
- амброксол.
При тяжелых приступах сухого или малопродуктивного кашля допускается кратковременное применение медикаментов из группы противокашлевых средств на основе бутамирата или преноксдиазина. При влажном кашле они противопоказаны.
Кроме лекарств, облегчающих отхаркивание, рекомендуется использование антигистаминных средств – при аллергической природе заболевания, противовирусных и иммуномодулирующих препаратов – при вирусной инфекции, антибиотиков – при бактериальной.
Физиотерапия

Хороший вспомогательный эффект при лечении болезней дыхательной системы дают физиотерапевтические процедуры. Самые доступные из них – ингаляции, которые можно делать не только в медицинском учреждении, но и дома.
В качестве ингалируемых жидкостей можно использовать те же щелочные минеральные воды, физиологический раствор, содово-солевой раствор.
Паровые ингаляции, основанные на испарении горячей жидкости, не рекомендуются педиатрами, так как при этом всегда присутствует риск получения ожогов. Для проведения ингаляций детям лучше приобрести небулайзер – устройство, которое обеспечивает доставку ингаляционной жидкости в бронхи в виде мелкодисперсной взвеси.
Отвечая на вопрос, как еще можно лечить трахеобронхит у детей, врачи рекомендуют дренажный массаж, тепловые процедуры (ножные ванны, горчичники), электрофорез.
В условиях медицинского учреждения при остром и подостром трахеобронхите могут назначить:
- УВЧ с конденсаторной пластиной № 1, от 15 до 30 Вт. Курс лечения – 3-5 дней по 5-10 минут;
- УФО, начиная с половины биодозы и постепенно увеличивая ее каждый день, курс – 5-6 дней;
- ЭВТ 30-40 Вт по 8-15 минут в течение 6-10 дней;
- электрофорез 2% раствором MgSO4 (магния сульфата) или хлористого калия, или сульфата цинка.
Любые процедуры проводятся только по предписанию педиатра.
Ингаляции и тепловые процедуры не следует делать при повышенной температуре тела, а горчичники – ставить малышам до 6 лет. Строго говоря, прогревание в домашних условиях дает лишь отвлекающий эффект и никак на скорость выздоровления не влияет.
Народная медицина

Многие родители считают, что средства народной медицины, основанные на натуральных компонентах, совершенно безопасны для ребенка, и ими можно пользоваться без предварительной консультации с врачом.
Однако это заблуждение, из-за которого нередко теряется драгоценное время и упускается момент для излечения опасной патологии в самом ее начале.
При отсутствии лечения трахеобронхит дает тяжелые осложнения, которые могут привести к инвалидности ребенка и даже к летальному исходу.
Прежде чем приступать к лечению народными средствами, ребенка стоит показать специалисту и тщательно обследовать и только потом, с позволения врача, можно будет воспользоваться народными рецептами в качестве вспомогательной терапии.
Бабушки любят лечить кашель прикладыванием к груди ребенка теплых лепешек – из отварного картофеля, из меда с горчицей, из козьего жира.
Эффективность этих методов доказательная медицина не подтверждает, но с опытом бабушек спорить сложно, поэтому важно запомнить простые правила использования подобных средств:
- Лепешки не должны быть слишком горячими, чтобы не обжечь нежную кожу ребенка.
- Выкладывать их следует не прямо на кожу, а на кусок марли, положенный ребенку на грудь или спину.
- Держать лепешку нужно то тех пор, пока она теплая, как только начнет остывать, ее немедленно снимают, чтобы не получить негативный эффект.
В традиционном понимании народные средства – это всяческие отвары и настои. Но дети крайне восприимчивы к растительным компонентам, поэтому с травами следует быть осторожным.
Поить детей лучше не отварами, а чаями с добавлением измельченных листьев смородины, земляники, малины и ягод этих растений, листьев подорожника, тимьяна (чабреца), цветков ромашки, липы, ягод шиповника.
Чай отличается от настоя или отвара концентрацией ингредиентов: для отвара или настоя – 1 столовая ложка сырья на 200 мл воды, для чая – 1 чайная ложка на 200 мл воды.
Следует иметь в виду, что некоторые травы обладают желчегонным действием и могут вызвать диарею.
Очень вкусное средство от кашля для детей — нарезать кубиками 1 банан, разровнять массу, залить водой и тушить на очень слабом огне до образования вязкой кашицы.
огда смесь остынет до теплого состояния, добавить по вкусу мед и слегка взбить. При трахеобронхите давать ребенку рассасывать по 1 чайной ложке при каждом приступе кашля.
Профилактика
Для предупреждения трахеобронхита ребенка с детства следует приучать к здоровому образу жизни, правильному питанию, режиму дня.
Достаточный отдых, поступление в организм всех необходимых веществ, физическая активность и грамотное закаливание являются залогом крепкого иммунитета и способности организма противостоять инфекциям.
Если же заболевания избежать не удалось, необходимо своевременно принимать меры для скорейшего выздоровления ребенка. Не стоит забывать, что трахеобронхит у детей в большинстве случаев возникает как осложнение вирусной или бактериальной инфекции.
Источник
Когда возникает сильное воспаление трахеи и бронхов, сопровождающееся кашлем и одышкой, говорят о развитии трахеобронхита. Терапия заболевания при правильном назначении лекарств занимает от 10 до 14 дней. Как вылечить трахеобронхит у ребенка подскажет лечащий врач после осмотра, а родители, в свою очередь, должны соблюдать все рекомендации специалиста.
У детей лечение трахеобронхита должно быть комплексным, иначе заболевание может перейти в хроническую форму или вызвать более сложные патологии дыхательных путей.
- Ингаляции
- Лечение в домашних условиях
Причины
Трахеобронхит является заболеванием, которое передается воздушно-капельным путем, поэтому чаще всего он развивается у детей, посещающих детский сад и школу. При подозрении на трахеобронхит ребенка необходимо исключить из коллектива.
 В большинстве случаев, трахеобронхит у детей является последствием недолеченных вирусных и бактериальных заболеваний дыхательных путей, таких как бронхит, пневмония, гайморит, коклюш, ангина, фарингит.
В большинстве случаев, трахеобронхит у детей является последствием недолеченных вирусных и бактериальных заболеваний дыхательных путей, таких как бронхит, пневмония, гайморит, коклюш, ангина, фарингит.
Влияют на заболевание частые переохлаждения, слишком холодный или горячий воздух в помещении. Если в квартире есть плесневые образования, ребенок вдыхает их пары, и риск развития трахеобронхита повышается в несколько раз.
Другие провоцирующие факторы развития острого трахеобронхита:
- Аденоидные разрастания, полипы.
- Врожденные патологии грудной клетки, сосудов, носовых ходов.
- Иммунодефицит.
- Дефицит витамина Д.
- Недостаток веса.
- Сахарный диабет.
Аллергическая форма трахеобронхита развивается при проникновении аллергена в ослабленный организм ребенка. При присоединении инфекционного возбудителя возникает инфекционно-аллергический трахеобронхит.
 Обычно у детей развивается острая форма трахеобронхита, хроническая встречается крайне редко. Заболевание становится хроническим, если ребенок:
Обычно у детей развивается острая форма трахеобронхита, хроническая встречается крайне редко. Заболевание становится хроническим, если ребенок:
- живет в неблагоприятных условиях,
- плохо питается,
- дышит загрязненным воздухом,
- не получает должного лечения.
Высокий процент заражения у детей, проживающих в социально-бытовых неблагоприятных семьях. В старшем школьном возрасте причинами могут являться:
- вредные привычки,
- курение,
- злоупотребление алкогольными и наркотическими веществами.
Симптомы и диагностика
Изначально трахеобронхит сопровождают симптомы, схожие с ОРЗ, ОРВИ или гриппом. Главный признак трахеобронхита – это сухой приступообразный кашель, часто возникающий при глубоком вдохе или смехе. На начальных стадиях его можно спутать с ларингитным кашлем, что представляет сложность для диагностики.
В любом случае, при появлении следующих признаков, необходимо обратиться к педиатру:
- Сухой кашель.
- Болезненные ощущения в груди после кашля.
- Охриплость голоса.
-
 Одышка.
Одышка. - Бледность кожных покровов, цианоз.
- Повышенное потоотделение.
Заболевание у детей сопровождается:
- слабостью,
- сонливостью,
- потерей аппетита,
- повышенной температурой.
При прогрессировании наблюдается отхождение слизи из носовых путей и при откашливании. Чаще всего мокрота гнойного цвета, что объясняется бактериальной инфекцией.
Тяжесть проявлений зависит от состояния иммунной системы ребенка. Чем здоровее организм ребенка, тем слабее выраженность симптоматики.
При аллергической форме трахеобронхита:
- приступы кашля обостряются ночью,
- температура редко поднимается выше 37 °C,
- заболевание сопровождается сильным насморком,
- нередко присоединяется конъюнктивит.
При возникновении таких симптомов, необходимо обратиться к специалисту, который осмотрит горло и прослушает дыхательные пути ребенка. Врач увидит покрасневшую и отекшую слизистую оболочку, воспаленные трахеи, при прослушивании услышит хрипы в трахее и бронхах.
 Врач должен назначить следующие обследования:
Врач должен назначить следующие обследования:
- Общий анализ крови.
- Мазок из зева и носа для выявления возбудителя заболевания.
- При подозрении на аллергию – аллергопробы, уровень эозинофилов в крови.
- В редких случаях – биохимический анализ крови.
- Для исключения ларингита лор может назначить ларингоскопию, или рентгенографию грудной клетки при подозрении на воспаление легких.
Медикаментозное лечение
Лечение острой формы трахеобронхита не должно затягиваться, иначе есть риск развития осложнений, таких как поражение бронхов и их непроходимость, гиперемия, пневмония, дыхательная недостаточность.
Чем лечат трахеобронхит у детей? Терапия должна быть комплексной, это значит что:
-
 Лечение трахеобронхита начинается с приема антибактериальных или противовирусных средств, в зависимости от источника инфекции. Из антибиотиков детям чаще всего назначают: суспензии Сумамед, Иксим Люпин, Амоксиклав, Амоксициллин, Азитрус, Супракс, таблетки Флемоксин Солютаб, Азитромицин или уколы Зинацеф, Цефтриаксон, Зиннат.
Лечение трахеобронхита начинается с приема антибактериальных или противовирусных средств, в зависимости от источника инфекции. Из антибиотиков детям чаще всего назначают: суспензии Сумамед, Иксим Люпин, Амоксиклав, Амоксициллин, Азитрус, Супракс, таблетки Флемоксин Солютаб, Азитромицин или уколы Зинацеф, Цефтриаксон, Зиннат. - Если трахеобронхит вызван вирусами, обязателен прием противовирусных и иммуномодулирующих средств, это: Арбидол, Афлубин, Анаферон, Эргоферон, Цитовир, Инфлюцид. Грудничкам назначают свечи Генферон или Виферон.
- От кашля грудничкам назначают сироп Геделикс или микстуру от кашля. Детям постарше – Мукалтин, Лазолван, Бромгексин, Аскорил, АЦЦ-100, Эреспал. С трехлетнего возраста возможен прием сиропов Алтея, Солодки, Доктора Мом.
- При любой форме трахеобронхита, особенно аллергической, следует принимать антигистаминные препараты, способствующие приостановлению аллергической реакции, снятию воспаления и уменьшению отека: Фенистил, Супрастин, Фенкарол, Дипразин, Ривтагил.
-
 При повышении температуры свыше 38°C необходим прием жаропонижающих средств. Выбор препарата зависит от возраста ребенка, для самых маленьких существуют лекарства в виде суспензий и свечей, с трех лет возможет прием таблеток. Самые популярные препараты: Нурофен, Панадол, Эффералган, детский Парацетамол.
При повышении температуры свыше 38°C необходим прием жаропонижающих средств. Выбор препарата зависит от возраста ребенка, для самых маленьких существуют лекарства в виде суспензий и свечей, с трех лет возможет прием таблеток. Самые популярные препараты: Нурофен, Панадол, Эффералган, детский Парацетамол.
Первое, с чего должно начаться лечение это подавление возбудителя заболевания, в случае аллергической формы – устранение контактов с аллергеном. Если трахеобронхит является осложнением какого-либо заболевания, необходимо сначала направить лечение на устранение первичной болезни.
Другие способы лечения
После снятия острых симптомов и в период выздоровления необходимо пройти курс физиолечения, для выведения остаточной мокроты и поступления средств напрямую к очагу воспаления.
 Чаще всего детям назначают следующие процедуры:
Чаще всего детям назначают следующие процедуры:
- Электрофорез.
- Магнитотерапию.
- УВЧ, УФО.
- ДМБ.
Длительность курса физиотерапии зависит от тяжести заболевания и возраста пациента. Детям до 3 лет обычно назначают пятидневное лечение, после трехлетнего возраста курс увеличивается до 10 дней.
Ингаляции
Один из эффективных методов лечения трахеобронхита у детей – это ингаляции небулайзером. С их помощью можно доставить лекарство непосредственно в воспаленные дыхательные пути. Плюс процедур в том, что препараты не проходят через желудочно-кишечный тракт и, соответственно, возникает минимум побочных эффектов.
Детям назначают:
-
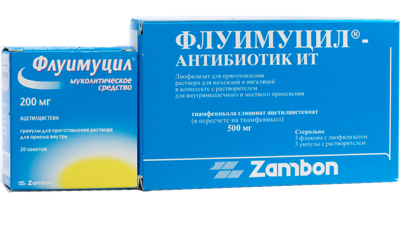 Антибиотики: Гентамицин, Диокседин, Флуимуцил-Антибиотик.
Антибиотики: Гентамицин, Диокседин, Флуимуцил-Антибиотик. - Муколитики и отхаркивающие: Амбробене, Лазолван, Амброксол, АЦЦ, Флуимуцил, Мукалтин.
- Бронхолитические средства: Беродуал, Пульмикорт, Беротек, Атровент.
- Для снятия воспаления: Ротокан, Тонзилгон Н, Малавит, Фурацилин, Мирамистин, Хлорофиллипт.
- Щелочные растворы: физраствор, минеральные воды, раствор морской соли.
После 3 лет, при условии, что у ребенка нет температуры, можно проводить паровые ингаляции с растительными отварами. Для приготовления берут сухую ромашку, шалфей, зверобой или другие полезные травы и заваривают в 500 мл. кипятка. Настой должен остынуть до 55-45 градусов, длительность процедуры не более 5 минут.
Ингаляции проводят за 3-4 часа до сна, промежуток между приемом пищи и процедурами должен быть не менее полутора часов.
Лечение в домашних условиях
Облегчить состояние ребенка можно с помощью средств народной медицины. Детям разрешено использовать следующие средства:
-
 Черную редьку мелко натереть, залить медом и поставить на ночь в холодильник. Давать ребенку 5 раз в день по чайной ложке. Средство противопоказано детям до трех лет и с заболеваниями сердечно-сосудистой системы.
Черную редьку мелко натереть, залить медом и поставить на ночь в холодильник. Давать ребенку 5 раз в день по чайной ложке. Средство противопоказано детям до трех лет и с заболеваниями сердечно-сосудистой системы. - Пить три раза в день подогретое молоко со сливочным маслом и медом. Можно добавлять пару щепоток соды.
- В стакане воды отварить ложку анисовых семян, когда остынет процедить и добавить чайную ложку меда. Пить по стакану три раза в сутки.
- Полоскать горло настоем ромашки, шалфея и календулы.
Соблюдение всех рекомендаций врачей, дополнительная физиотерапия и средства народной медицины помогут быстро и без последствий справиться с трахеобронхитом у ребенка.
Загрузка…
Источник
